Clear Sky Science · nl
De effectiviteit van cognitieve gedragstherapie voor slapeloosheid op EEG-hyperarousal tijdens de slaap: een multicentrische polysomnografische studie
Waarom slapeloze nachten belangrijk zijn voor uw brein
Chronische slapeloosheid is meer dan alleen woelen — het is een 24-uursprobleem waarbij het brein moeite heeft om uit te schakelen. Deze studie stelt een eenvoudige maar belangrijke vraag: wanneer mensen een Cognitieve Gedragstherapie voor slapeloosheid (CGT-I) voltooien, wordt hun brein dan daadwerkelijk rustiger tijdens de slaap, en niet alleen subjectief beter volgens vragenlijsten? Door rechtstreeks naar hersengolven tijdens de slaap te kijken, laten de onderzoekers zien hoe een gesprek- en gedragstherapie een 'opgewonden' brein ’s nachts kan kalmeren en wat dit kan betekenen voor het afstemmen van behandeling op verschillende typen slechte slapers.
Onder de motorkap van slapeloosheid kijken
Mensen met chronische slapeloosheid verkeren vaak in een staat van 'hyperarousal': hun lichaam en brein blijven de klok rond waakzaam. Dit kan het risico op depressie, hartziekten, ongevallen en werkproblemen verhogen. CGT-I is de aanbevolen eerstelijnsbehandeling en helpt meestal mensen sneller in slaap te vallen en langer door te slapen, volgens hun eigen rapportages. Maar de meeste studies houden het daar bij. Ze onderzoeken niet of het slapende brein zelf veranderd is, of dat verschillende 'typen' slapeloosheid verschillend reageren. Om deze lacune te vullen, richtten de auteurs zich op elektrische hersenactiviteit gemeten tijdens non-REM-slaap, met behulp van een eenvoudige index genaamd de delta/bèta-ratio, die langzame, diepe-slaapgolven (delta) vergelijkt met snellere, waakzaamheidsgerelateerde golven (bèta). Een hogere ratio duidt op een rustiger, minder geprikkeld brein.
Hoe de studie is uitgevoerd
Het team combineerde gegevens van 98 volwassenen met langdurige slapeloosheid, behandeld in vijf slaapcentra in Canada, de Verenigde Staten, Tsjechië en Italië. Alle deelnemers volgden een gestandaardiseerd CGT-I-programma van 6–8 weken dat slaappauze (minder tijd in bed om slaapdruk op te bouwen), stimuluscontrole (de koppeling tussen bed en waakzaamheid doorbreken), cognitieve technieken (het uitdagen van onhelpende slaapgedachten), ontspanning en voorlichting over slaaphygiëne omvatte. Voor en na de behandeling onderging iedereen een nachtelijke slaapstudie met volledige EEG-registratie, hielden zij een slaapdagboek bij gedurende een week en vulden de Insomnia Severity Index in. De onderzoekers berekenden vervolgens ieders delta/bèta-ratio tijdens non-REM-slaap en een aparte index genaamd slaapstabiliteit, die weerspiegelt hoe waarschijnlijk het is dat het brein in diepere slaapstadia blijft in plaats van heen en weer te schakelen tussen lichte slaap, diepe slaap en dromen.
Wat veranderde in slaap en hersenactiviteit
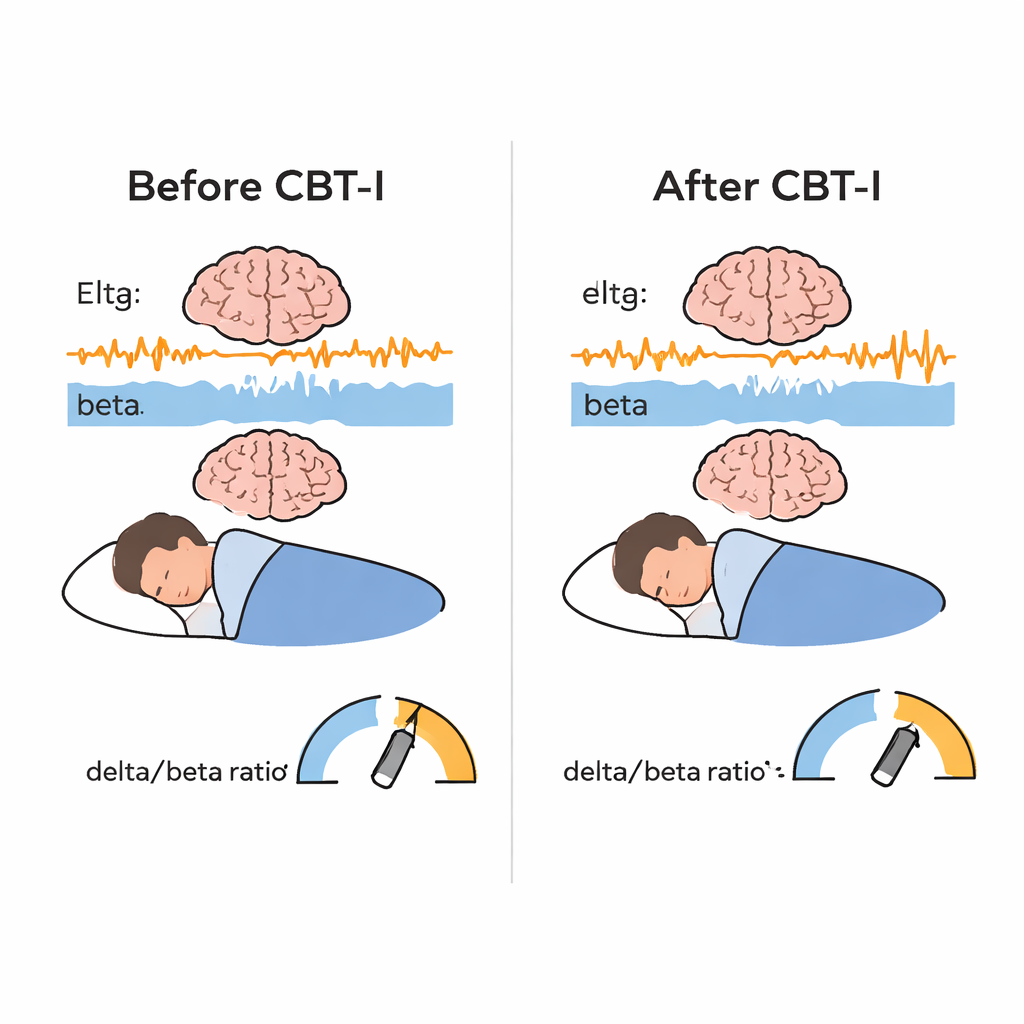
Zoals verwacht leidde CGT-I tot sterke verbeteringen in hoe patiënten hun slaap ervaarden: ze gaven aan sneller in slaap te vallen, minder tijd wakker door te brengen ’s nachts, minder tijd in bed door te brengen en een algehele hogere slaapkwaliteit te hebben. Objectieve slaapmetingen toonden vergelijkbare maar kleinere verbeteringen in inslaaptijd, nachtelijke wakkerperiodes, tijd in bed en slaap efficiëntie, terwijl de totale slaaptijd zelf weinig veranderde. De meest nieuwe bevinding kwam uit de hersengolfgegevens. Na CGT-I nam trage delta-activiteit toe en snelle bèta-activiteit af tijdens non-REM-slaap, wat een significante stijging van de delta/bèta-ratio opleverde. In alledaagse termen leek het slapende brein minder 'gewaarschuwd' en meer 'in diepe rust'. Dit effect deed zich voor in alle centra, wat suggereert dat het niet gebonden was aan één kliniek of protocol. Slaapstabiliteit verbeterde ook: de breinen van mensen bleven vaker in stabiele non-REM- en REM-slaap in plaats van tussen stadia te wisselen, hoewel deze stabiliteitsverandering niet rechtstreeks samenhing met de delta/bèta-verschuiving.
Verschillende soorten slapeloosheid, verschillende reacties
Niet alle slapeloosheid is hetzelfde. De onderzoekers verdeelden de deelnemers in twee groepen op basis van hun gemeten totale slaaptijd: zij met korte slaaptijd en zij waarvan de totale slaaptijd ondanks het slaapprobleem binnen een meer gebruikelijk bereik lag. Beide groepen hadden aan het begin een vergelijkbare ernst van slapeloosheid, maar hun hersenreacties verschilden. Mensen met korte slaaptijd lieten een grotere verbetering in de delta/bèta-ratio zien, vooral gedreven door een sterkere toename van langzame delta-activiteit. Zij hadden ook grotere verbeteringen in enkele standaard slaapstudiemaatstaven, zoals minder tijd wakker 's nachts en een betere slaap efficiëntie. Dit suggereert dat individuen van wie de slapeloosheid wordt gekenmerkt door daadwerkelijk ingekorte slaap mogelijk een meer uitgesproken kalmering van de nachtelijke overactivatie van het brein ervaren met CGT-I, ook al neemt hun totale slaaptijd niet spectaculair toe.
Wat dit betekent voor mensen die worstelen met slapen
Voor wie met chronische slapeloosheid leeft, bieden deze bevindingen geruststellend nieuws: CGT-I gaat niet alleen over beter voelen — het lijkt ook te veranderen hoe het brein zich gedraagt tijdens de slaap, door het te verschuiven van een hoge-waakzaamheidstoestand naar diepere rust. Tegelijkertijd toont de studie aan dat breinkalmering en slaapstabiliteit deels onafhankelijk zijn en dat verschillende subtypes van slapeloosheid verschillend reageren. Door gebruik te maken van eenvoudige hersengolfmarkers zoals de delta/bèta-ratio, kan toekomstig onderzoek mogelijk behandeling van slapeloosheid personaliseren, identificeren wie risico loopt op terugval en begrijpen welke onderdelen van CGT-I het belangrijkst zijn voor welke patiënten.
Bronvermelding: Sforza, M., Morin, C.M., Dang-Vu, T.T. et al. The effectiveness of Cognitive behavioral therapy for insomnia on sleep EEG hyperarousal: a multicentric polysomnographic study. Transl Psychiatry 16, 88 (2026). https://doi.org/10.1038/s41398-026-03882-1
Trefwoorden: insomnia, cognitive behavioral therapy, sleep EEG, hyperarousal, sleep stability