Clear Sky Science · nl
Postpartumpsychose: kan genetische kwetsbaarheid voor slapeloosheid of korte slaapduur beschermend werken?
Waarom slaap en nieuw moederschap ertoe doen
Ouder worden betekent vaak slapeloze nachten, ingrijpende levensveranderingen en intense emoties. Voor de meeste vrouwen zijn die uitdagingen vermoeiend maar beheersbaar. Voor een klein aantal kunnen de weken na de bevalling echter leiden tot een psychiatrische noodsituatie die postpartumpsychose wordt genoemd, met verwarring, extreme stemmingswisselingen en zelfs hallucinaties. Deze studie stelt een verrassende vraag met concrete gevolgen: zouden genen die iemand vatbaar maken voor slapeloosheid of korte slaap sommige vrouwen met een bipolaire stoornis juist kunnen beschermen tegen het ontwikkelen van postpartumpsychose?
Een zeldzame maar ernstige aandoening
Postpartumpsychose treft ruwweg 1–2 op elke 1.000 vrouwen die bevallen, maar het risico is veel hoger bij vrouwen met een bipolaire stoornis. De meeste episoden beginnen plots binnen de eerste dagen of weken na de bevalling en kunnen manie, ernstige depressie of psychose omvatten. Omdat zelfdoding en kindermoord reële risico’s zijn, is het een medische noodsituatie. Toch worden niet alle vrouwen met een bipolaire stoornis ziek na de bevalling, en veel vrouwen die postpartumpsychose ontwikkelen, hadden geen eerdere psychiatrische diagnose. Klinische voorspelling van wie het meest risico loopt en hoe preventieve zorg gericht kan worden, blijft daarom lastig.
Slaap, stress en kwetsbaarheid
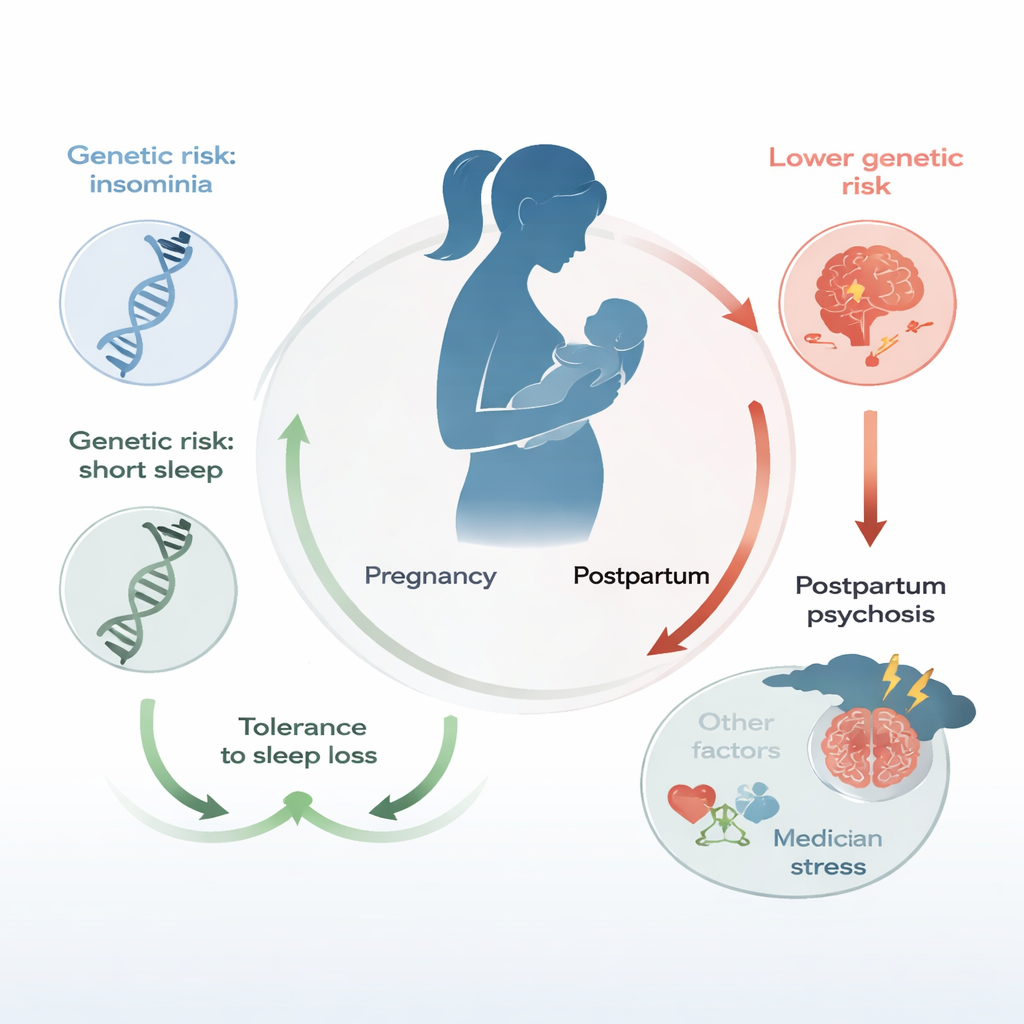
Zwangerschap en het vroege moederschap verstoren bij bijna iedereen de slaap. Korte nachten, gebroken slaap en onregelmatige ritmes zijn de norm. Buiten de perinatale periode staat slaapverlies erom bekend manie en psychose te laten ontlokken bij kwetsbare mensen, en het verliezen van zelfs één nacht slaap kan symptomen bij een bipolaire stoornis verergeren. Eerder onderzoek suggereerde dat vrouwen met een bipolaire stoornis die gevoelig zijn voor slaapverlies mogelijk eerder postpartumpsychose ontwikkelen. Het bleef echter onduidelijk of die relatie alleen te maken had met omstandigheden rond de bevalling of dat diepere biologische kwetsbaarheden—vastgelegd in onze genen—kunnen bepalen hoe iemands hersenen reageren op verstoorde slaap.
Genetische aanwijzingen uit slaap
De onderzoekers bestudeerden 343 vrouwen van Europese afkomst met een bipolaire stoornis die een bevalling hadden doorgemaakt: 117 hadden postpartumpsychose ervaren en 226 niet. Ze berekenden voor elke vrouw "polygenetische risicoscores", waarin de kleine effecten van vele genetische varianten werden gecombineerd die gelinkt zijn aan bipolaire stoornis, schizofrenie en verschillende slaapkenmerken: slapeloosheid, korte slaap, lange slaap, slaapefficiëntie en totale slaapduur. Deze scores zijn geen diagnoses, maar schattingen van aangeboren aanleg. Het team gebruikte vervolgens statistische modellen om te zien of een hoger of lager genetisch risico voor deze eigenschappen samenhing met de kans op het ontwikkelen van postpartumpsychose na de bevalling, terwijl ze ook rekening hielden met bipolaire subtype en afkomst.
Een tegenintuïtieve bevinding
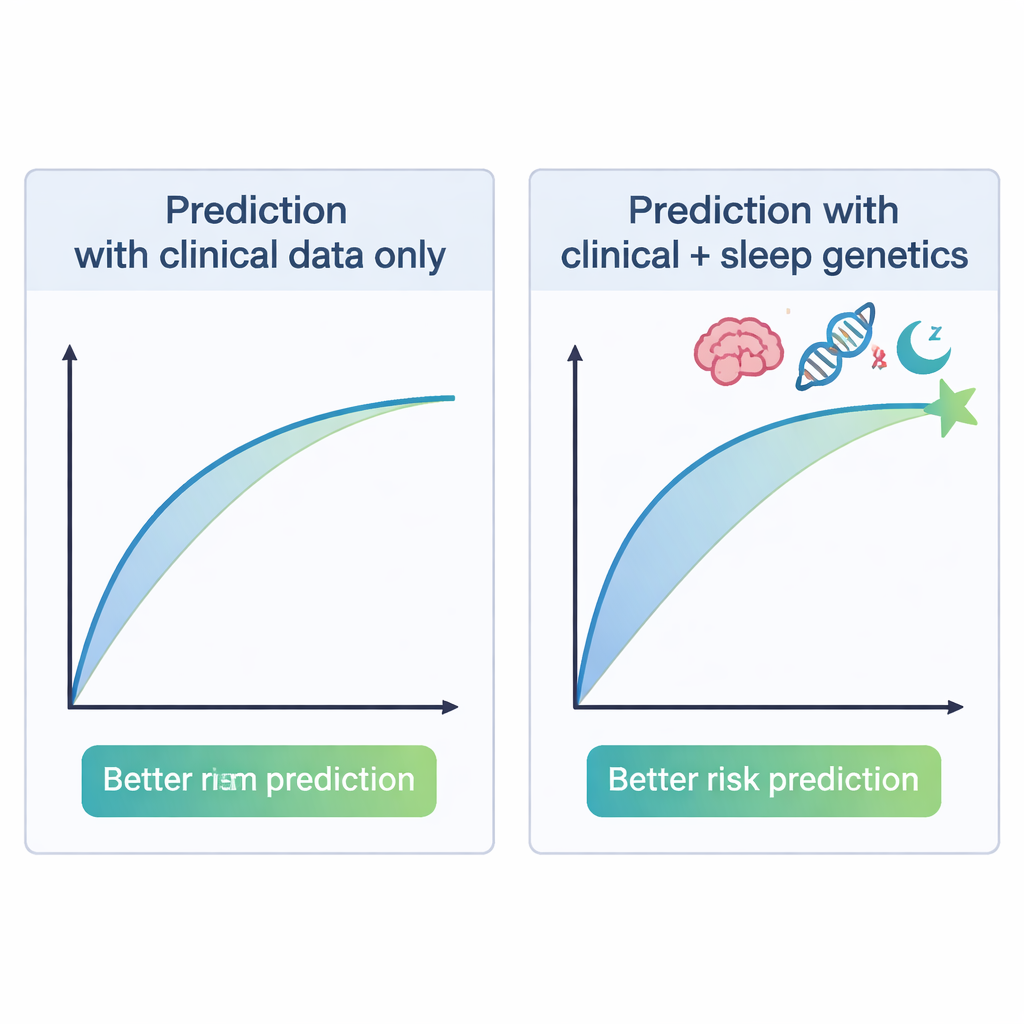
Het meest opvallende resultaat was het tegenovergestelde van wat veel mensen zouden verwachten. Vrouwen met een lager genetisch risico op slapeloosheid en korte slaap hadden een grotere kans op postpartumpsychose, terwijl degenen met een hoger genetisch risico op deze slaapproblemen minder vaak postpartumpsychose kregen. Vrouwen in het laagste tiende deel voor genetisch risico op slapeloosheid of korte slaap hadden ongeveer twee keer zoveel risico op postpartumpsychose als vrouwen in het hoogste tiende deel. Genetische scores voor lange slaap, slaapefficiëntie en totale slaapduur toonden geen duidelijke samenhang, en evenmin de scores voor bipolaire stoornis of schizofrenie. Wanneer de onderzoekers informatie over bipolaire subtypes combineerden met de scores voor slapeloosheid en korte slaap, verbeterde hun vermogen om vrouwen die wel of niet postpartumpsychose zouden ontwikkelen te onderscheiden in vergelijking met alleen het bipolaire subtype—hoewel de voorspelling nog lang niet perfect was.
Wat kan dit verklaren?
Hoe zou een genetische neiging tot slapeloosheid of korte slaap beschermend kunnen zijn? Een mogelijkheid is dat vrouwen die biologisch geneigd zijn tot slechte slaap zich over vele jaren psychologisch hebben aangepast aan functioneren bij vermoeidheid. Tegen de tijd dat zij zwanger worden, kan het abrupte slaapverlies dat gepaard gaat met de zorg voor een pasgeborene minder nieuw en minder ontwrichtend voor hun stemming aanvoelen. Daarentegen kunnen vrouwen wier lichaam en brein gewend zijn aan langere of stabielere slaap meer geschokt worden door plotselinge, ernstige slaapverstoring na de bevalling. De diepere genetische analyses van deze studie bewezen niet dat slapeloosheid of korte slaap direct postpartumpsychose veroorzaken of voorkomen. In plaats daarvan suggereren de auteurs dat dezelfde biologische paden die onze slaap beïnvloeden ook kunnen helpen bepalen hoe veerkrachtig we zijn tegen de emotionele en cognitieve belasting van slaapverlies rond de bevalling.
Wat dit betekent voor gezinnen
Voor gezinnen en hulpverleners is de kernboodschap niet dat slapeloosheid "goed" is, maar dat slaapgeschiedenis en genetische samenstelling op onverwachte manieren iemands kwetsbaarheid voor postpartumpsychose kunnen beïnvloeden. Het werk laat zien dat het toevoegen van genetische informatie over slaapeigenschappen de risicoschatting voor vrouwen met een bipolaire stoornis bescheiden kan verbeteren, wat in de toekomst gerichter toezicht of vroege ondersteuning zou kunnen sturen. Deze genetische scores zijn echter nog niet nauwkeurig of algemeen toepasbaar genoeg voor routinematig klinisch gebruik, en de studie beperkte zich tot vrouwen van Europese afkomst met een bipolaire stoornis. In plaats van direct de zorg vandaag te veranderen, opent de vondst een nieuwe onderzoeksrichting: begrijpen hoe levenslange slaappatronen en onderliggende biologie samenwerken met de ontwrichting van de bevalling om ernstige psychische ziekten te veroorzaken—of juist af te schermen.
Bronvermelding: Petrosellini, C., Eriksson, S.H., Meyer, N. et al. Postpartum Psychosis: could genetic vulnerability to insomnia or short sleep duration be protective?. Transl Psychiatry 16, 89 (2026). https://doi.org/10.1038/s41398-026-03856-3
Trefwoorden: postpartumpsychose, bipolaire stoornis, slaap en geestelijke gezondheid, genetisch risico, slapeloosheid