Clear Sky Science · nl
Gebruik van geneesmiddelen met farmacogenomische richtlijnen en nadelige uitkomsten bij opgenomen oudere patiënten: een retrospectief dwarsdoorsnedeonderzoek
Waarom uw genen een rol kunnen spelen wanneer u in het ziekenhuis wordt opgenomen
Veel oudere mensen gebruiken een lange lijst medicijnen, en sommigen belanden in het ziekenhuis door bijwerkingen of medicatiefouten. Deze studie stelt een eenvoudige maar belangrijke vraag: zouden genetische verschillen die bepalen hoe we medicijnen verwerken, samenhangen met langere ziekenhuisverblijven en meer heropnames, vooral bij zeer kwetsbare ouderen? Inzicht in deze relatie kan artsen helpen medicijnen veiliger te kiezen en te doseren naarmate we ouder worden.
Medicijnen, leeftijd en verborgen risico’s
Ouderen lopen meer risico dan jongere mensen op schadelijke reacties op medicijnen. Ze leven vaak met meerdere chronische aandoeningen, waardoor ze veel verschillende pillen nodig hebben. Deze “polyfarmacie” kan het lichaam belasten en de kans vergroten dat een of meerdere geneesmiddelen problemen veroorzaken. Daarnaast maakt kwetsbaarheid – een verminderd vermogen om te herstellen van ziekte of stress – het moeilijker voor oudere lichamen om om te gaan met een nadelige gebeurtenis, zoals een ernstige bijwerking van een geneesmiddel.
Hoe genen invloed hebben op veelvoorkomende geneesmiddelen
Farmacogenomica bestudeert hoe kleine genetische verschillen de manier waarop ons lichaam geneesmiddelen verwerkt veranderen. Voor veel algemeen gebruikte medicijnen hebben deskundige commissies richtlijnen opgesteld die in feite zeggen: “als een patiënt dit genpatroon heeft, pas dan de dosis aan of kies een ander geneesmiddel.” De onderzoekers richtten zich op deze medicijnen met farmacogenomische richtlijnen en vroegen hoe vaak ze werden gebruikt bij ziekenhuisopnames van mensen van 65 jaar en ouder in één groot Engels ziekenhuistrust, en of het gebruik ervan samenhing met belangrijke uitkomsten: verblijfsduur, spoedeisende opname en heropnames.
Wat ziekenhuisgegevens onthulden
Bij het bestuderen van bijna 60.000 opnames van meer dan 35.000 oudere patiënten in 2018–2019 vonden de onderzoekers veelvuldig medicijngebruik: de meeste patiënten gebruikten minstens vijf geneesmiddelen. Van meer dan 1.400 verschillende geneesmiddelen hadden er 63 erkende gengebaseerde voorschrijftips, en 12 werden als hoogrisico geclassificeerd omdat ze vaak betrokken zijn bij ernstige bijwerkingen. Meer dan vier op de vijf opnames betroffen ten minste één geneesmiddel met farmacogenomische richtlijnen. Middelen zoals cholesterolverlagende statines, maagzuurremmers en pijnstillers zoals codeïne kwamen veel voor. Ongeplande, of spoedeisende, opnames omvatten niet alleen meer medicijnen in totaal, maar ook een hoger aantal van deze gengevoelige geneesmiddelen per patiënt dan geplande opnames.
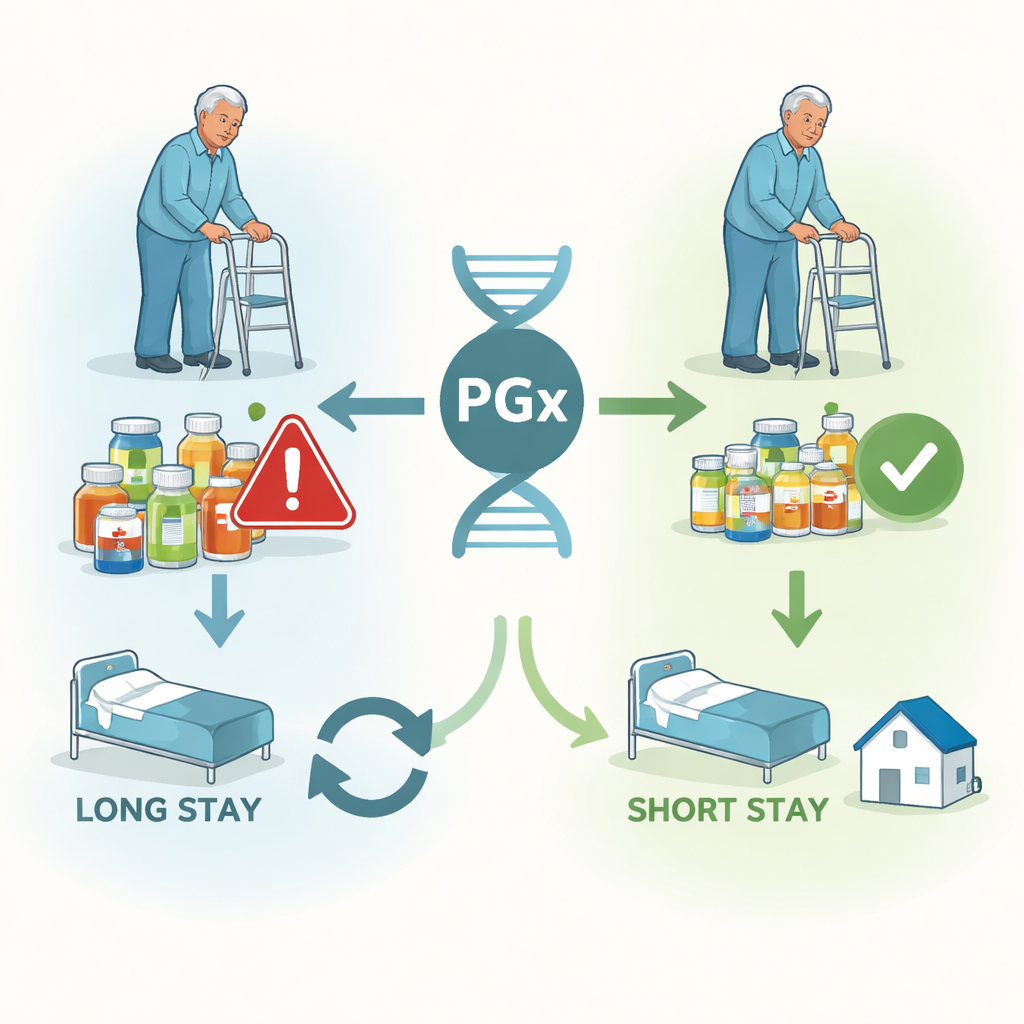
Kwetsbaarheid, spoedbezoeken en langere opnames
De onderzoekers gebruikten vervolgens statistische modellen om te zien of het aantal gengevoelige geneesmiddelen dat iemand gebruikte, verband hield met slechtere uitkomsten, nadat rekening was gehouden met leeftijd, geslacht, etnische groep, kwetsbaarheid en het totale aantal medicijnen. Kwetsbaarheid bleek de sterkste algemene voorspeller van problemen: kwetsbaardere patiënten hadden veel meer kans op spoedopnames, een langer verblijf in het ziekenhuis en heropnames. Maar zelfs na correctie voor deze factoren hing elk extra geneesmiddel met farmacogenomische richtlijn samen met een langer ziekenhuisverblijf, een grotere kans op een spoedeisende opname en meer heropnames. Dit patroon was het duidelijkst bij patiënten met hoge niveaus van kwetsbaarheid, waarbij modellen die gengevoelige geneesmiddelen meenamen beter bij de gegevens pasten dan modellen die ze negeerden.
Wat dit kan betekenen voor patiëntenzorg
De studie kon niet bewijzen dat gen‑geneesmiddel‑mismatches direct de oorzaak waren van een specifieke opname of verlengd verblijf, omdat er geen daadwerkelijke genetische testresultaten of gedetailleerde klinische beoordelingen van elk geval waren opgenomen. Ze laat echter zien dat zeer kwetsbare ouderen vaak worden blootgesteld aan geneesmiddelen waarbij genen van belang zijn, en dat meer gebruik van deze geneesmiddelen samenhangt met slechtere uitkomsten. Voor een niet‑specialist is de kernboodschap dat uw medicatielijst en uw onderliggende kwetsbaarheid nauw samenhangen met hoe u het in het ziekenhuis vergaat — en dat uw genen een extra, momenteel onderbenut, onderdeel van de veiligheidsafweging kunnen zijn. Het routinematig invoeren van farmacogenomische tests in de zorg, vooral voor kwetsbare ouderen, zou artsen kunnen helpen behandelingen verfijnen, sommige nadelige reacties voorkomen, ziekenhuisverblijven verkorten en heropnames verminderen.
Bronvermelding: David, V., McInerney, C.D., Tomlinson, J. et al. Use of medications with pharmacogenomic guidelines and adverse outcomes in hospitalised older patients: a retrospective cross-sectional study. Pharmacogenomics J 26, 3 (2026). https://doi.org/10.1038/s41397-026-00396-3
Trefwoorden: farmacogenomica, ouderen, kwetsbaarheid, polyfarmacie, ziekenhuisopnames