Clear Sky Science · nl
Blaasmanagement voor volwassenen met ruggenmergletsel in de acute ziekenhuissetting: Een retrospectieve studie
Waarom ziekenhuiszorg voor de blaas na ruggenmergletsel ertoe doet
Wanneer iemand een ruggenmergletsel oploopt, zijn de eerste dagen en weken in het ziekenhuis gevuld met zichtbare zorgen zoals operatie, ademhaling en beweging. Minder zichtbaar—maar even cruciaal—is hoe de blaas wordt beheerd. Slecht blaasmanagement kan onopgemerkt de nieren beschadigen, gevaarlijke bloeddrukpieken veroorzaken en de opname verlengen. Deze studie onderzoekt hoe ziekenhuizen in de praktijk blaaszorg bieden aan volwassenen met ruggenmergletsel en hoe die keuzes samenhangen met de duur van het ziekenhuisverblijf.
Verschillende manieren om de blaas te ledigen
Na een ruggenmergletsel werken de zenuwen die de blaas signaleren wanneer deze vol of leeg is vaak niet goed meer. Artsen kunnen het legen van de blaas op verschillende manieren ondersteunen. Een gangbare methode is een verblijvende urinekatheter, een buisje dat in de blaas blijft en continu urine naar een opvangzak afvoert. Een andere aanpak, clean intermittent catheterization (geïsoleerd katheteriseren), gebruikt een katheter slechts enkele keren per dag om de blaas te legen en verwijdert die daarna weer, zodat de blaas tussen de keren door kan vullen. Sommige patiënten gebruiken beide methoden op verschillende momenten tijdens één opname, en anderen kunnen zelfstandig plassen zonder katheter. Elke methode heeft afwegingen wat betreft comfort, infectierisico en toepasbaarheid wanneer een patiënt ernstig ziek is.
Hoe de onderzoekers zorg uit de praktijk bestudeerden
Het onderzoeksteam bekeek elektronische patiëntendossiers uit een groot Amerikaans zorgsysteem, gericht op volwassenen met ruggenmergletsel die tussen eind 2021 en eind 2023 in acute ziekenhuizen werden opgenomen. Ze includeerden 1.169 personen en 1.652 ziekenhuisopnames. Voor elke opname gebruikten ze geregistreerde urineproductie en artsenvoorschriften om vast te stellen hoe de blaas werd beheerd: alleen een verblijvende catheter, alleen intermitterend katheteriseren, beide methoden tijdens de opname, of helemaal geen katheter. Vervolgens maten ze de duur van elke opname en gebruikten ze statistische modellen om te analyseren hoe blaasmanagement en type ruggenmergletsel—nek (cervicaal) versus onderrug (thoracolumbaal)—verbonden waren met de verblijfsduur.
Wat ziekenhuizen nu doen
Bijna de helft van alle opnames in deze studie—ongeveer 50 procent—maakte helemaal geen gebruik van een katheter, wat suggereert dat veel patiënten nog zelfstandig konden plassen of andere niet-invasieve strategieën gebruikten. Ongeveer 19 procent van de opnames was uitsluitend afhankelijk van een verblijvende catheter, terwijl kleinere delen alleen intermitterend katheteriseerden of een mix van beide methoden gebruikten. De meeste patiënten, meer dan 80 procent, bleven bij één blaasstrategie gedurende hun gehele ziekenhuisverblijf. Wanneer katheters werden toegepast, bleven verblijvende katheters meestal ongeveer vijf dagen zitten, en intermitterende katheterperiodes duurden doorgaans slechts enkele dagen per keer. In de groep die zowel verblijvende als intermitterende methoden gebruikte, ondergingen veel patiënten meer dan één poging tot intermitterend katheteriseren, wat erop wijst dat teams proefden of een minder invasieve aanpak zou werken.
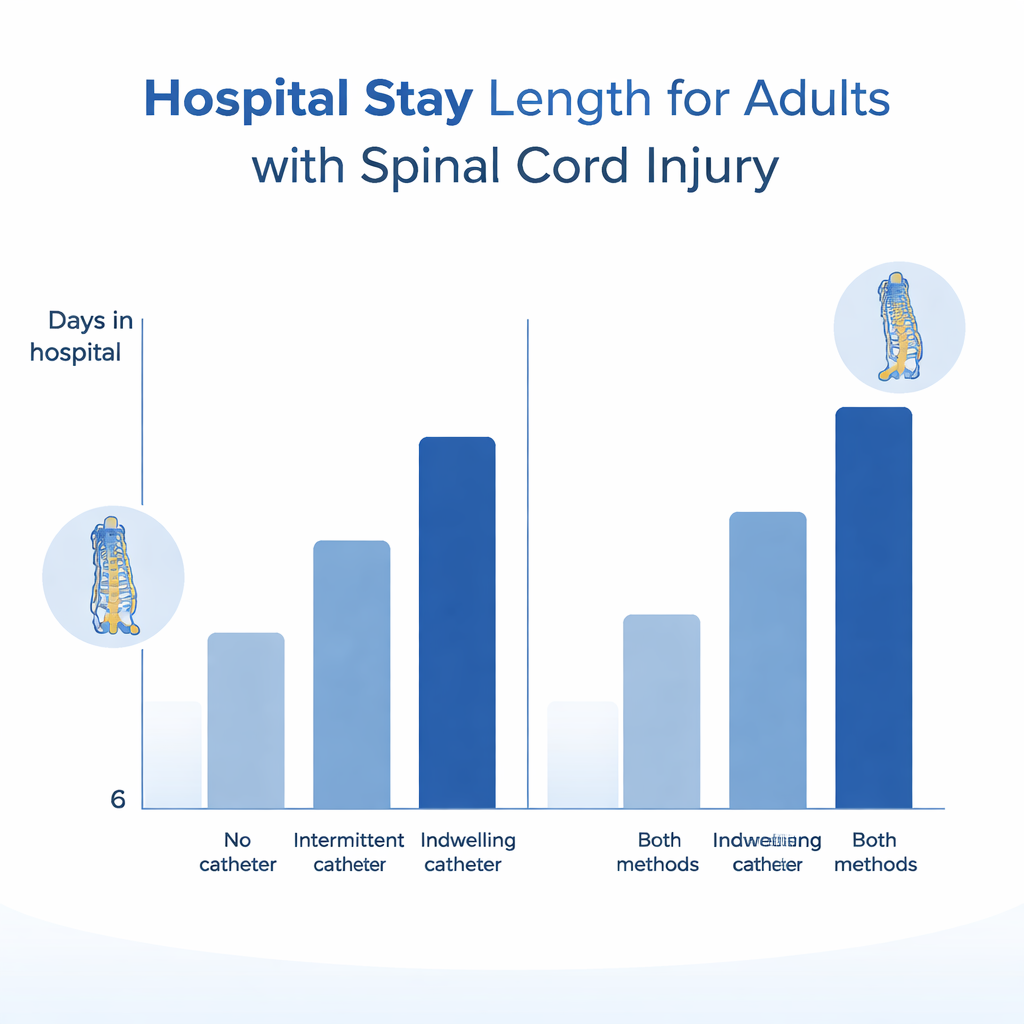
Blaaskeuzes en extra dagen in het ziekenhuis
Blaasmanagement hing sterk samen met hoe lang patiënten in het ziekenhuis verbleven. Gemiddeld duurde een opname ongeveer negen dagen. Na correctie voor leeftijd, geslacht, ras, type letsel en herhaalde opnames verbleven mensen die alleen een verblijvende catheter kregen ongeveer drie dagen langer in het ziekenhuis dan mensen zonder katheter. Patiënten die zowel verblijvende als intermitterende katheters gebruikten, hadden de langste opnames—bijna 15 extra dagen vergeleken met patiënten zonder katheters. Binnen deze gecombineerde groep hadden patiënten met nekletsels bijzonder lange opnames; zij verbleven ongeveer 11 dagen langer dan patiënten met onderrugletsels die dezelfde blaasstrategieën gebruikten. Deze patronen weerspiegelen waarschijnlijk zowel de medische complexiteit van deze patiënten als de uitdagingen bij het veilig wijzigen van blaasmethoden tijdens herstel.
Wat dit betekent voor patiënten en zorgteams
Voor mensen met ruggenmergletsel en hun familie laat deze studie zien dat blaasmanagement in het ziekenhuis meer is dan een comfortvraag—het hangt nauw samen met de duur van het ziekenhuisverblijf en kan wijzen op patiënten met complexere hersteltrajecten. Hoewel veel patiënten katheters kunnen vermijden, is zorgvuldige planning nodig wanneer katheters worden gebruikt of bij het wisselen tussen methoden, vooral bij mensen met nekletsels. De auteurs stellen dat duidelijkere richtlijnen, betere samenwerking tussen specialisten en beslissingsondersteunende hulpmiddelen ziekenhuizen kunnen helpen om blaasstrategieën met meer vertrouwen te kiezen en aan te passen. Kortom: doordachte blaaszorg in een vroeg stadium kan complicaties helpen voorkomen en bijdragen aan veiligere, mogelijk kortere ziekenhuisopnames voor mensen met ruggenmergletsel.
Bronvermelding: Hon, E., He, M., Xu, L. et al. Bladder management for adults with spinal cord injury in the acute hospital setting: A retrospective study. Spinal Cord Ser Cases 12, 4 (2026). https://doi.org/10.1038/s41394-026-00730-8
Trefwoorden: ruggenmergletsel, blaasmanagement, urinekatheter, neurogene blaas, ziekenhuisverblijfduur