Clear Sky Science · nl
Farmacogenetica van hypertensie en beperkingen in Afrika – focus op de genen ACE, AGTR1 en CYP2C9
Waarom bloeddrukmedicijnen niet voor iedereen hetzelfde werken
Hoge bloeddruk wordt vaak een “stille moordenaar” genoemd, en dat geldt in het bijzonder in veel Afrikaanse landen, waar de incidentie van hypertensie en nierziekten tot de hoogste ter wereld behoort. Zelfs wanneer mensen hun voorgeschreven medicijnen innemen, bereiken velen nog steeds geen gezonde bloeddrukwaarden. Dit artikel legt uit hoe erfelijke verschillen in onze genen de werking van veelvoorkomende bloeddrukmiddelen kunnen beïnvloeden, waarom deze effecten mogelijk extra belangrijk zijn bij Afrikanen, en wat er moet veranderen zodat behandelingen beter op het individu kunnen worden afgestemd.
Hoge bloeddruk, nieren en dagelijkse risico’s
Hypertensie treft meer dan een miljard volwassenen wereldwijd en komt vooral veel voor in sub-Sahara Afrika, waar het vaak niet gediagnosticeerd en onvoldoende behandeld wordt. Na verloop van tijd beschadigt verhoogde bloeddruk de fijne bekleding van bloedvaten, wat het risico op hartaanvallen, beroertes en nierfalen vergroot. Nierziekte en hypertensie beïnvloeden elkaar: naarmate de nierfunctie afneemt, neemt de bloeddruk vaak toe, en naarmate de bloeddruk stijgt, worden de nieren verder beschadigd. Andere veelvoorkomende aandoeningen in Afrika — waaronder obesitas, diabetes, tabaksgebruik en hiv — verergeren deze last. Veel mensen met hiv hebben ook een hoge bloeddruk, soms zonder het te weten, en bepaalde genetische varianten die vrijwel alleen bij mensen van Afrikaanse afkomst voorkomen verhogen verder het risico op nierschade.
Hoe gangbare medicijnen de bloeddruk reguleren
Artsen behandelen hypertensie en nierziekte vaak door een hormoonsysteem te blokkeren dat bloedvaten vernauwt en het lichaam zout en water laat vasthouden. Twee belangrijke typen geneesmiddelen worden gebruikt: ACE-remmers, die de vorming van een krachtig vaatvernauwend hormoon voorkomen, en ARB’s, die voorkomen dat dit hormoon zich aan zijn belangrijkste receptor op de vaatwand bindt. Deze medicijnen verlagen niet alleen de bloeddruk maar beschermen ook de nieren en het hart. Ze moeten echter eerst door het lichaam worden verwerkt. Sommige middelen worden in de lever omgezet in een meer actieve vorm voordat ze goed kunnen werken, en allemaal zijn ze afhankelijk van eiwitten in ons lichaam die hormoonsignalen produceren of ontvangen. Verschillen in de genen die deze eiwitten coderen kunnen daarom zowel de werkzaamheid van een medicijn als de kans op bijwerkingen beïnvloeden.
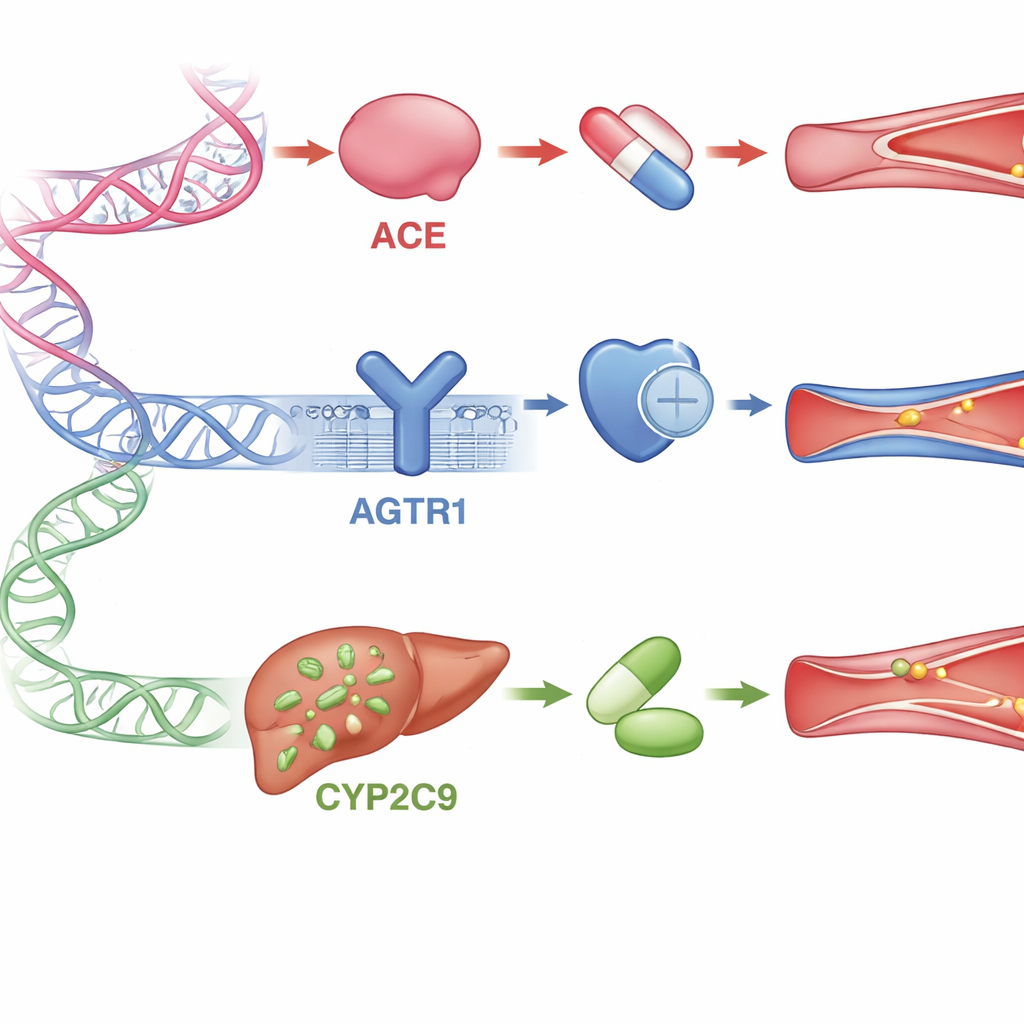
Belangrijke genen die de reactie op medicijnen bepalen
De review richt zich op drie belangrijke genen die betrokken zijn bij dit hormoonsysteem en bij de verwerking van medicijnen. Het ACE-gen reguleert de productie van het enzym dat het vaatvernauwende hormoon maakt; bepaalde kleine veranderingen in dit gen zijn in veel niet-Afrikaanse populaties gekoppeld aan een zwakkere respons op ACE-remmers. Het AGTR1-gen codeert voor de belangrijkste receptor die door ARB’s wordt geblokkeerd; sommige varianten lijken de receptor anders te laten functioneren of te veranderen hoe goed medicijnen eraan binden, hoewel studies bij Afrikanen en andere groepen soms tegenstrijdige resultaten opleveren. Het CYP2C9-gen codeert voor een leverenzyme dat meerdere ARB-middelen afbreekt of activeert. Mensen met bepaalde versies van dit gen kunnen deze medicijnen te langzaam verwerken — wat het risico op bijwerkingen verhoogt — of juist te snel, wat leidt tot onvoldoende bloeddrukbeheersing. Voor alle drie de genen zijn Afrikaanse gegevens schaars, terwijl Afrika juist de grootste genetische diversiteit ter wereld heeft.
Waarom Afrikaanse genetische diversiteit ertoe doet
Wereldwijd heeft onderzoek aangetoond dat het gebruik van genetische informatie om de bloeddrukbehandeling te sturen de controle kan verbeteren en kosten kan verlagen door trial-and-error voorschrijven te vermijden. Toch beperken twee grote obstakels deze voordelen in Afrikaanse omgevingen. Ten eerste is farmacogenetische testing — het gebruik van DNA-tests om geneesmiddelen te kiezen of aan te passen — zelden beschikbaar in de routinezorg, grotendeels door kosten, beperkte laboratoriumcapaciteit en een tekort aan opgeleid personeel. Ten tweede zijn de meeste bestaande genetische studies en databases gebaseerd op Europese en Aziatische populaties. Slechts een handvol Afrikaanse gemeenschappen is vertegenwoordigd in grote wereldwijde projecten, waardoor veel varianten onontdekt of slecht begrepen blijven. Daardoor passen behandelingsrichtlijnen en “actiegerichte” gen–medicatie aanbevelingen mogelijk niet goed bij Afrikaanse patiënten, en kan het vertrouwen op gegevens van Afro-Amerikanen of andere groepen met gemengde afkomst misleidend zijn.
Stappen naar meer persoonlijke behandeling
De auteurs pleiten ervoor dat Afrika zowel betere implementatie als betere ontdekking nodig heeft. Praktisch gezien kan een stapsgewijze aanpak beginnen met een kleine set goed onderbouwde gen–medicatieparen en goedkope tests, gecombineerd met eenvoudige beslisregels voor clinici. Tegelijk zou sterkere investering in lokaal onderzoek, biobanken en opleiding moeten helpen in kaart te brengen hoe vaak belangrijke varianten in ACE, AGTR1, CYP2C9 en andere genen voorkomen in de vele bevolkingsgroepen op het continent. Gezamenlijk zouden deze inspanningen de hypertensiezorg kunnen verschuiven van one-size-fits-all voorschrijven naar benaderingen die iemands genetische en klinische gegevens gebruiken om veiligere, effectievere medicijnen te kiezen. Voor patiënten betekent dat een betere kans op een langer, gezonder leven met goed gecontroleerde bloeddruk.
Bronvermelding: Gomera, R.T., van Hougenhouck-Tulleken, W., Brand, S.J. et al. Hypertension pharmacogenetics and limitations in Africa – a focus on the ACE, AGTR1 and CYP2C9 genes. J Hum Hypertens 40, 139–146 (2026). https://doi.org/10.1038/s41371-026-01121-0
Trefwoorden: hypertensie, farmacogenetica, Afrikaanse populaties, ACE- en ARB-geneesmiddelen, precisiemedicine