Clear Sky Science · ja
インドにおける抗菌薬耐性のゲノム地図:多種感染症サーベイの知見
なぜインドのスーパーバグが私たち全員に関係するのか
抗生物質に耐性を持つ「スーパーバグ」は世界的に増大する懸念事項ですが、多くの地域でこれらの病原体がどのように進化し広がるかについては驚くほど不十分な理解しかありません。本研究はインドの病院由来の危険な細菌を精査し、それらの全DNAを読み取ることで、なぜ強力な薬が効かなくなるのかを解き明かそうとしています。結果は、これらの微生物が殺しにくい理由を示すだけでなく、迅速なDNAベースの手法が従来の遅い培養検査に信頼できる代替となり得るかを検証しており、これは世界中の感染症治療に影響を与え得る問題です。
院内感染を詳しく見る
研究者らは2022年から2024年にかけて、インド北部および西部の大規模病院で重症患者から266検体の細菌を集めました。検体の多くは血液由来でしたが、尿や肺感染由来のものもあり、大半は患者が最も脆弱な集中治療室(ICU)からのものでした。チームはEscherichia coli、Klebsiella pneumoniae、Acinetobacter baumannii、Pseudomonas aeruginosa、メチシリン耐性Staphylococcus aureus(MRSA)、バンコマイシン耐性Enterococcus(VRE)など、問題となる既知の病原体に焦点を当てました。各検体について、医師は既に標準的な抗菌薬感受性試験を実施しており、これは培養内で細菌を薬剤に曝露してどの薬が効くかを確認するものです。研究者らは次に細菌のゲノムを配列決定し、耐性遺伝子の全体像を描いて、DNAが「予測」する結果と実際の試験結果を比較しました。
遺伝子と培養結果が食い違うとき
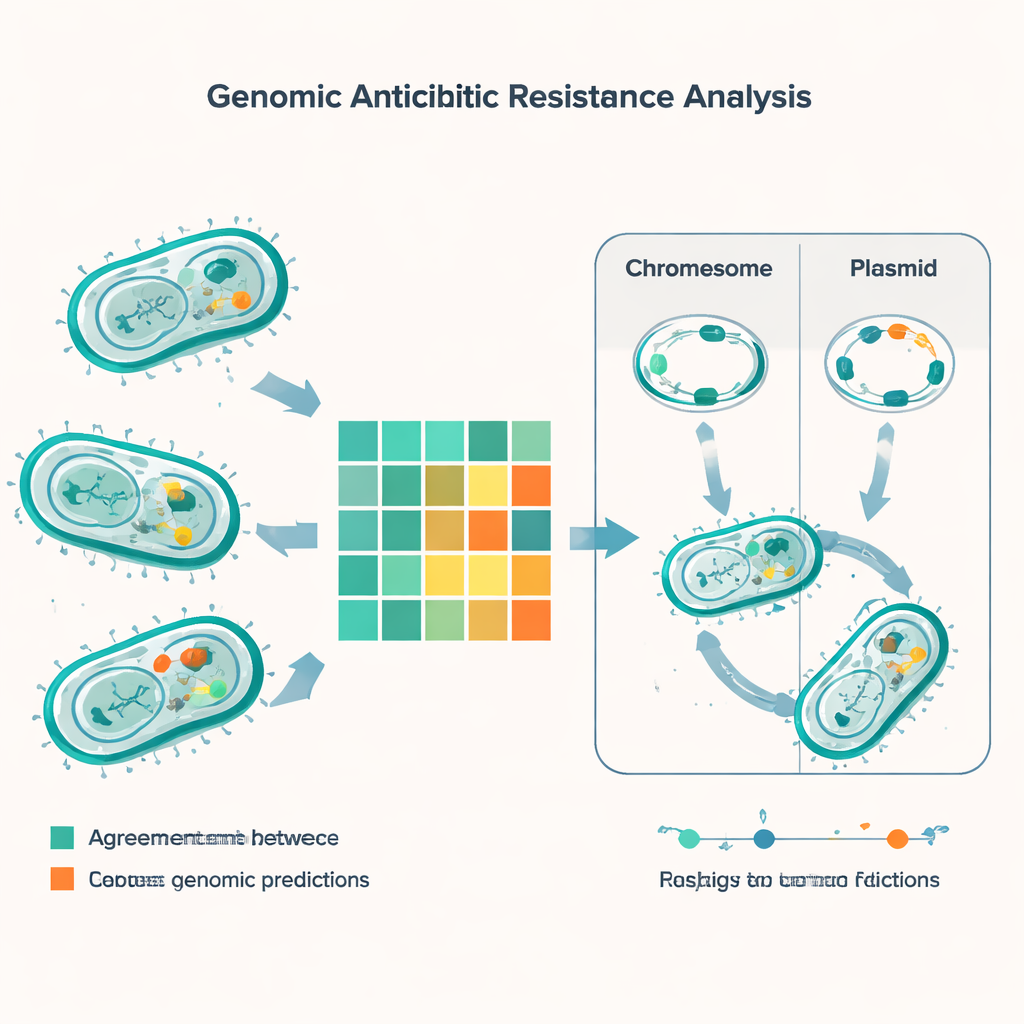
56種類の抗菌薬に対する遺伝学的予測と培養試験の突き合わせで、研究は5,000件以上の比較を行いました。多くの場合、DNAベースの手法と従来の検査は一致しましたが、約600件の不一致が際立ちました。最も一般的な誤りは、ゲノム解析が耐性を予測したにもかかわらず培養試験は治療可能と示したケースでした。これはミノサイクリン、コリスチン、ゲンタマイシンなどの薬剤で、特にE. coliにおいて頻繁に発生しました。逆の誤り——培養で耐性が認められるが遺伝子で十分に説明できない場合——は少なかったものの、見落としのリスクがあるためより憂慮すべきです。これらの「非常に重大な」不一致は腸球菌(エンテロコッカス)に顕著に見られ、広く使われるペニシリン系薬やトリメトプリム–スルホメトキサゾールの組合せに対して特に目立ちました。
細菌DNAに潜む隠れた武器庫
ゲノム調査は主要種全体にわたる濃密な耐性遺伝子の武器庫を明らかにしました。一般的なグラム陰性病原体のいずれもが少なくとも一つのβ‑ラクタマーゼ遺伝子を保有しており、これらはペニシリン類や関連薬剤を分解します。多くの株では複数のβ‑ラクタマーゼを同時に持っていました。最後の手段薬を無力化するNDM型カルバペネマーゼのような悪名高い因子は、E. coli、Klebsiella、Acinetobacter、Pseudomonasに広く分布していました。研究はまた、コリスチンのような強力な「ペプチド」系抗生物質に耐える遺伝子や、MRSAのメチシリン耐性をもたらす古典的なmecA遺伝子、さらに腸球菌におけるバンコマイシン耐性クラスターも検出しました。配列型と呼ばれるDNA指紋を比較することで、チームはこれらの耐性遺伝子の一部を、すでにインドや世界で拡散している既知の高リスク系統に結び付けました。
可動DNAによる遺伝子の共有
物語の重要な部分は、どの遺伝子を細菌が持つかだけでなく、その遺伝子がどこに存在するかにあります。多くの耐性遺伝子はプラスミドと呼ばれる小さなDNA環状分子上にあり、細菌はそれらをトレーディングカードのように交換できます。特殊なソフトウェアを用いて、研究者らは検体全体で約1,400のプラスミドを予測し、特にE. coliとKlebsiellaで多様性が高いことを示しました。これらの種では、いくつかの重要なβ‑ラクタマーゼを含む耐性遺伝子の大部分がプラスミド搭載であり、株間や種間で伝播しやすくなっています。他方で、いくつかの耐性は細菌染色体に組み込まれており、プラスミドが失われても持続する可能性があります。チームはまた、耐性遺伝子を伴って移動できる短いDNA断片である可動遺伝学的要素も目録化し、急速な拡散のもう一つの経路を浮き彫りにしました。
今後の治療にとっての意味
専門外の読者にとっての中心メッセージは、細菌のDNAを読むことがスーパーバグとの闘いを大きく支援できる一方で、技術はまだ完璧ではないという点です。ゲノムツールは耐性を「過大評価」する傾向があり、危険な株を見逃すよりは安全ですが、医師が必要以上に強力な薬を使用する方向に向かわせる可能性があります。同時に、少数のケースでは培養検査が現行の遺伝子カタログでは十分に説明できない耐性を検出しており、知識の重要な盲点を強調しています。本研究は、インドの病院における耐性遺伝子、プラスミド、可動要素の詳細な地図を構築することで、より良く速いDNAベースの診断と、より情報に基づいた抗生物質使用の基盤を作ります。これはインドだけでなく、スーパーバグが現代医療を脅かすあらゆる環境にとって意味を持ちます。
引用: Gheewalla, N., Karthikeyan, V., Jadhav, Y. et al. Genomic landscape of antimicrobial resistance in India: findings from a multi-species surveillance study. npj Antimicrob Resist 4, 13 (2026). https://doi.org/10.1038/s44259-026-00185-9
キーワード: 抗菌薬耐性, ゲノム解析, 院内感染, 薬剤耐性菌, プラスミド媒介の耐性