Clear Sky Science · ja
ヒト脳幹オルガノイドで再現した新規発生型H3.3K27M変異拡散性中線膠芽腫:GD2 CAR-T細胞の機能を解剖する
この小児脳腫瘍研究が重要な理由
拡散性中線膠芽腫は最も致命的な小児脳腫瘍の一つで、非常に若い子どもたちの脳幹に発生し、家族にほとんど有効な治療法を残しません。腫瘍が脳深部に位置し手術で摘出されることがまれなため、研究者は調べられる組織がほとんどなく、新しい治療法を安全に試す手段も限られています。本研究では現実的な“皿内ミニ脳幹”を構築し、それを用いて有望な免疫療法であるGD2特異的CAR T細胞が数週間にわたりどのように振る舞うか、なぜ時に失敗するのかを観察します。
ラボでミニ脳幹をつくる
研究チームはヒト幹細胞から出発し、段階的に成長シグナルを与えて、橋(pons)と呼ばれる脳幹領域に似た三次元の脳オルガノイドを作製しました。成長シグナルのタイミングを精密に調整することで、この領域に通常存在する支持細胞(グリア)と同じ種類の細胞に富むオルガノイドが得られました。詳細な遺伝子解析により、細胞型とその成熟が初期ヒト脳発生で見られるパターンに従っており、特に橋や隣接する延髄に典型的なグリア系譜が再現されていることが示されました。これは、これらのオルガノイドがこのがんの発生と成長を研究するための現実的な舞台になり得ることを意味します。
オルガノイド内に子どもの腫瘍を再現する
拡散性中線膠芽腫を模倣するために、研究者は若いオルガノイドに三つの主要な遺伝的変化を導入しました:ヒストンタンパク質の代表的変異(H3.3K27M)、腫瘍抑制因子TP53の喪失、および成長受容体PDGFRAの活性化変化。これらを非常に早期の発生段階で導入すると、選択的なグリア様細胞ががん化しました。できあがった腫瘍はオルガノイド内に拡散性に広がり、実際の小児の脳幹での広がりと同様の振る舞いを示し、患者腫瘍で見られる広範なDNAおよびRNAの署名を保持していました。単一細胞シーケンシングは、未分化で橋特異的なグリア細胞を含む多様ながん細胞状態の混在を明らかにし、実際の小児腫瘍で見られる細胞と一致していることから、このモデルがヒト疾患を忠実に再現していることを裏付けました。
免疫療法が戦い、疲弊するのを観察する
この脳幹内腫瘍モデルを用いて、チームはGD2 CAR T細胞(患者のT細胞を工学的に改変し腫瘍細胞上のGD2分子を認識するようにしたもの)を加え、腫瘍サイズとT細胞の挙動を最大1か月にわたり追跡しました。一部のオルガノイドでは腫瘍が強く縮小し、他は部分的な制御にとどまり、臨床試験で見られる混在した結果を反映しました。腫瘍にさらされた2万以上のCAR T細胞の単一細胞RNAシーケンシングは、驚くべき多様なT細胞状態を明らかにしました。高度に細胞障害性を示す“ヒットマン”のような細胞、活性化しているが完全には致死的でない細胞、そして抑制的な“ブレーキ”を高発現しがん殺傷遺伝子が低下した疲弊(エクゾーション)を示す別個の集団などが見られました。これらの疲弊した細胞は慢性感染やヒト腫瘍で見られる消耗したT細胞に近く、オルガノイド系が腫瘍との継続的接触によって誘導される臨床的に関連するT細胞疲労を捉えていることを示唆します。
強力だが短命なT細胞を見つける
さらに掘り下げると、研究者らは表面タンパク質NCAM1でマークされるサブセットのCAR T細胞が短期的に特に強力な殺傷力を持つことを同定しました。これらのNCAM1陽性細胞を分離して単独で用いると、NCAM1陰性の仲間よりも当初は腫瘍制御が強かった。しかし、これらはより早く疲弊して減少し、時間とともに制御力が弱まることがわかりました。短期的な即効性と長期的持続性の間のこのトレードオフは、CAR T療法が劇的だが一時的な反応を生む理由を説明する助けとなり、治療の持続性を最適化するためにT細胞サブセットを事前選別するか再形成する可能性を示唆します。
脳内の免疫細胞が療法を鈍らせるしくみ
実際の脳では、腫瘍はニューロンやグリアだけでなく、常在免疫細胞であるミクログリアにも囲まれています。この複雑さを再現するために、研究者らは幹細胞由来のミクログリアをオルガノイドに加えました。これらの細胞は成熟し、拡散性中線膠芽腫で見られるミクログリア特有の形態と遺伝子発現パターンを示し、免疫抑制的な環境に関連する分子を産生しました。ミクログリアを含む腫瘍有するオルガノイドにCAR T細胞を加えると、T細胞はさらに疲弊し効果性の低い状態へとシフトし、腫瘍制御は悪化しました。同時に、IL-6など治療関連の副作用に結びつく炎症性因子が上昇し、このモデルがCAR T関連毒性の研究にも役立つ可能性を示しました。
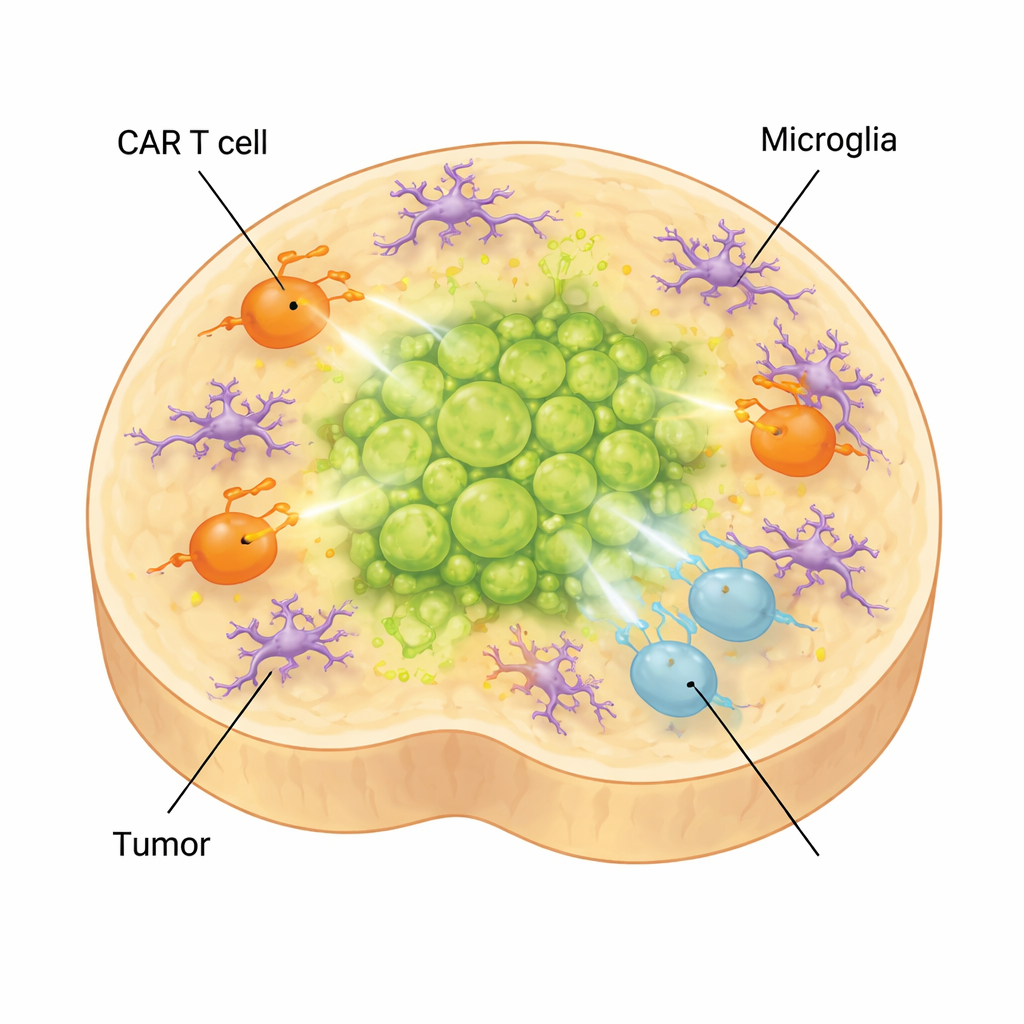
この研究がこのがんに直面する子どもたちに意味すること
拡散性中線膠芽腫に直面する家族にとって、本研究がすぐに新たな治療法を提供するわけではありませんが、治療到達を早めるための強力な試験場を提供します。子どもの脳幹環境と腫瘍を皿内で再現することで、科学者はさまざまな腫瘍細胞、CAR T細胞のタイプ、ミクログリアが週単位でどのように相互作用するかをリアルタイムで観察できるようになりました。これにより、どの改変T細胞が最も有効か、いつどのように疲弊するか、脳内免疫細胞がどのようにそれらの努力を妨げるかを特定できます。最終的に、このようなオルガノイドモデルは個々の患者向けにパーソナライズされ、免疫療法を投与する前に最適化するために用いられることで、将来のCAR T細胞治療が小児にとってより安全で効果的になる可能性を高めます。
引用: Bessler, N., Wezenaar, A.K.L., Ariese, H.C.R. et al. De novo H3.3K27M-altered diffuse midline glioma in human brainstem organoids to dissect GD2 CAR T cell function. Nat Cancer 7, 316–333 (2026). https://doi.org/10.1038/s43018-025-01084-0
キーワード: 拡散性中線膠芽腫, 脳オルガノイド, CAR T細胞, 小児脳腫瘍, ミクログリア