Clear Sky Science · ja
小児1型糖尿病発症時のケトアシドーシスは診断後1年間の残存β細胞機能に悪影響を及ぼす
家族にとってなぜ重要か
多くの家族にとって、子どもの1型糖尿病の診断は突然で圧倒される体験です。中には、糖尿病性ケトアシドーシス(DKA)という合併症で既に危険な状態で病院に来る子どももいます。本研究は単純だが重要な問いを投げかけます:診断時にそのように重症であったことは、診断後1年間にわたる膵臓のインスリン産生細胞へのより長期的な損傷を引き起こすのか。答えは、親や医師、医療制度が、糖尿病を早く見つけることが子どもの長期的健康をどう変え得るかを理解する助けになります。
子どもが初めて受診する2つのパターン
ポーランドの研究者らは、診断直後の7〜18歳の子ども101人を追跡しました。そのうち約半数はDKAで来院し、インスリンが極端に不足して血液中に酸が蓄積している状態でした。残りの半数は高血糖を呈していたもののこの危険な合併症は認められませんでした。研究チームは、診断後最初の1年間にわたり、両群を比較して、1日あたりの必要インスリン量、血糖コントロールの程度、そして自身の自然なインスリンのどれだけをまだ産生しているかを調べました。
体内のインスリンを追跡する方法
研究者らはインスリンそのものを測る代わりに、インスリンが産生されるたびに放出されるパートナー分子であるC‑ペプチドに着目しました。C‑ペプチド値が高いほど、膵臓がまだある程度働いていることを意味します。子どもたちは診断後2週以内、6か月、12か月の3回にわたり標準化された栄養シェイクを飲み、その反応としてどれだけのC‑ペプチドが産生されるかを血液検査で測定しました。この検査は混合食負荷試験と呼ばれ、インスリン産生細胞にどれだけの余命が残っているかを評価する金字塔的な方法と考えられています。
最初の1年で起きたこと
開始時点で、DKAで来院した子どもは、DKAでなかった子どもよりも既にインスリンおよびC‑ペプチドの値が低く、長期的血糖マーカー(HbA1c)は類似していました。すべての子どもは治療開始後に血糖コントロールは改善しましたが、重要な差が残りました。DKAであった子どもは、同等のHbA1cを達成するためにほぼすべての受診時により多くの注射インスリンを必要とし、膵臓の寄与が少ないことを示唆しました。6か月時点でC‑ペプチドの差が明確になり、DKA群は非DKA群に比べてC‑ペプチド反応が大幅に低く、12か月でもその不利は持続しました。言い換えれば、DKA群のインスリン産生細胞はより損傷を受け、より速く低下し続けたように見えました。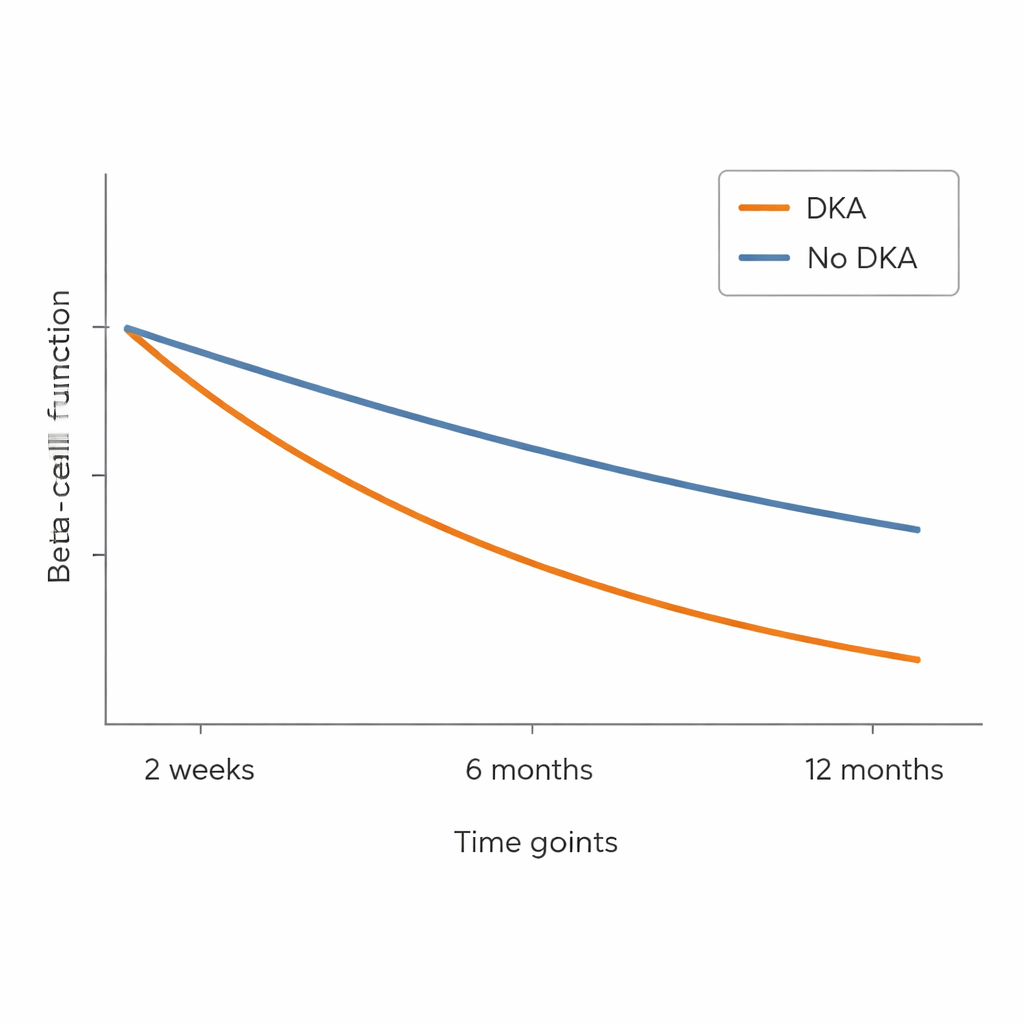
“ハネムーン期”とそれが示す真実
多くの1型糖尿病の子どもは“ハネムーン期”を経験し、残存するβ細胞が一時的にインスリンを産生するためにインスリン必要量が低下します。研究チームはこの期を、体重1kg当たりの必要注射インスリン量という単純な閾値と、インスリン投与量とHbA1cを組み合わせたより精緻なスコアの2つの定義で評価しました。単純な指標では、DKA群は部分寛解を経験する可能性が低いように見えました。しかし、より精緻な複合スコアを用いると群間の差はほとんど消失しました。それでも、直接的な生物学的指標であるC‑ペプチドはより明確な事情を示しました:診断時にDKAであった子どもは、年間を通じて自らのインスリン産生の喪失がより顕著でした。
早期発見の意義
専門外の方への本研究のメッセージは明快です:子どもがケトアシドーシスに至る前に1型糖尿病を認識できれば、膵臓のインスリン産生能力のより多くを保護できる可能性があります。既にDKAで来院する子どもはβ細胞の損傷がより大きく、同じ血糖コントロールを達成するために高用量のインスリンが必要で、診断後1年の間に自家インスリン産生がより速く低下する傾向があります。これは、多飲、多尿、体重減少、疲労などの早期警告サインに対する公衆の認識と速やかな医療評価の重要性を補強するものです。DKAに至る前に1型糖尿病を発見することは、残存β細胞を守り、日々の管理を容易にし、将来の合併症を減らす助けとなり得ます。
引用: Niechciał, E., Wais, P. & Kędzia, A. Ketoacidosis at childhood type 1 diabetes onset negatively affects residual beta-cell functions during the first year after diagnosis. Sci Rep 16, 6957 (2026). https://doi.org/10.1038/s41598-026-38533-4
キーワード: 小児の1型糖尿病, 糖尿病性ケトアシドーシス, β細胞機能, Cペプチド値, 早期の糖尿病診断