Clear Sky Science · ja
敗血性ショック患者のICU入室後1週目における初期拡張期動脈圧と消化管機能障害の関連性
生命を脅かす感染症で腸が重要な理由
敗血性ショックで集中治療室に運ばれた患者に対し、医師は重要臓器を守るため血圧を十分に維持しようとします。ガイドラインは平均動脈圧という単一の指標に重点を置きますが、それだけでは状況の全てを示していない可能性があります。本研究は、患者や家族にとって単純だが重要な疑問を投げかけます。血圧の下側の値、つまりどの血圧測定にも表示される拡張期血圧が、ICUでの危険な最初の1週間における腸の働きや生存に影響を与えるかどうか、という点です。
血圧と最重症患者を詳細に観察する
研究者らは、米国内の大規模な公開ICUデータベースMIMIC‑IVを用い、約10年分の詳細な診療記録を解析しました。解析対象はICUに少なくとも1週間滞在し、入室後24時間の平均動脈圧が現行の安全基準(65 mmHg以上)を満たしていた1,990人の成人敗血性ショック患者です。この集団を、平均拡張期血圧に基づいて低(<55 mmHg)、中間(55–65 mmHg)、高(≥65 mmHg)の3群に分けました。この設計により、通常の目標が満たされている場合でも、血圧の“下の数値”の違いが消化器系の問題と関連しているかを検証できました。
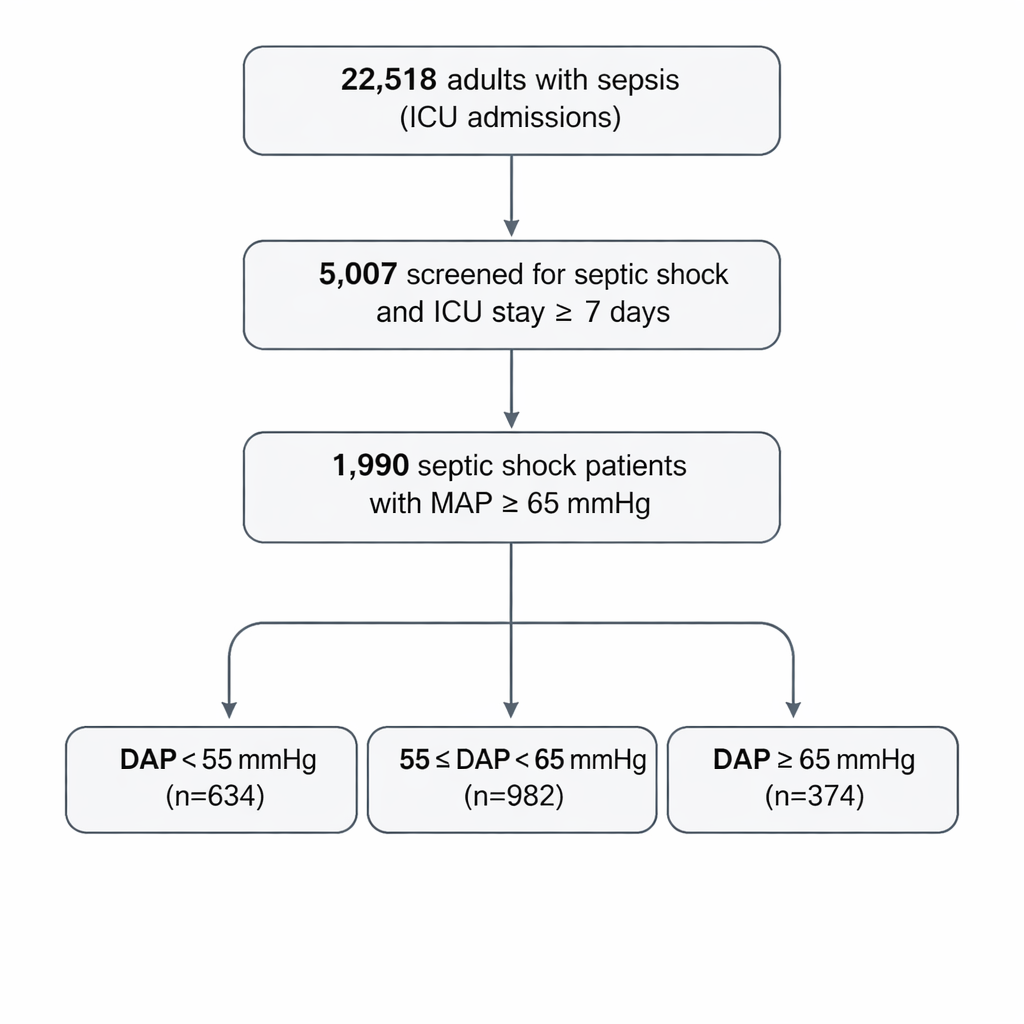
日ごとの胃腸の不調を追跡
次に研究チームは、ICU滞在の最初の7日間にどの程度の頻度で消化器症状が出現したかを調べました。下痢、嘔吐や逆流、腹部膨満、腸雑音の減弱、胃内容物の停滞(大量の胃残留)、および消化管出血などの兆候を探しました。ベッドサイド記録や診断コードを用い、各症状の有無だけでなく、一人当たり何種類の異なる症状が出たかも数えました。1週間のうちに3つ以上の異なる腸の問題が生じた場合を、重篤な消化管機能障害の指標とみなしました。
低い拡張期血圧は腸損傷の増加と関連
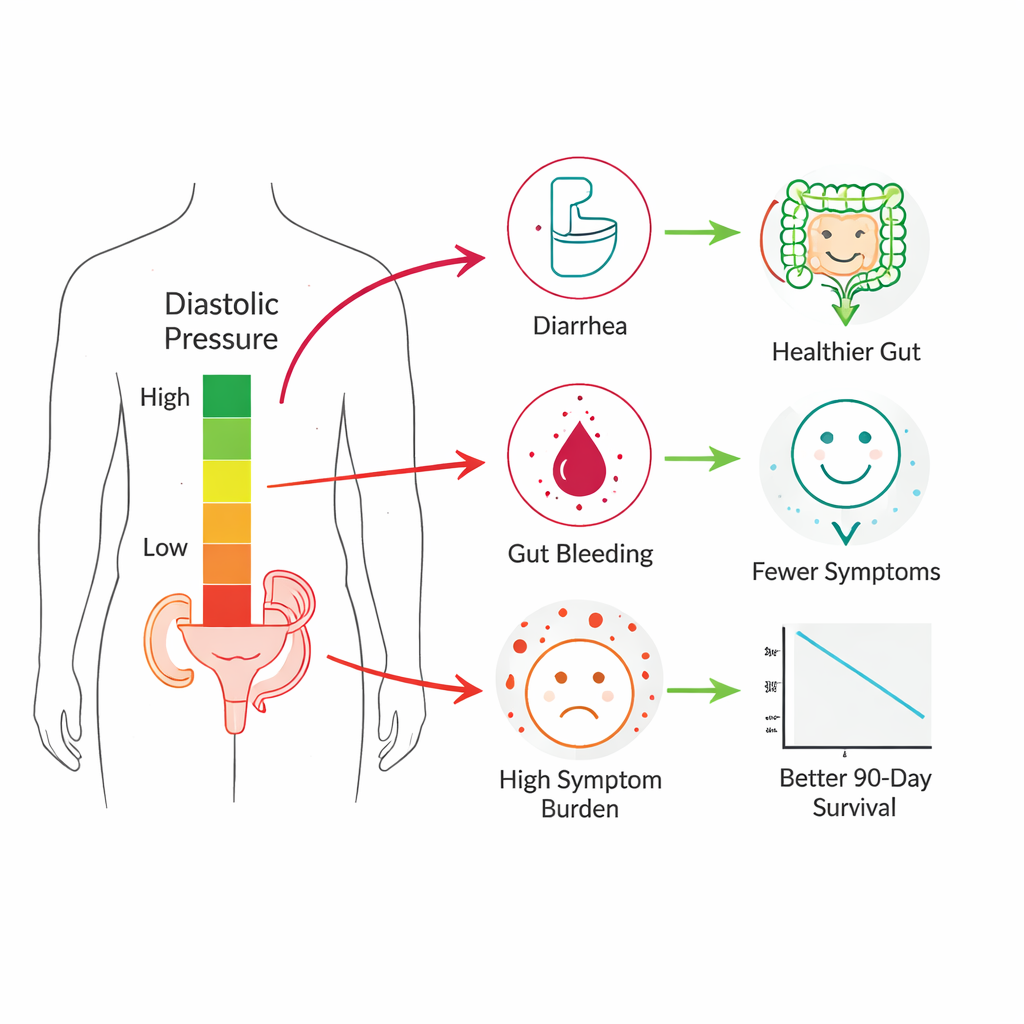
最初の1週間で、患者の半数以上が少なくとも3つの消化器症状を経験しており、敗血性ショック時に腸がいかに脆弱かを強調しています。しかし、負担は均等ではありませんでした。最も拡張期血圧が低い群(<55 mmHg)の患者は、下痢や消化管出血が起きやすく、これらの問題が長引く傾向がありました。対照的に、拡張期血圧が65 mmHg以上に保たれていた群は、下痢の発生率が著しく低く(低血圧群での22%超に対し約10%)、出血も少なかったです。総じて、3つ以上の腸症状を蓄積する可能性が低くなっていました。年齢や併存疾患、検査値で調整しても、拡張期血圧が少なくとも65 mmHgであることは重篤な消化管障害に対する保護因子であるように見えました。
長期生存との関連、腎–腸のシグナル
初期の腸の状態の差は長期転帰にも反映されました。90日間で見ると、非常に低い拡張期血圧の患者は、中間群や高群よりも死亡リスクが高く、短期(28日)生存率は似ていても長期的に差が出ていました。別の手がかりは血中尿素窒素(BUN)でした。腎機能や水分状態の評価に使われるこの一般的な検査値の高値は、複数の腸症状を伴う可能性の増大と独立して関連しており、腎のストレス、毒素の蓄積、そして重症患者における腸の透過性亢進や炎症との双方向の関係を示唆しています。
患者と医療チームにとっての意味
本研究は、単に拡張期血圧を高めれば腸の問題が治ることを立証するものではなく、著者らは数値を追うためだけに安易に薬剤投与量を増やすことに警鐘を鳴らしています。強い血管収縮はむしろ腸への血流を奪い、心臓に負担をかける可能性があります。代わりに、彼らの発見は、拡張期血圧が低いことを、標準的な血圧目標が達成されている場合でも腸が危険にさらされている早期の警告サインとみなすべきだと示唆します。実務的には、モニター上の“下の数値”に注意を払うことで、ICUチームは輸液、薬剤、栄養管理をより適切に調整し、消化管を保護し—場合によっては敗血性ショック患者の生存率を改善することにつながるかもしれません。
引用: Wang, Q., Zhang, G. Association between initial diastolic arterial pressure and gastrointestinal dysfunction during the first ICU week in septic shock patients. Sci Rep 16, 5649 (2026). https://doi.org/10.1038/s41598-026-36591-2
キーワード: 敗血性ショック, 血圧, 拡張期血圧, 腸機能障害, 集中治療