Clear Sky Science · ja
タイ全国におけるカルバペネムおよびコリスチン耐性Klebsiella pneumoniae血流分離株のゲノムサーベイランス(2020–2024)
増加する致命的な血流感染
世界中の病院が深刻な傾向に直面しています。かつて最強の抗生物質に屈していた一般的な細菌が、ほとんど治療不可能になりつつあるのです。本研究は、血流に侵入して生命を脅かす感染を引き起こすKlebsiella pneumoniaeに焦点を当て、タイ国内で最後の手段となる薬剤に対してどのように耐性を獲得してきたかを追跡します。これらのスーパー細菌がどこで拡散しているか、どのように薬剤を回避するかを理解することは、患者を守り、医師の治療選択を導き、公衆衛生政策を形成するうえで極めて重要です。
全国に広がる院内スーパー細菌の追跡
研究者らは、2020年から2024年にかけてタイ国内の複数の病院で患者の血液から採取された227検体のKlebsiella pneumoniaeを解析しました。これらの検体は、薬剤耐性感染症のデータを日常的に収集する全国的なサーベイランスネットワークから得られたものです。検査の結果、これらの血流分離株のうち93%超がカルバペネムに耐性を示しました。カルバペネムは他の薬が効かない場合にしばしば使われる強力な抗生物質群です。さらに憂慮すべきは、カルバペネム耐性株のほぼ3分の1が、最後の切り札の一つであるコリスチンにも耐性を示していた点です。標準的な薬剤感受性試験と全ゲノム解析を組み合わせることで、どの薬が効かないかを知るだけでなく、細菌が生き残るために用いる遺伝的トリックを明らかにできました。
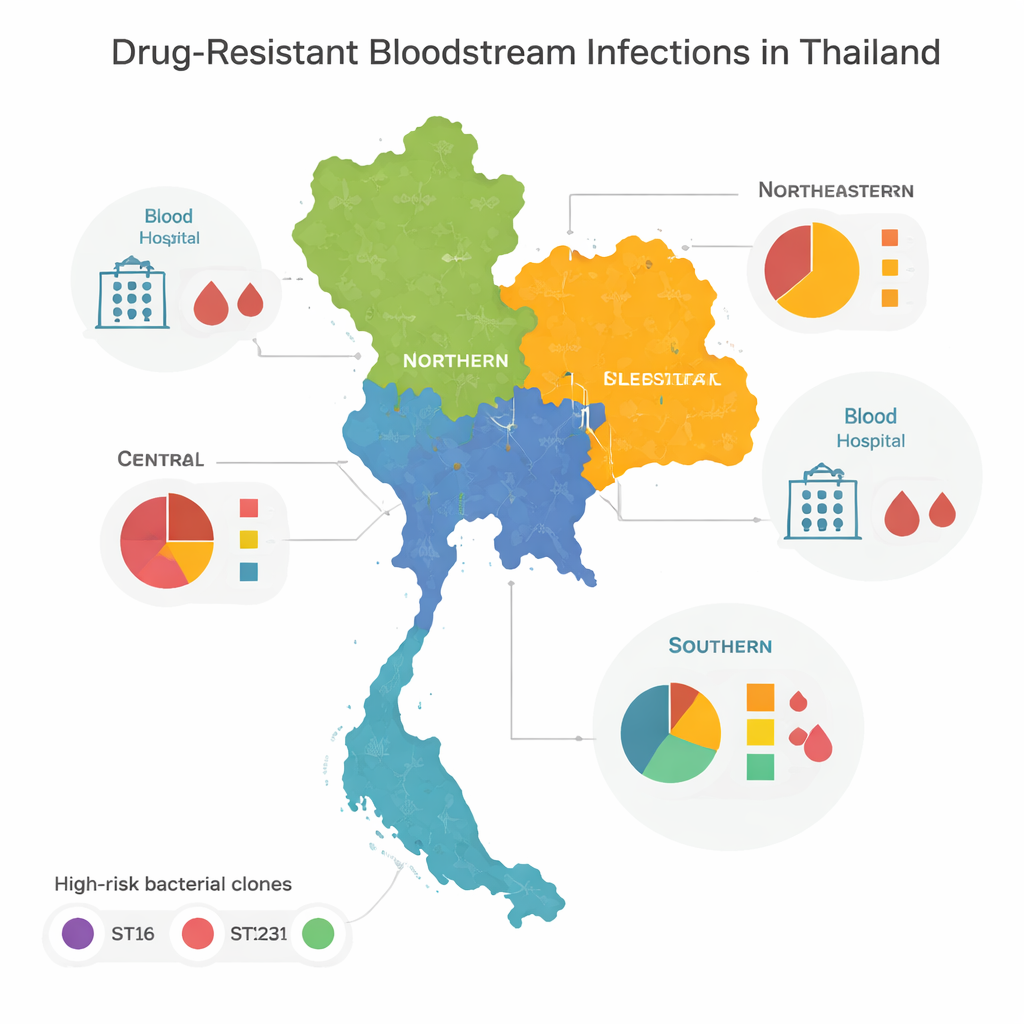
高リスククローンと地域パターン
ゲノムを比較したところ、耐性を示す細菌の大部分が、病院内アウトブレイクを引き起こすことで世界的に知られるいくつかの「高リスク」系統(クローン)に属していることが分かりました。特にST16、ST147、ST231の三つが、中央部、北部、北東部の各地域で優勢でした。これらのクローンは地域をまたいで広く拡散しており、患者や医療従事者、あるいは細菌自体の病院間移動が頻繁に起きていることを示唆します。南部は様相が異なり、少数のタイプに支配されるのではなく、単発で見られる多様な系統が混在していました。この多様性は、単一あるいは二つの暴走クローンではなく、局所的なアウトブレイク、環境由来、国境を越える移動などが複雑に絡んでいることを示唆しています。
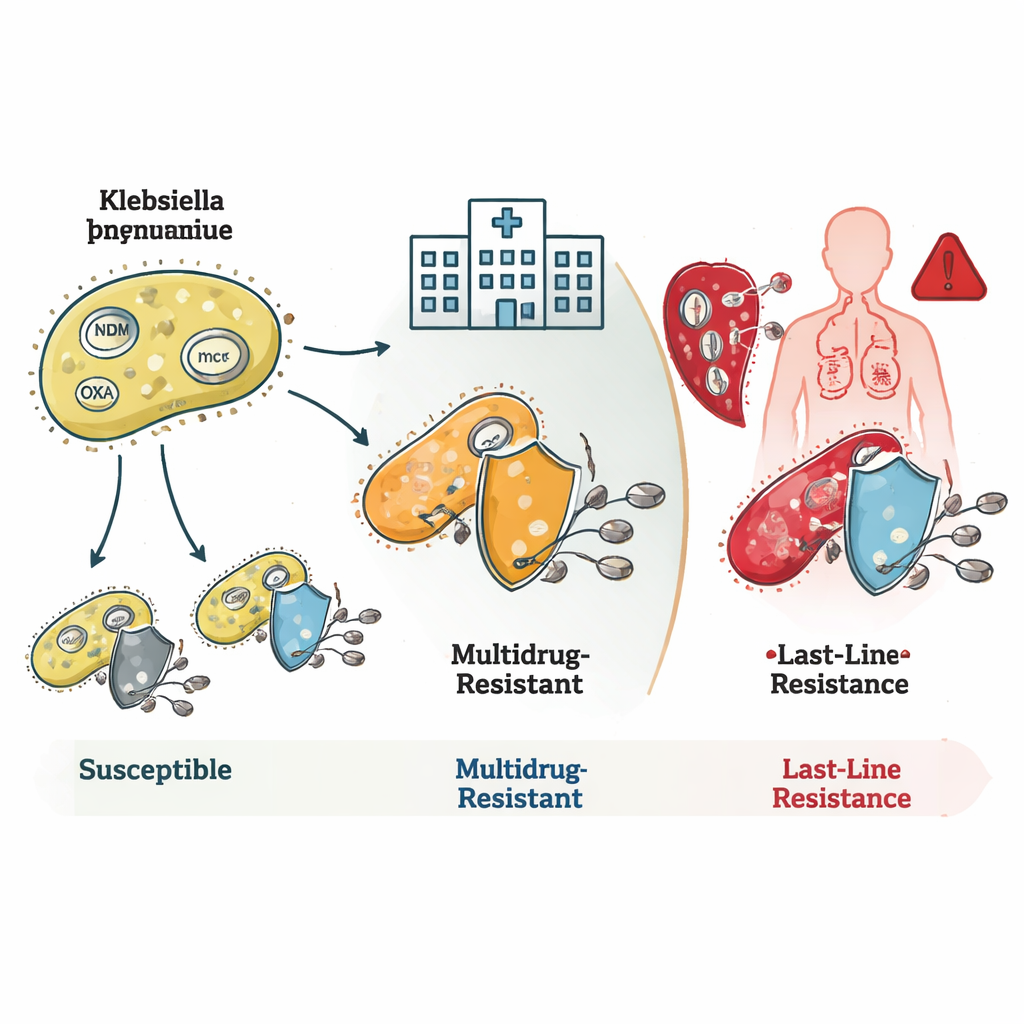
細菌が抗生物質を出し抜く仕組み
本研究は、細菌が複数の耐性メカニズムを積み重ねる様子を明らかにしました。多くのST16およびST231株は、カルバペネムを分解する酵素を産生するblaNDMやblaOXAといった遺伝子を保持していました。さらに、外膜の変化で薬剤の侵入を減らす変異を併せ持つものもあり、これらが組み合わさって非常に高レベルの耐性をもたらしていました。ST231株の多くは、アミノグリコシド系抗生物質の効果を妨げるrmtF1という追加の遺伝子を持ち、治療選択肢をさらに狭めていました。ST147は遺伝的な柔軟性が際立っており、異なる耐性遺伝子やプラスミド(小さく移動しやすい環状DNA)を組み合わせることで、耐性因子を他の細菌に広げるハブになる可能性が示されました。
最後の砦の失敗と隠れた危険
最も憂慮すべき発見は、最後の手段とされるコリスチンに対する耐性でした。まれな系統のいくつかは、プラスミド上で種を越えて移動可能なmcr遺伝子を保持しており、これが直接的にコリスチン耐性を引き起こします。他方で、特にST16クローン内には、既知の耐性遺伝子や変異を欠いているにもかかわらずコリスチン耐性を示す株も見つかりました。これは、コリスチンに対する細菌の耐性化の全貌がまだ解き明かされていないことを示唆します。研究チームはまた、非常に病原性の高いハイパーヴァイレント株も特定しており、中には高い毒性とあらゆる検査されたカルバペネムに対する耐性を併せ持つ系統も見つかりました。これは特に危険な組み合わせです。
ゲノムサーベイランスが重要な理由
遺伝的変化が実際の薬剤耐性にどのように結びつくかを理解するために、研究者らは統計モデルを用いて特定の耐性遺伝子と実験室試験の結果を結び付けました。blaNDM-1などの遺伝子群はカルバペネム耐性と非常に強く関連しており、治療失敗の主要因であることが確認されました。一方でコリスチンについては、耐性を示す多くの細菌に既知の耐性マーカーが見られず、未解明のメカニズムが残されていることを示しています。著者らは、病院のサーベイランスに全ゲノム解析を日常的に取り入れることが、出現する高リスククローンを早期に発見し、地域や国境を越えた移動を追跡し、迅速な感染対策を導く早期警戒レーダーとして機能すると主張しています。
患者と政策にとっての意味
一般向けに言えば、メッセージは厳然としています。一部の血流感染はタイで、医師が用いるほぼすべての薬剤に耐性を示す細菌によって引き起こされるようになっており、いくつかの危険な系統が広く拡散しています。同時に、本研究は適切なツール―全国的なサンプリング、遺伝子解析、迅速なデータ共有―があれば医療体制はこれらの脅威を前もって察知し、適応できることを示しています。ゲノムサーベイランスの拡大、迅速な分子診断の開発、感染対策の強化は、これらのスーパー細菌の進行を遅らせ、新たな治療法やワクチンが開発されるまでの時間を稼ぐのに役立つ可能性があります。
引用: Krobanan, K., Kamjumphol, W., Leethongdee, P. et al. Nationwide genomic surveillance of carbapenem- and colistin-resistant Klebsiella pneumoniae bloodstream isolates in Thailand (2020–2024). Sci Rep 16, 5853 (2026). https://doi.org/10.1038/s41598-026-36228-4
キーワード: 抗菌薬耐性, Klebsiella pneumoniae, 血流感染, ゲノムサーベイランス, タイの医療