Clear Sky Science · ja
原発性と対をなす非同時性転移の透明細胞型腎細胞癌の分子プロファイリングは腫瘍免疫微小環境の不均一性を明らかにする
この腎臓がん研究が重要な理由
腎臓がんはしばしば体の他の部位に広がり、最新の免疫療法はすべての患者やすべての腫瘍で同等に効果を示すわけではありません。本研究は、最も一般的な腎臓がんである透明細胞型腎細胞癌の内部を詳しく調べ、原発巣(腎臓内の腫瘍)とその後に生じた転移巣で免疫系がどのように異なる振る舞いをするかを明らかにしようとしています。これらの違いを理解することで、なぜ一部の腫瘍が治療に良く反応し、他はそうでないのかを説明し、より精密で個別化された治療方針の指針になる可能性があります。
原発巣と転移巣の内部をのぞく
研究者らは、腎臓の腫瘍(原発腫瘍)を摘出した後に肺、骨、肝臓、副腎、リンパ節、あるいは軟部組織などに転移を生じた19人の患者に着目しました。これらの患者から計42検体を収集しました:19の原発腫瘍と23の未治療転移巣です。保存組織の薄切片からRNA(どの遺伝子が活性化されているかを反映する分子)を抽出し、高速シーケンシングを用いて各検体で数千の遺伝子の発現を捉えました。
原発巣と転移巣は分子的に異なる
遺伝子発現パターンを解析したところ、原発性の腎腫瘍は互いにまとまってクラスタを形成し、各患者の転移巣よりも互いに似ている傾向があることが分かりました。言い換えれば、ある患者の転移巣は、その患者の元の腫瘍よりも別の患者の転移巣の方が似ている場合がある、ということです。何千もの遺伝子が転移巣では原発巣と比べて発現が増加または減少していました。転移腫瘍は細胞分裂の亢進や攻撃的な挙動に関連する遺伝子プログラム、つまり細胞周期のチェックポイントやタンパク質合成に関わる経路のシグナルが強く出ていました。対照的に、原発腫瘍は低酸素(酸素不足)や炎症性シグナルなどのストレスおよびシグナル伝達経路がより豊富で、腎臓内と遠隔臓器では異なる生物学的圧力が働いていることを示唆していました。
がんの拡がりとともに免疫の風景が変わる
生の遺伝子発現だけでなく、研究者らはバルクRNAデータを分解して各腫瘍に存在する免疫細胞のタイプを推定する計算的手法を用いました。注目すべき違いが明らかになりました:原発性の腎腫瘍は制御性T細胞(Treg)の割合が有意に高く、Tregは免疫応答を抑制して腫瘍を攻撃から守る働きをします。原発腫瘍はまた、休止状態の樹状細胞、単球、ナチュラルキラー細胞、およびCD8+ T細胞も多く含んでいました。一方で、転移巣はM2型マクロファージ(創傷治癒に関連し、腫瘍を支援する傾向のある免疫細胞)や形質細胞、活性化樹状細胞がより豊富でした。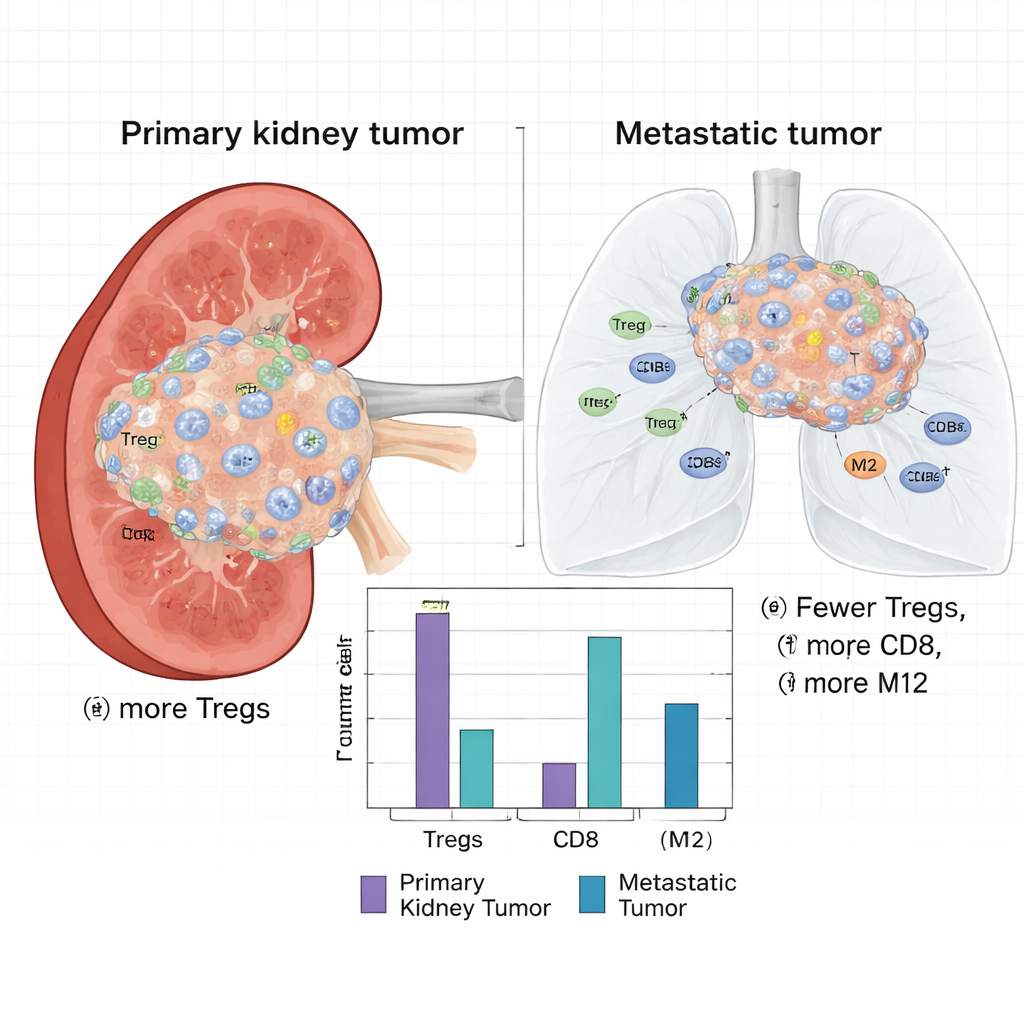
肺転移と骨転移は異なる免疫の物語を語る
研究者らが特定の転移部位に注目すると、重要な差異が浮かび上がりました。肺転移では、細胞分裂制御(G2Mチェックポイント)やE2F転写因子に結びつく遺伝子セットの活性が増加し、腫瘍の血管新生に関連するタンパク質であるホルネリンの発現が高いことが示されました。それに対応する原発腫瘍は低酸素関連の遺伝子プログラムに富み、やはりTregが多く見られました。対照的に骨転移は上皮–間葉転換(がん細胞がより移動性や浸潤性を獲得する過程)の活性が強く、これらの骨病変はM2マクロファージのレベルが高いのが特徴でした。一方でそれらを生じさせた原発腫瘍は、最近注目されている免疫チェックポイント分子であるHHLA2の発現が増加していました。これらの所見は、転移巣の免疫・分子環境が原発巣と異なるだけでなく、転移が起きる臓器ごとにも異なることを強調しています。
免疫細胞のバランスと患者の転帰
これらの免疫パターンが患者にとって何を意味するかを理解するため、研究チームは透明細胞型腎がんの大規模な公開データセット3件に目を向けました。同じ計算的手法でTregとCD8+ T細胞のレベルを推定し、それらを生存結果に結びつけました。コホート全体で、CD8+ T細胞(主要ながん細胞を殺すT細胞)が低く、Tregが高い組み合わせを示す腫瘍を持つ人は、年齢、腫瘍の悪性度(グレード)、病期を考慮しても、無増悪生存または疾患特異的生存が悪い傾向がありました。全体的な病期は依然として生存に強く影響しましたが、抑制的なTregと攻撃的なCD8+細胞のバランスが追加のリスク指標として浮かび上がりました。
将来の腎がん医療にとっての意義
平易に言えば、この研究は原発腫瘍とその転移巣が異なる免疫の「近隣」を持っていることを示しています。原発巣は免疫を静める役割の細胞を集めるのが得意であり、これが腎内の腫瘍が免疫療法に対してしばしば転移巣よりも反応が悪い理由の一端を説明するかもしれません。転移巣は一方で臓器ごとに異なる局所的な支援環境を進化させます。これらの知見は、医師が患者の病態を十分に理解するために腎臓の腫瘍と転移巣の両方を採取して評価する必要がある場合があること、そして免疫チェックポイント阻害剤とTregやM2マクロファージを標的とする戦略を組み合わせる治療が転移性透明細胞型腎細胞癌の転帰を改善する可能性があることを示唆しています。
引用: Cotta, B., Nallandhighal, S., Monda, S. et al. Molecular profiling of primary versus paired asynchronous metastatic clear cell renal cell carcinoma reveals heterogeneity in tumor immune microenvironment. Sci Rep 16, 5473 (2026). https://doi.org/10.1038/s41598-026-35021-7
キーワード: 腎臓がん, 腫瘍微小環境, 免疫療法, 転移, 制御性T細胞