Clear Sky Science · it
Aggiornamenti nel Programma inglese di Screening degli Occhi nei Diabetici
Perché questo è importante per le persone con diabete
Per molte persone con diabete, perdere la vista è una delle complicanze più temute. Il Programma inglese di Screening degli Occhi nei Diabetici (DESP), attivo dal 2003, ha già contribuito a ridurre i tassi di cecità intercettando i danni in fase precoce. Ma con l’aumento rapido delle persone con diabete e le cliniche ospedaliere sotto pressione, il programma stesso deve evolvere per rimanere efficace e sostenibile. Questo articolo spiega come il DESP venga aggiornato per continuare a proteggere la vista sfruttando meglio il personale, il tempo e la tecnologia disponibili.
Dai controlli annuali a intervalli più intelligenti
Fino a poco tempo fa, tutte le persone con diabete di tipo 1 o tipo 2 in Inghilterra venivano invitate allo screening oculare ogni anno. Ad ogni visita si usano colliri per dilatare la pupilla e si scattano fotografie del fondo oculare. Valutatori formati cercano quindi segni di retinopatia diabetica (danno alla retina fotosensibile) e maculopatia (alterazioni nella zona centrale necessaria per la visione nitida). Studi su centinaia di migliaia di persone hanno dimostrato che chi presenta risultati completamente normali per due visite consecutive ha una probabilità molto bassa — inferiore all’1% in due anni — di progredire verso una malattia minacciosa per la vista. Sulla base di queste evidenze, il DESP ha iniziato a spostare alcune di queste persone a basso rischio a uno screening biennale invece che annuale.
Equilibrare sicurezza e equità
Allungare l’intervallo tra i controlli oculari suscita preoccupazioni comprensibili sul rischio di diagnosi ritardate. Ricerche provenienti da un programma di screening con maggiore diversità etnica suggeriscono che, per alcune persone — in particolare appartenenti alle comunità nere e sud-asiatiche e i soggetti più giovani — un richiamo biennale potrebbe ritardare la scoperta di cambiamenti gravi di un anno. L’articolo sottolinea che i programmi nazionali e locali devono monitorare attentamente questi gruppi per evitare di ampliare le disuguaglianze di salute. Alcune situazioni ad alto rischio sono già escluse dall’intervallo più lungo: le donne in gravidanza seguono un calendario separato e più frequente, e le persone con diabete di tipo 1 che iniziano una pompa per insulina restano inizialmente allo screening annuale perché i rapidi miglioramenti del controllo glicemico possono temporaneamente peggiorare la malattia oculare.
Distinguere il danno oculare moderato da quello grave
Un altro aggiornamento chiave è una suddivisione più dettagliata di uno degli stadi di classificazione tradizionali usati per descrivere la gravità della retinopatia. In precedenza, un’ampia categoria intermedia chiamata R2 comprendeva un’ampia gamma di cambiamenti “pre-proliferativi” — segni che i vasi sanguigni della retina sono sempre più danneggiati ma non hanno ancora sviluppato i fragili nuovi vasi associati a una perdita improvvisa della vista. Il nuovo sistema divide questa categoria in rischio basso (R2L) e rischio alto (R2H). R2H corrisponde a emorragie e alterazioni vascolari più estese che comportano quasi il 50% di probabilità di progredire verso una malattia avanzata nei cinque anni. Le persone in questo gruppo vengono inoltrate ai servizi oculistici ospedalieri per una valutazione specialistica. Chi rientra in R2L, invece, può rimanere nel DESP ed essere seguito più da vicino in cliniche di sorveglianza speciali, anziché contribuire automaticamente a ingrossare le liste d’attesa ospedaliere.
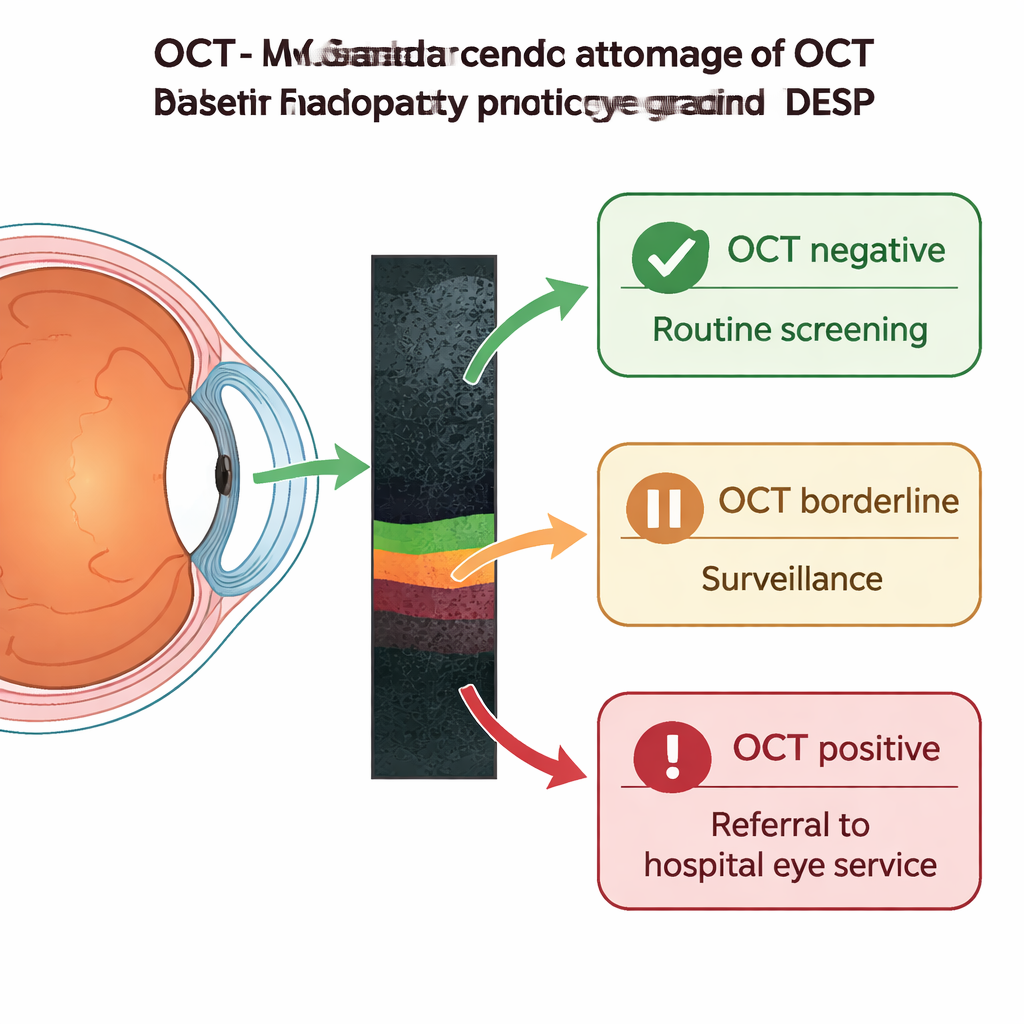
Usare scansioni 3D per selezionare le referenze ospedaliere
Le alterazioni nella zona centrale della vista (la macula) sono state a lungo raggruppate in un’unica categoria chiamata M1, che determinava il rinvio in ospedale anche quando il rischio di perdita visiva era basso. L’articolo descrive come la nuova tomografia a coerenza ottica (OCT) — sostanzialmente un’immagine 3D a sezione della retina, indolore — venga integrata nel DESP per affinare questo processo. Ora, chi riceve una classificazione M1 viene indirizzato a una clinica OCT all’interno del servizio di screening. La scansione viene quindi classificata come OCT negativa, borderline o positiva. I casi OCT-negativi, in cui non si osservano ispessimenti o cisti significative, possono tornare in sicurezza allo screening digitale di routine. Le scansioni borderline rimangono nel percorso di sorveglianza OCT per controlli ripetuti, mentre le scansioni OCT-positive — che mostrano rigonfiamenti o alterazioni significative della forma nel centro della visione — vengono inviate alle cliniche ospedaliere per possibili trattamenti con laser o iniezioni. Questo triage permette inoltre di accelerare il percorso per problemi urgenti non diabetici rilevati con l’OCT, come la degenerazione maculare legata all’età.
Cosa significano questi cambiamenti per il futuro
Considerati insieme, questi aggiornamenti mirano a liberare capacità dove il rischio è basso e concentrare l’attenzione specialistica dove il rischio di perdita della vista è più alto. Lo screening biennale per le persone con occhi ripetutamente normali riduce visite non necessarie, mentre una classificazione più raffinata e i percorsi basati su OCT mantengono molti casi moderati in sicurezza all’interno del programma di screening invece di sovraccaricare le cliniche ospedaliere. Allo stesso tempo, gli ospedali vedranno sempre più solo pazienti con malattia più avanzata o complessa, che necessitano di cure e trattamenti tempestivi in presenza. L’autore osserva che questi miglioramenti dipendono da una formazione adeguata, controlli di qualità e un monitoraggio attento per individuare eventuali lacune ingiuste nell’assistenza. Per le persone con diabete, il messaggio è chiaro: lo screening oculare rimane essenziale, ma dietro le quinte sta diventando più intelligente, mirato e meglio attrezzato per proteggere la vista sul lungo periodo.
Citazione: Mann, S.S. Updates in the English Diabetic Eye Screening Programme. Eye Open 2, 7 (2026). https://doi.org/10.1038/s44440-026-00014-y
Parole chiave: screening oculare per il diabete, retinopatia diabetica, imaging OCT, prevenzione della perdita della vista, programmi di sanità pubblica