Clear Sky Science · it
Supporto elettrofilato a superficie modificata sostiene la funzione delle cellule staminali limbali derivate da iPSC
Dare alla vista una seconda possibilità
Quando la finestra trasparente davanti all’occhio — la cornea — viene danneggiata, le persone possono perdere la vista in modo permanente. Uno dei principali colpevoli è la perdita di cellule speciali al bordo della cornea, chiamate cellule staminali limbali, che normalmente mantengono la superficie chiara e liscia. Questo articolo descrive un nuovo “cerotto vivente” creato in laboratorio che un giorno potrebbe trasportare cellule staminali sostitutive all’occhio e contribuire a ripristinare la vista in modo più sicuro e affidabile rispetto ai metodi attuali.
Perché il bordo dell’occhio è importante
La cornea è composta da più strati e deve restare liscia e trasparente per deviare correttamente la luce. Un piccolo anello di cellule staminali situato al confine tra la cornea trasparente e la parte bianca dell’occhio rinnova costantemente il suo strato più esterno. Lesioni, infezioni o malattie autoimmuni possono distruggere queste cellule staminali limbali, causando una condizione nota come insufficienza delle cellule staminali limbali. Senza di loro, i vasi sanguigni crescono nella cornea normalmente trasparente, la superficie si cicatrizza e diventa irregolare, e i pazienti possono subire gravi perdite di vista o cecità. I medici possono trapiantare cellule staminali sane, ma resta la necessità di un vettore sicuro, solido e trasparente per consegnare queste cellule fragili all’occhio danneggiato.
Costruire un “cerotto vivente” sintetico
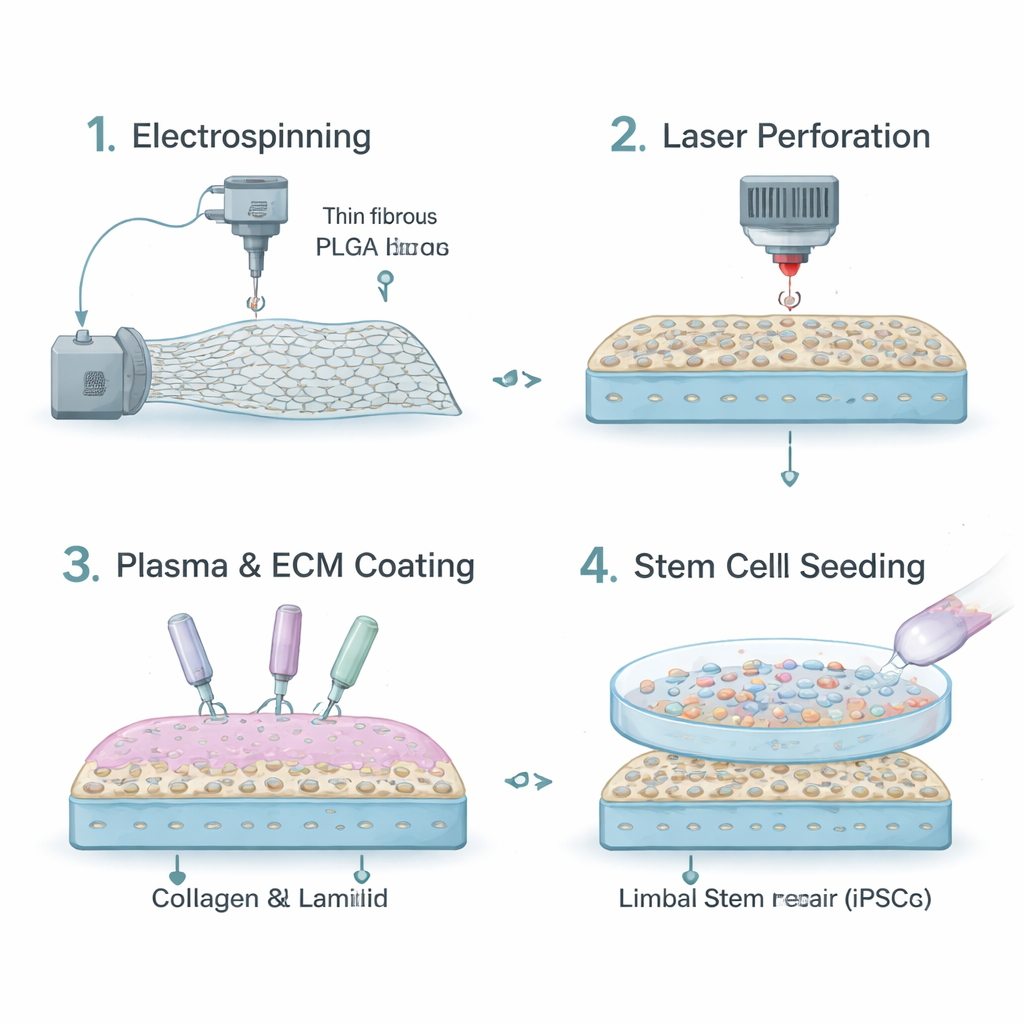
Oggi molti chirurghi si affidano a tessuti naturali come la membrana amniotica o fogli di collagene come vettori. Sebbene questi materiali siano biocompatibili, variano da donatore a donatore, possono essere scarsi e non permettono un controllo preciso sulla durata o sulla rigidità. I ricercatori si sono quindi rivolti a una plastica biodegradabile chiamata PLGA, già impiegata in alcuni dispositivi medici. Con una tecnica detta elettrofilatura, hanno trasformato il PLGA in un tappeto di minuscole fibre che ricorda lo strato di supporto naturale dell’occhio. Questo foglio fibroso è sufficientemente robusto da essere maneggiato in sala operatoria e può essere regolato per dissolversi lentamente nel tempo mentre l’occhio guarisce.
Rendere l’impalcatura favorevole alle cellule e trasparente
Tuttavia il PLGA puro respinge l’acqua e non attira naturalmente le cellule. Per rendere la sua superficie più accogliente, il gruppo ha trattato le fibre con plasma atmosferico, che aggiunge gruppi chimici capaci di legarsi alle proteine. Hanno poi ricoperto l’impalcatura con collagene IV e laminina-521, due componenti chiave della “casa” naturale delle cellule staminali intorno alla cornea. Per migliorare la trasparenza hanno usato un laser preciso per praticare fori microscopici nella membrana. Queste micro-perforazioni hanno aumentato la quantità di luce che attraversa l’impalcatura da circa il 44% a circa il 60%, avvicinandola alla chiarezza della cornea reale pur mantenendo abbastanza fibre intatte per l’adesione cellulare.
Testare le cellule staminali sulla nuova superficie
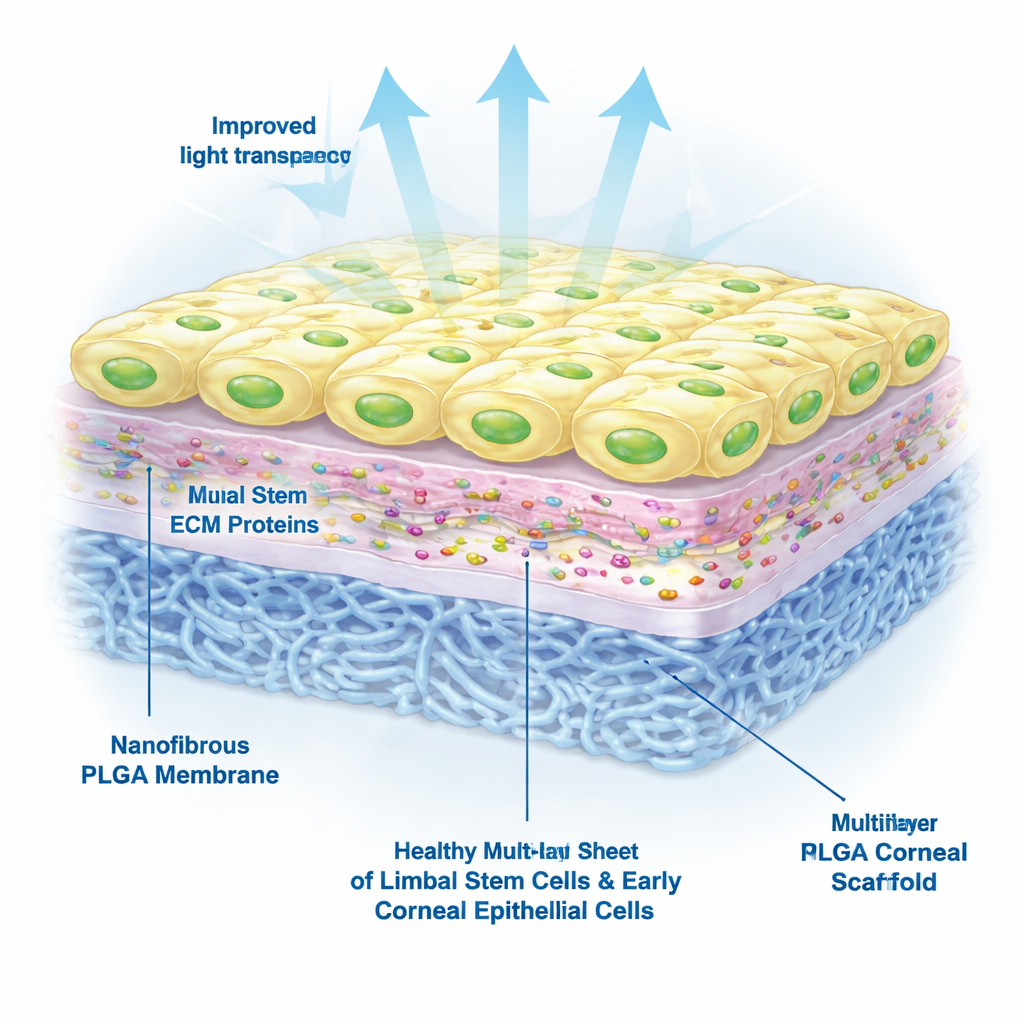
Il gruppo ha poi testato quanto bene le cellule staminali limbali derivate da cellule staminali pluripotenti indotte — cellule adulte riprogrammate in uno stato flessibile simile a quello staminale — crescessero sull’impalcatura. Hanno confrontato diversi trattamenti di superficie e hanno scoperto che la laminina-521 era essenziale: le impalcature trattate al plasma e rivestite con laminina-521, con o senza collagene IV, favorivano un’adesione cellulare sana, la sopravvivenza e la crescita per almeno una settimana. Al contrario, le cellule poste su PLGA non trattato o su PLGA rivestito solo con collagene IV spesso morivano o si staccavano. Al microscopio, le cellule sull’impalcatura ottimizzata formavano fogli compatti a “selciato” simili a una superficie corneale normale.
Mantenere le cellule staminali pronte per la riparazione
Oltre a sopravvivere, le cellule trapiantate devono restare in uno stato che permetta loro sia di rinnovarsi sia di formare nuove cellule della superficie corneale. I ricercatori hanno usato colorazioni proteiche e test genici per esaminare l’identità delle cellule sulla loro impalcatura. Hanno trovato segnali forti per marcatori associati alle cellule staminali limbali e alle cellule corneali precoci, e segnali deboli per marcatori di cellule completamente mature. Questo quadro suggerisce un sano equilibrio tra cellule staminali attive e cellule figlie precoci pronte a ricostruire la superficie corneale, piuttosto che una popolazione esausta o troppo differenziata.
Cosa potrebbe significare per i pazienti
In generale, lo studio mostra che un’impalcatura completamente sintetica e ingegnerizzata con cura può imitare molte caratteristiche dell’ambiente naturale delle cellule staminali dell’occhio. Combinando un materiale fibroso regolabile, micro-perforazioni per una migliore visione e un rivestimento proteico che sostiene specificamente le cellule staminali limbali, gli autori hanno creato un vettore promettente per futuri trapianti di cellule staminali. Sebbene questo lavoro sia stato condotto in laboratorio e siano ancora necessari studi su animali e trial clinici, l’approccio potrebbe infine offrire un modo più coerente, scalabile e personalizzabile per ripristinare una superficie corneale chiara e sana e aiutare persone con perdite di vista altrimenti incurabili a tornare a vedere.
Citazione: Mahmood, N., Zha, D., Gullion, S. et al. Surface modified electrospun scaffold supports iPSC-derived limbal stem cell function. npj Biomed. Innov. 3, 14 (2026). https://doi.org/10.1038/s44385-026-00066-w
Parole chiave: rigenerazione corneale, cellule staminali limbali, impalcatura elettrofilata, biomateriali, cellule staminali pluripotenti indotte