Clear Sky Science · it
Risultati aggiustati per rischio su base di popolazione per l’arresto cardiaco fuori dall’ospedale
Perché il luogo in cui si accascia può influenzare le tue probabilità
Quando il cuore di una persona si ferma improvvisamente fuori dall’ospedale, ogni secondo conta. Eppure negli Stati Uniti le probabilità di sopravvivenza a questo tipo di crisi possono dipendere in modo marcato da dove si vive e dagli ospedali che servono la propria comunità. Questo studio indaga perché la sopravvivenza dopo un arresto cardiaco extraospedaliero varia così tanto tra regioni, concentrandosi sugli anziani coperti da Medicare, e si chiede quali tipi di sistemi sanitari offrono alle persone la migliore possibilità di tornare a casa vive.
Emergenze cardiache prima dell’ospedale
L’arresto cardiaco extraospedaliero si verifica quando il cuore smette improvvisamente di battere in abitazioni, strade o luoghi pubblici. È meno comune di infarti o ictus ma molto più letale, e grava enormemente sui soccorritori d’emergenza e sugli ospedali. L’American Heart Association ha sostenuto che le comunità dovrebbero trattare questi eventi come un grande trauma o come ictus gravi—condizioni in cui sistemi regionali di cura ben organizzati hanno già aumentato la sopravvivenza. Invece di far agire ogni ospedale in modo isolato, l’idea è costruire reti di “salvataggio cardiaco” che colleghino il 911, le ambulanze e gli ospedali in un sistema coordinato in grado di fornire cure rapide e di alta qualità dal marciapiede all’unità di terapia intensiva.
Uno sguardo nazionale sugli esiti
Per valutare come se la cavassero le diverse parti del paese, i ricercatori hanno analizzato oltre 200.000 arresti cardiaci tra pazienti Medicare in regime fee-for-service dal 2013 al 2015, distribuiti in 205 aree ospedaliere definite empiricamente. Hanno accoppiato questo enorme database di reclami con un registro dettagliato di casi di arresto cardiaco chiamato CARES per costruire un modello di aggiustamento per rischio—essenzialmente un modo per stimare quanti pazienti in ciascuna regione avrebbero dovuto sopravvivere, dati età, condizioni di salute e altri fattori. Confrontando il numero di persone che effettivamente sono sopravvissute con il numero atteso, il team ha potuto calcolare un rapporto di incidenza standardizzato (SIR) per ogni regione e individuare quelle che performavano meglio o peggio del previsto.
Regioni in ritardo e regioni in vantaggio
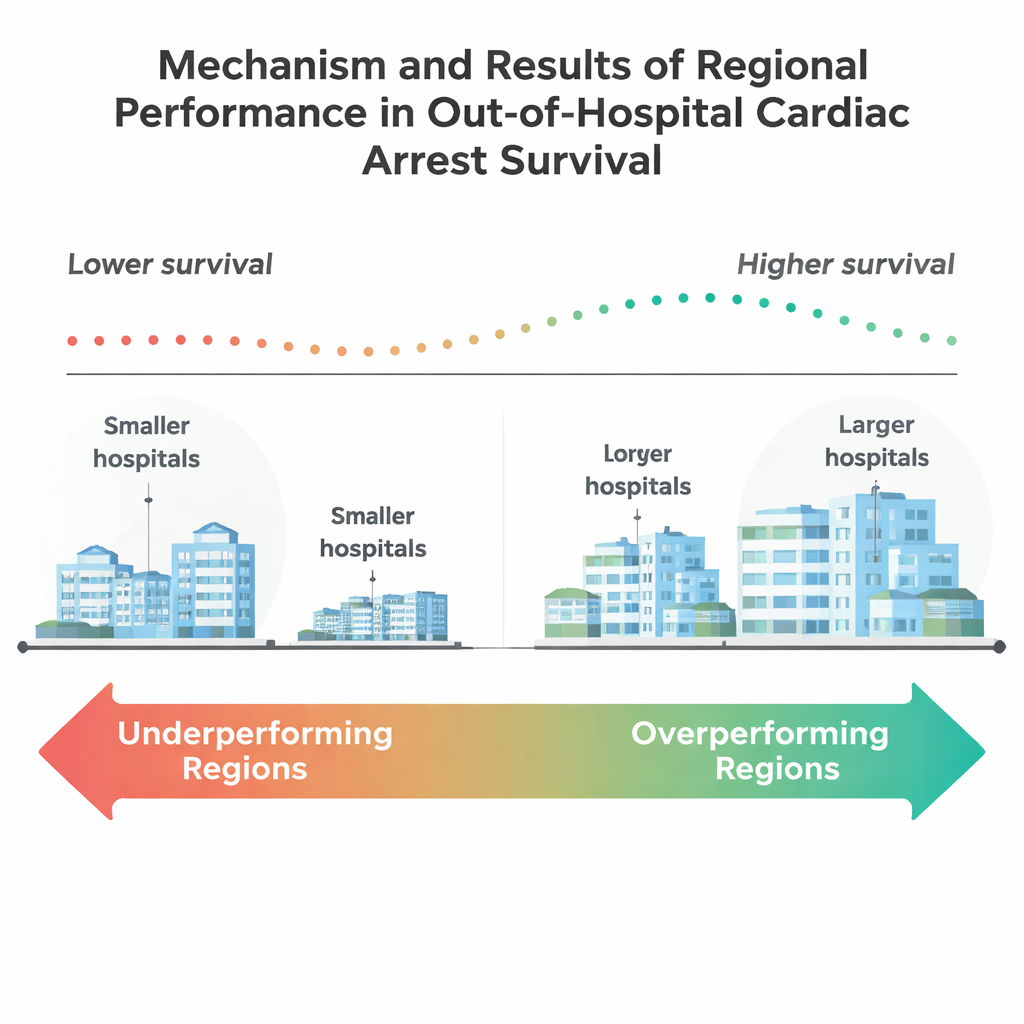
I risultati sono stati allarmanti. Complessivamente, solo circa il 15% di questi pazienti anziani è sopravvissuto fino alla dimissione ospedaliera. Circa la metà delle 205 regioni aveva tassi di sopravvivenza significativamente peggiori del previsto dopo l’aggiustamento per rischio dei pazienti, mentre soltanto nove regioni facevano meglio del previsto. Queste regioni sovraperformanti tendevano ad avere una popolazione più piccola, con una quota più alta di residenti di età pari o superiore a 65 anni. Avevano anche più ospedali di grandi dimensioni e più grandi ospedali universitari, il che suggerisce che centri ad alta capacità e istituzioni accademiche potrebbero essere più attrezzati per fornire cure complesse dopo un arresto cardiaco. Al contrario, molte regioni grandi e densamente popolate restavano indietro nonostante disponessero di più risorse sulla carta.
Ospedali, comunità e disuguaglianze nascoste
Approfondendo, lo studio ha rilevato che la dimensione degli ospedali contava: le regioni con più ospedali di almeno 100 posti letto—e in particolare quelle con 400 o più—avevano maggiori probabilità di sovraperformare. Sorprendentemente, il semplice possesso di un laboratorio di cardiologia interventistica, in grado di aprire arterie occluse, non era collegato da solo a una migliore performance regionale. Questo suggerisce che la sopravvivenza dipende meno da una singola procedura ad alta tecnologia e più dal sistema complessivo: come EMS, pronto soccorso, unità di terapia intensiva e servizi di riabilitazione lavorano insieme. Il team ha anche trovato differenze significative nella composizione delle comunità. Le regioni sovraperformanti presentavano una maggiore percentuale di residenti bianchi e percentuali inferiori di residenti neri e ispanici, insieme a tassi di disoccupazione più bassi e tassi di diplomati alla scuola superiore leggermente più alti. Questi schemi richiamano preoccupazioni di lunga data sul fatto che razza, istruzione e condizioni del quartiere possano influenzare chi beneficia maggiormente dai progressi nella cura d’emergenza.
Cosa significano questi risultati per pazienti e decisori
Per un lettore non specialista, il messaggio principale è chiaro: la sopravvivenza dopo un arresto cardiaco improvviso non dipende solo dalla fortuna o dalla salute personale—dipende anche da quanto è ben organizzato il sistema sanitario locale. Molte regioni negli Stati Uniti fanno peggio di quanto dovrebbero, anche dopo aver tenuto conto della gravità dei pazienti. Costruire reti regionali più solide che privilegino ospedali grandi e capaci; percorsi di trasferimento chiari; formazione standardizzata; e supporto comunitario per la RCP e le cure precoci potrebbe contribuire a colmare queste lacune. Gli autori sostengono che responsabili politici, assicuratori e sistemi sanitari dovrebbero andare oltre la mentalità del singolo ospedale e investire in “sistemi di cura per l’arresto cardiaco” a livello regionale, così che il luogo in cui il tuo cuore si ferma conti meno—e le probabilità di tornare a casa contino di più.
Citazione: Abbott, E.E., Buckler, D.G., Petrozzo, K. et al. Population-based risk adjusted outcomes for out-of-hospital cardiac arrest. npj Cardiovasc Health 3, 8 (2026). https://doi.org/10.1038/s44325-026-00108-7
Parole chiave: arresto cardiaco extraospedaliero, sistemi di emergenza medica, disparità sanitarie regionali, esiti Medicare, centri di rianimazione cardiaca