Clear Sky Science · it
Una recensione narrativa degli effetti delle apolipoproteine sulle placche coronariche aterosclerotiche
Perché i grassi nel sangue contano ancora
Infarti e ictus spesso iniziano con cambiamenti silenziosi nei vasi che irrorano il cuore. Questo articolo guarda oltre il familiare colesterolo “buono” e “cattivo” per concentrarsi sui gusci proteici che trasportano i lipidi nel flusso sanguigno, chiamati apolipoproteine. Seguendo come quattro di queste proteine influenzano la crescita, la composizione e il trattamento delle placche coronariche — gli accumuli di grasso che ostruiscono le arterie cardiache — gli autori mostrano perché alcune persone restano ad alto rischio di malattia cardiovascolare anche quando i numeri del colesterolo sembrano ideali.
I protagonisti nascosti che viaggiano sul colesterolo
La maggior parte di noi conosce il colesterolo LDL e HDL, ma ciascuna di queste particelle è avvolta da una o più apolipoproteine che ne determinano la destinazione e la pericolosità. Questa recensione si concentra su quattro tipi chiave: apolipoproteina(a), apolipoproteina A‑I, apolipoproteina B e apolipoproteina C‑III. Insieme regolano come le particelle lipidiche vengono assemblate, quanto a lungo rimangono in circolo e quanto facilmente penetrano e danneggiano la parete arteriosa. Gli strumenti di imaging moderni — ecografia intravascolare, scansioni luminose ad alta risoluzione e angiografia TC — permettono ora ai medici di vedere non solo quanto è stretta un’arteria, ma anche se le sue placche sono morbide e a rischio di rottura oppure dense e calcificate. 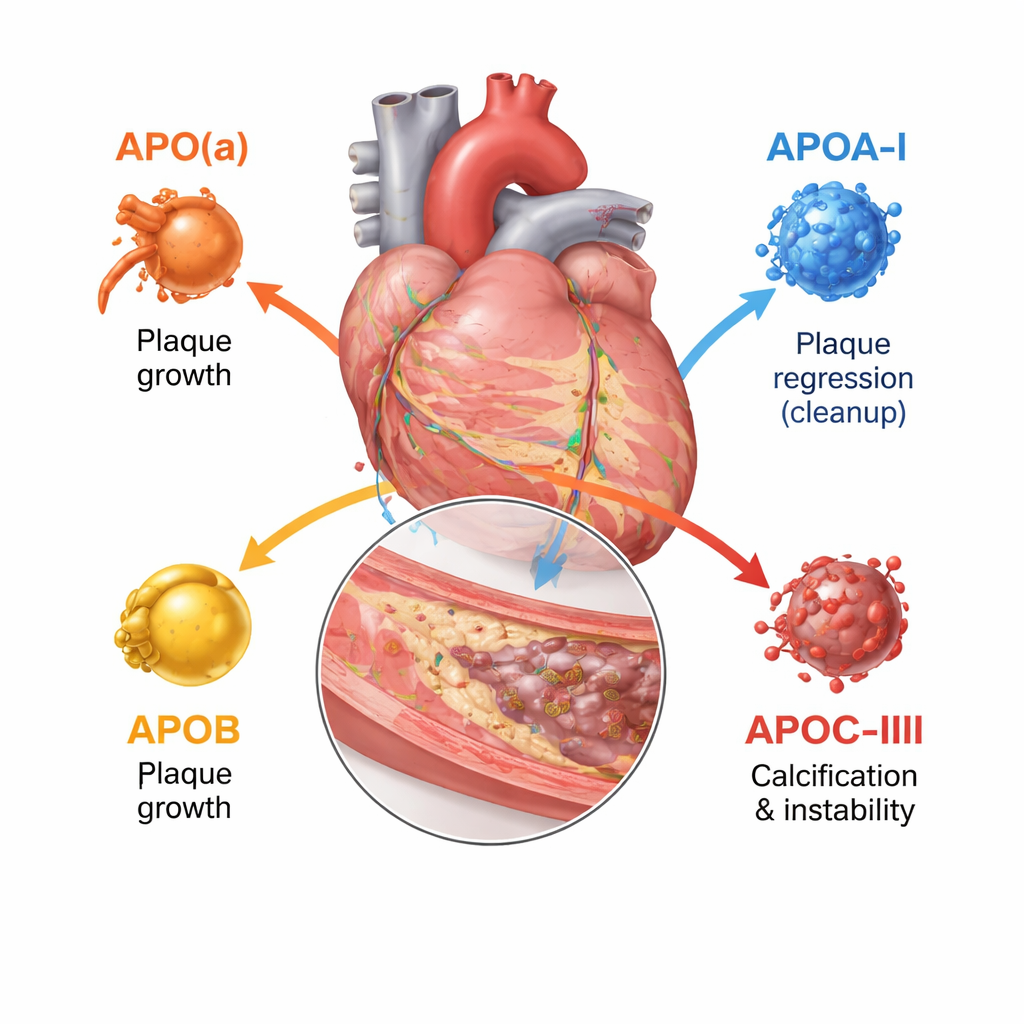
Come quattro proteine modellano le placche pericolose
L’apolipoproteina B è presente su ogni particella LDL e simile e, di fatto, conta quante particelle aterogene — che ostruiscono le arterie — sono nel sangue. Più particelle portatrici di ApoB sono presenti e più a lungo circolano, maggiore è il carico totale di placca nelle arterie coronariche. Studi con imaging intracoronarico mostrano che livelli più elevati di ApoB sono associati a placche più grandi, lesioni più estese, nuclei necrotici più ampi e meno depositi di calcio stabilizzanti. Al contrario, l’apolipoproteina A‑I, la proteina principale sull’HDL, aiuta a rimuovere il colesterolo dalle cellule della placca e a trasportarlo al fegato. Una maggiore attività funzionale di ApoA‑I e un rapporto favorevole tra colesterolo HDL e ApoA‑I sono collegati a una crescita più lenta delle placche e a tessuto più fibroso e stabile, sebbene l’aumento semplice del colesterolo HDL nel sangue non si sia tradotto in una riduzione degli eventi clinici.
Una proteina di rischio speciale e un promotore dell’indurimento
L’apolipoproteina(a) forma una particella chiamata lipoproteina(a), o Lp(a), quando si lega a un nucleo simile all’LDL. Lp(a) è determinata quasi interamente dalla genetica e solitamente non è influenzata dalla dieta. Studi di imaging su migliaia di pazienti mostrano che le persone con Lp(a) elevata presentano più placca complessiva, più regioni a bassa densità ricche di lipidi e più placche focali “ad alto rischio” soggette a rottura, anche quando il colesterolo LDL è già trattato in modo aggressivo. La recensione conclude che Lp(a) rappresenta un importante “rischio residuo” che le terapie standard per abbassare il colesterolo non affrontano pienamente. L’apolipoproteina C‑III, presente soprattutto su particelle ricche di trigliceridi, rallenta la loro eliminazione e favorisce l’infiammazione. Le persone con livelli più alti di ApoC‑III mostrano più calcio coronarico e noduli calcificati più complessi all’interno delle placche, caratteristiche legate a malattia avanzata e indurimento delle arterie.
Nuovi farmaci che mirano agli obiettivi giusti
Poiché queste proteine tracciano il rischio in modo più preciso del solo colesterolo, stanno diventando bersagli farmacologici diretti. Per Lp(a), diversi farmaci genetici iniettabili — antisenso e RNA interferenti piccoli — possono ridurre i livelli dell’80–95% nei primi trial, e una compressa che blocca l’assemblaggio della particella mostra anch’essa riduzioni consistenti. Per ApoC‑III, terapie recentemente approvate possono abbassare nettamente trigliceridi e ApoC‑III stessa, e dati iniziali suggeriscono che potrebbero ridurre la pancreatite e rimodellare la calcificazione delle placche. 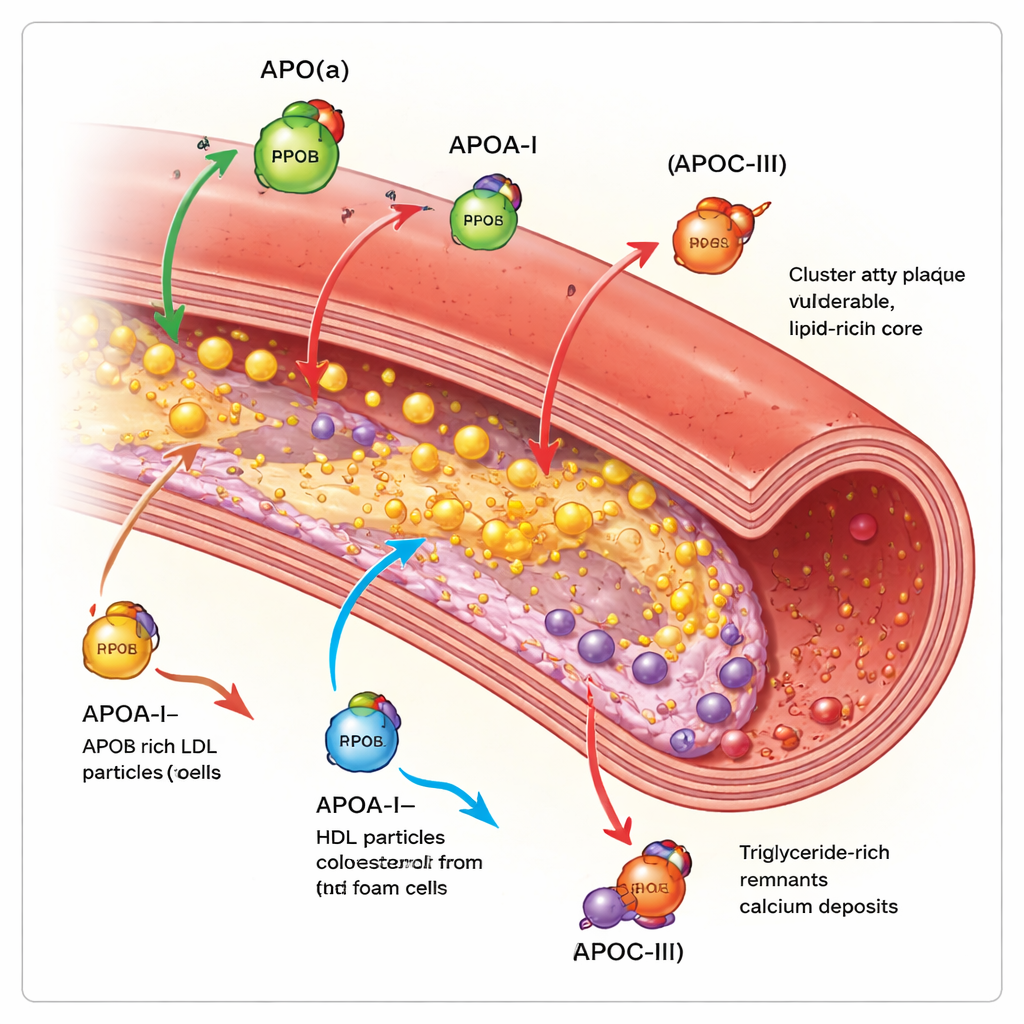
Cosa significa per proteggere il tuo cuore
In termini semplici, questa recensione sostiene che chi subisce un infarto non è determinato solo dai livelli di colesterolo, ma dalla combinazione e dal comportamento delle particelle rivestite di proteine che trasportano quel colesterolo. ApoB riflette quante particelle “cattive” bombardano la parete arteriosa, ApoA‑I riflette il sistema che rimuove il colesterolo, Lp(a) aggiunge un rischio extra impostato geneticamente e ApoC‑III favorisce placche indurite e infiammate. I farmaci emergenti che riducono specificamente Lp(a) e ApoC‑III, e un uso più mirato di ApoB e ApoA‑I nei test di routine, potrebbero permettere ai medici di adattare la prevenzione alla biologia delle placche di ciascun paziente, rilevando il rischio nascosto che i pannelli lipidici standard non colgono.
Citazione: Fukase, T., Dohi, T. A narrative review of impacts of apolipoproteins on atherosclerotic coronary plaques. npj Cardiovasc Health 3, 4 (2026). https://doi.org/10.1038/s44325-026-00104-x
Parole chiave: lipoproteina(a), apolipoproteina B, apolipoproteina A-I, apolipoproteina C-III, imaging delle placche coronariche