Clear Sky Science · it
Approfondimenti meccanicistici sull’impatto delle infezioni virali prenatali sull’immunità materna e dei discendenti
Virus e gravidanza: perché conta per le famiglie
Ogni anno, milioni di gravidanze si svolgono all’ombra di focolai virali come HIV, COVID-19 e influenza. Anche quando i neonati non vengono infettati direttamente, la ricerca sta mostrando che la risposta immunitaria materna a questi virus può lasciare tracce durature sulla salute del bambino. Questa rassegna riunisce studi all’avanguardia per spiegare come le comuni infezioni virali prenatali rimodellino in modo sottile l’ambiente uterino, la placenta e il sistema immunitario in sviluppo, con conseguenze che possono riverberarsi dalla nascita fino all’età adulta.
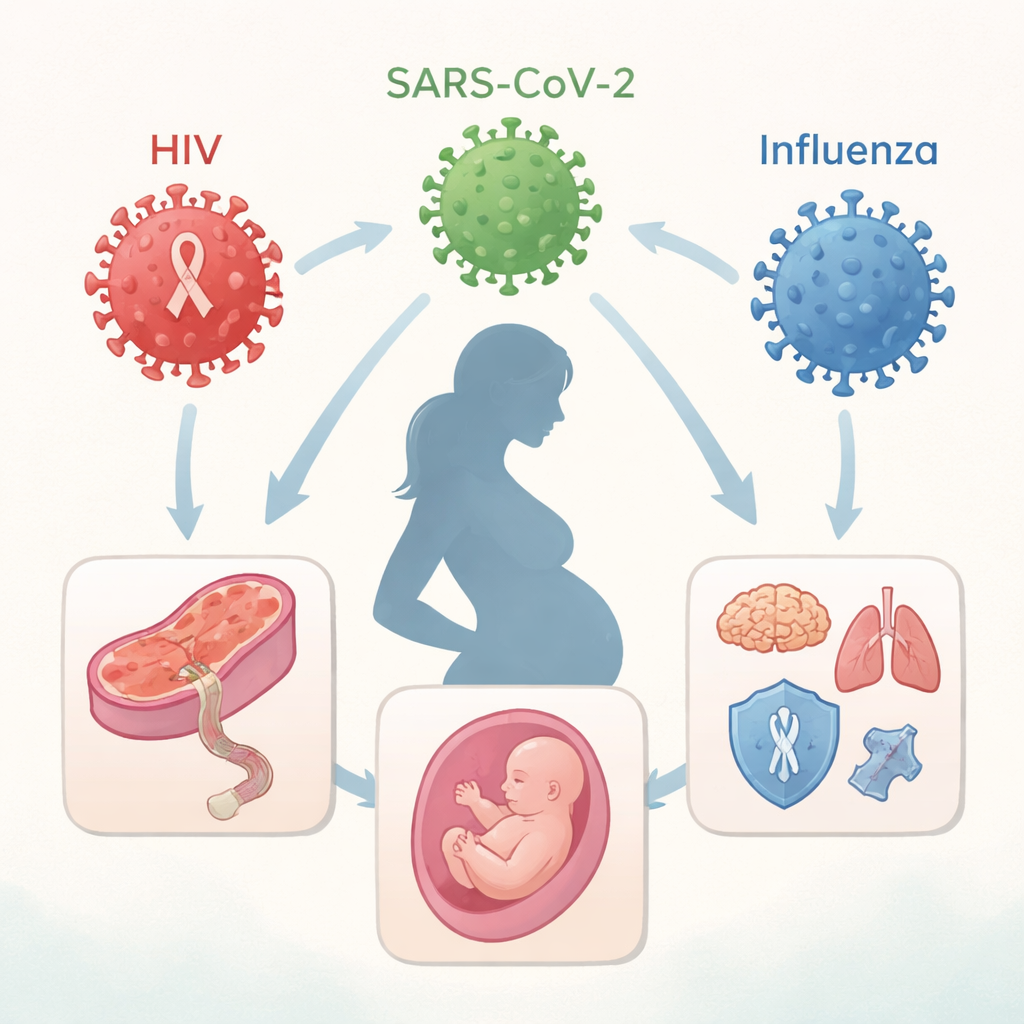
Tre virus diversi, una sfida condivisa
L’articolo si concentra su tre virus di rilevanza globale: HIV, SARS-CoV-2 (agente di COVID-19) e l’influenza. Queste infezioni differiscono per modalità di diffusione e persistenza: l’HIV è cronico, mentre COVID-19 e l’influenza sono di solito transitori. Eppure tutti e tre possono alterare l’equilibrio delicato del sistema immunitario materno durante la gravidanza. Tradizionalmente i medici si preoccupavano soprattutto della “trasmissione verticale”, cioè del passaggio diretto del virus attraverso la placenta verso il feto. Ora le evidenze indicano che anche in assenza di infezione fetale diretta, la reazione immunitaria materna e l’infiammazione possono modificare la struttura placentare, alterare il flusso sanguigno e la fornitura di nutrienti, e influenzare lo sviluppo del sistema immunitario e nervoso del bambino.
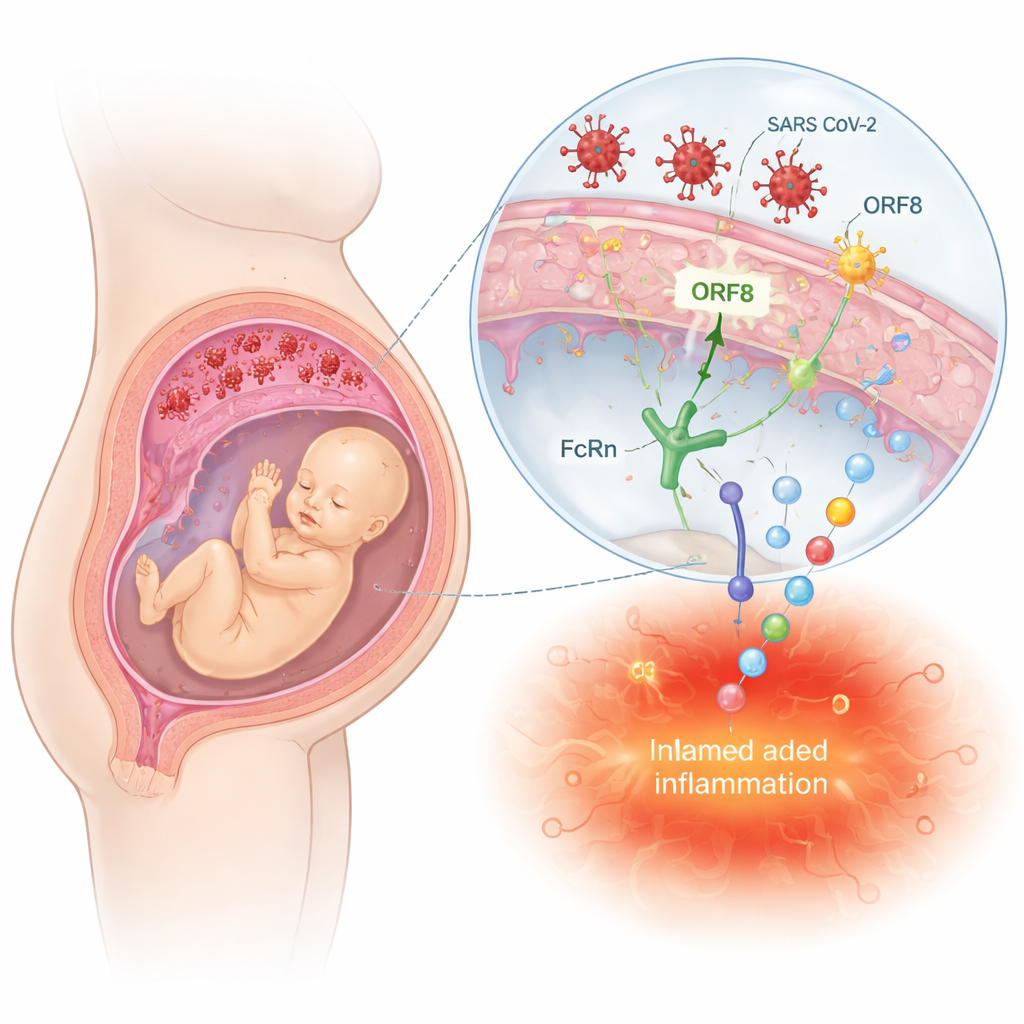
Come la placenta diventa un campo di battaglia
La placenta funge sia da scudo sia da ponte tra madre e feto. L’HIV può invadere questa barriera infettando cellule immunitarie e placentari, o sfruttando anticorpi che normalmente trasportano proteine protettive al feto. Al contrario, SARS-CoV-2 e l’influenza raggiungono raramente i tessuti fetali, ma possono comunque danneggiare i vasi sanguigni placentari e scatenare cascate infiammatorie. La rassegna descrive come proteine virali, come le proteine Tat e Nef dell’HIV o ORF8 e la proteina spike di SARS-CoV-2, interagiscano con recettori e vie di segnalazione nelle cellule placentari e immunitarie. Queste interazioni possono innescare forti risposte infiammatorie, interferire con le difese antivirali e disturbare la produzione ormonale — cambiamenti che potrebbero non causare evidenti malformazioni alla nascita ma che possono riprogrammare silenziosamente lo sviluppo fetale.
Impronte durature sull’immunità e sulla salute cerebrale del bambino
Una delle idee più importanti nell’articolo è che l’infezione prenatale possa “addestrare” il sistema immunitario del neonato in modi che persistono a lungo dopo la nascita. I bambini esposti all’HIV in utero ma nati non infetti mostrano spesso numeri e funzioni alterate di cellule immunitarie chiave, livelli più elevati di molecole infiammatorie e differenze nel microbiota intestinale. Schemi simili emergono per i bambini esposti a SARS-CoV-2 e, in studi animali, all’influenza. Questi cambiamenti precoci sono associati a maggiori rischi di infezioni gravi nell’infanzia, a variazioni nelle risposte vaccinali e a possibili aumenti di allergie e malattie a mediazione immunitaria. Per il cervello, l’attivazione immunitaria materna — in particolare picchi di citochine come IL-6 e IL-17 — è stata collegata in studi umani e animali a problemi neuroevolutivi successivi, inclusi difficoltà di apprendimento, disturbi comportamentali e, in alcuni casi, tassi più elevati di condizioni come autismo e schizofrenia.
Proteggere madri e bambini: cosa si può fare?
La rassegna esamina anche come l’assistenza clinica stia evolvendo per ridurre questi rischi. Per l’HIV, una terapia antiretrovirale materna precoce e continuativa, insieme a regimi farmacologici su misura per il neonato, ha portato i tassi di trasmissione diretta sotto l’1% in molti contesti, sebbene gli effetti legati all’infiammazione richiedano ancora un attento follow-up. Per COVID-19 e l’influenza, la vaccinazione materna si distingue come uno strumento efficace: le madri vaccinate trasferiscono anticorpi protettivi attraverso la placenta, riducendo la probabilità che i loro neonati vengano ricoverati nei primi mesi di vita. Strategie emergenti includono anticorpi monoclonali, antivirali a piccole molecole e terapie che modulano con cura l’eccessiva infiammazione senza sopprimere le difese immunitarie essenziali — approcci che devono essere valutati specificamente nelle popolazioni in gravidanza.
Cosa significa questo per futuri genitori e bambini
Nel complesso, l’articolo conclude che l’esposizione prenatale ai virus non è solo una minaccia immediata ma anche un “gioco lungo” per la salute. Anche quando i bambini sfuggono all’infezione diretta, la risposta immunitaria materna può plasmare sottilmente il loro sistema immunitario, lo sviluppo cerebrale e il microbioma, influenzando come risponderanno alle infezioni e possibilmente il loro rischio di condizioni croniche in età avanzata. Comprendere queste vie apre la strada a vaccini più intelligenti, farmaci antivirali più sicuri in gravidanza e a un miglior monitoraggio a lungo termine dei bambini esposti. Per famiglie e clinici il messaggio è chiaro: proteggere la salute materna durante la gravidanza è un investimento nella salute a lungo termine della prossima generazione.
Citazione: Salem, G.M., Azamor, T., Familiar-Macedo, D. et al. Mechanistic insights into the impact of prenatal viral infections on maternal and offspring immunity. npj Viruses 4, 7 (2026). https://doi.org/10.1038/s44298-026-00174-9
Parole chiave: infezione virale prenatale, attivazione del sistema immunitario materno, infiammazione placentare, immunità dei discendenti, sviluppo neurologico