Clear Sky Science · it
Riconsiderare la recidiva dell’endometriosi: dalla sfida clinica all’opportunità biologica
Perché questo conta nella vita quotidiana
L’endometriosi colpisce milioni di persone in tutto il mondo, spesso causando dolore intenso, affaticamento e problemi di fertilità. L’intervento chirurgico può dare un sollievo reale, ma per molte persone i sintomi o le lesioni ricompaiono. Questa rassegna esamina perché l’endometriosi ritorni così spesso dopo un’operazione e in che modo questa “recidiva” possa in realtà rappresentare una finestra sulla biologia della malattia — e un’occasione per sviluppare trattamenti più personalizzati e duraturi.
Quando il “ritorno” può significare cose diverse
I medici e i ricercatori non concordano ancora su una definizione univoca di recidiva dell’endometriosi. Talvolta indica la ricomparsa del dolore dopo un periodo di sollievo; altre volte descrive la comparsa di lesioni nuove o di maggiori dimensioni rilevate con esami strumentali o durante un nuovo intervento chirurgico. Questi due eventi spesso si sovrappongono, ma non sempre. Alcune persone presentano sintomi dolorosi anche in assenza di lesioni evidenti, mentre altre mostrano ricrescita delle lesioni ma stanno bene. Il dolore può derivare da alterazioni del sistema nervoso, da aderenze o da altre condizioni pelviche, non solo dalle dimensioni o dal numero delle lesioni. Questa discrepanza rende difficile confrontare gli studi e dare ai pazienti aspettative chiare su ciò che la chirurgia può e non può ottenere.
Come i medici attualmente monitorano e cercano di prevenire il ritorno
Poiché la ripetizione dell’intervento è invasiva e può danneggiare le ovaie, la maggior parte dei follow-up si basa su ecografia o risonanza magnetica, che individuano bene grandi cisti ovariche ma possono non rilevare piccole lesioni o quelle nascoste in altre sedi. Non esiste un semplice esame del sangue che segua in modo affidabile l’attività dell’endometriosi nel tempo. I ricercatori hanno iniziato a costruire strumenti predittivi usando fattori clinici — come l’età, l’estensione della malattia all’atto chirurgico e la presenza di aderenze — oltre a marcatori sperimentali tissutali e ematici. Età giovane, malattia più grave, cisti di grandi dimensioni e dolore preoperatorio intenso tendono ad aumentare la probabilità di recidiva, mentre la gravidanza e la soppressione ormonale a lungo termine tendono a ridurla. Tuttavia, i modelli predittivi attuali sono modesti e necessitano di verifica in gruppi più ampi e diversificati di pazienti.
Gli ormoni aiutano, ma raramente curano
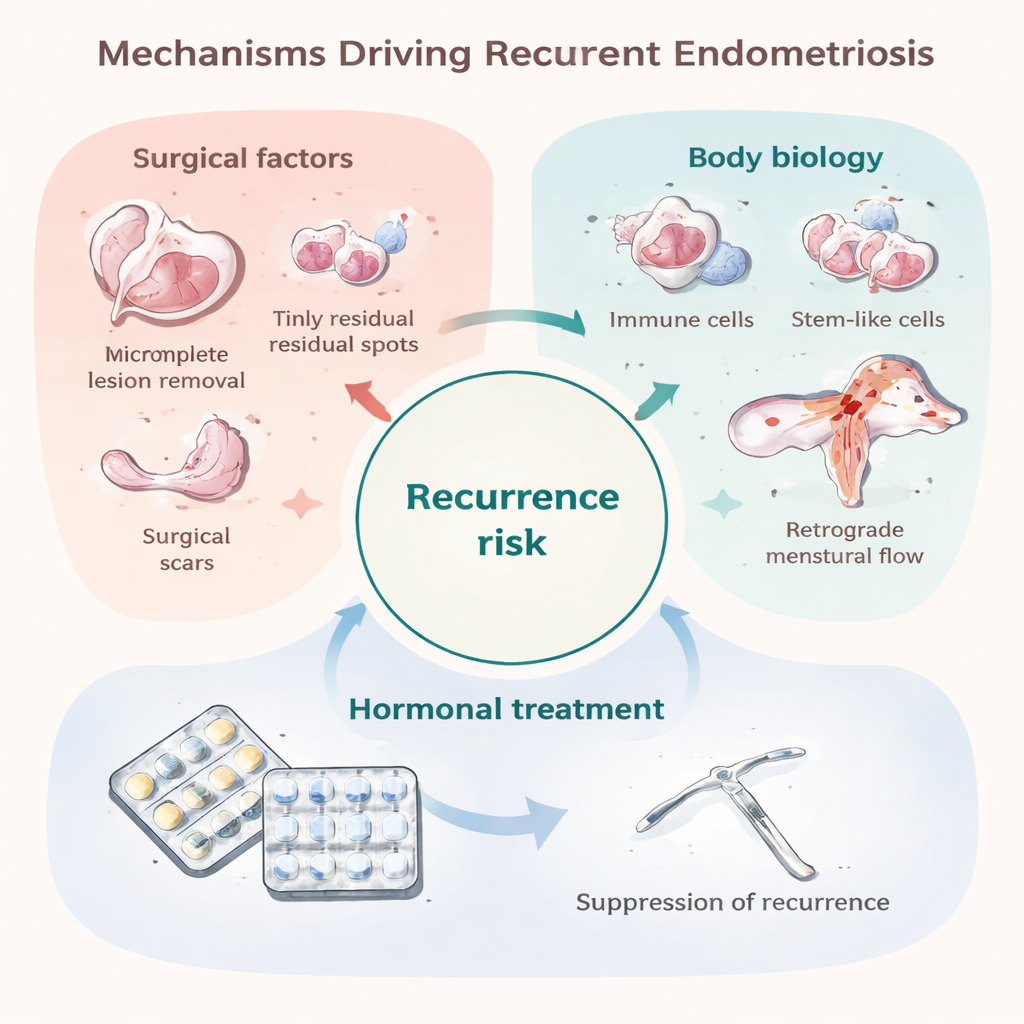
Il trattamento ormonale prolungato dopo l’intervento — per esempio la pillola contraccettiva assunta continuamente o dispositivi intrauterini che rilasciano ormoni — può ridurre il rischio di ricomparsa di lesioni e dolore di circa un terzo fino a due terzi. Questi farmaci agiscono principalmente mantenendo bassi i livelli di estrogeni e sopprimendo il ciclo mestruale, privando così il tessuto endometriosico di nutrienti e riducendo l’infiammazione. Tuttavia, la protezione si attenua rapidamente una volta interrotto il trattamento, e effetti collaterali, preferenze personali o il desiderio di gravidanza limitano spesso la durata d’uso. Alcune pazienti sembrano anche biologicamente “resistenti” a certi ormoni, specialmente ai progestinici, o hanno un dolore guidato da alterazioni nervose e cerebrali che gli ormoni non affrontano completamente. Di conseguenza, molte persone rimangono intrappolate in un ciclo di riacutizzazioni dei sintomi, terapie e ricadute.
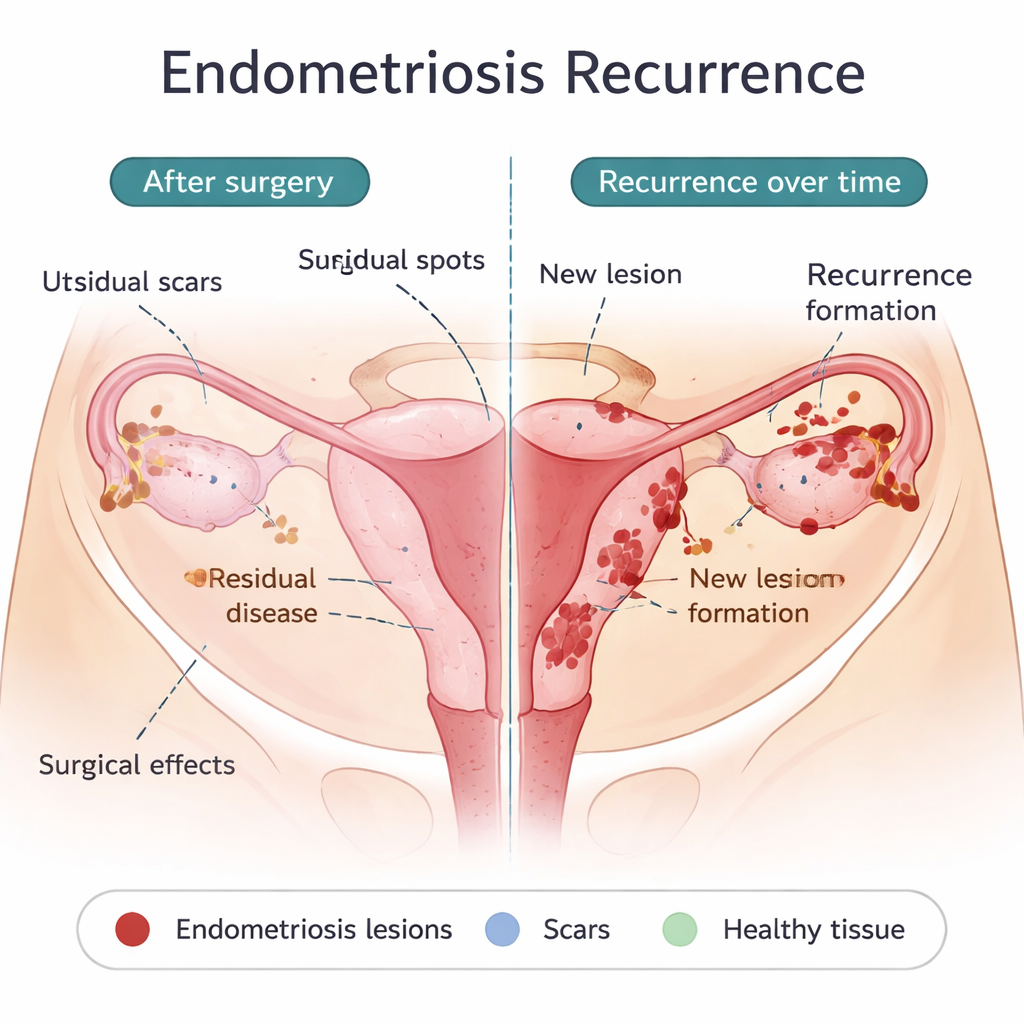
Ciò che la chirurgia può lasciare indietro — e ciò che può essere veramente nuovo
Una ragione importante delle recidive precoci è la malattia residua minima: microimpianti che non sono stati rimossi o non potevano essere rimossi durante il primo intervento. Questi possono essere invisibili a occhio nudo ma capaci di ricrescere una volta che l’effetto protettivo degli ormoni postoperatori svanisce. Alcune scelte chirurgiche, come la rimozione più conservativa di cisti ovariche, sono associate a tassi di recidiva più elevati, mentre escissioni più radicali possono ridurre la recidiva ma comportano rischi propri. L’intervento stesso può anche disseminare cellule endometriali all’interno dell’addome o creare cicatrici che offrono un “terreno fertile” per l’insediamento di nuove lesioni. Allo stesso tempo, alcune recidive compaiono anni dopo o in sedi nuove, suggerendo che in almeno alcune pazienti si formino lesioni nuove piuttosto che le vecchie semplicemente ricrescere. Gli stessi processi ritenuti responsabili dell’insorgenza dell’endometriosi — il flusso retrogrado del sangue mestruale nel bacino, un sistema immunitario che non elimina le cellule erranti, cellule con caratteristiche staminali che si impiantano facilmente e un ambiente ricco di vasi e tollerante — possono anche guidare queste recidive tardive.
Trasformare una battuta d’arresto in un indizio biologico
Gli autori sostengono che, invece di considerare la recidiva solo come un fallimento chirurgico, questa debba essere trattata come una chiave per comprendere l’endometriosi stessa. Le persone la cui malattia ritorna nonostante un intervento apparentemente completo potrebbero possedere caratteristiche immunitarie, genetiche o tissutali distintive che rendono il loro organismo particolarmente ricettivo alle cellule endometriali. Studiare questi individui nel tempo — con modalità standardizzate di misurazione dei sintomi, dei reperti di imaging e dei marcatori di laboratorio — potrebbe rivelare quali vie biologiche sono davvero cruciali per la sopravvivenza e la ricrescita delle lesioni. Queste conoscenze potrebbero portare a punteggi di rischio migliori, a un uso e una durata degli ormoni più intelligenti e a trattamenti completamente nuovi che mirino alle radici della malattia anziché limitarvisi a sopprimerla. In questo modo, la realtà frustrante della recidiva potrebbe diventare un’opportunità potente per migliorare la cura a lungo termine e personalizzata di chi convive con l’endometriosi.
Citazione: Masferrer-Ferragutcasas, C., Delgado-Gil, R. & Colas, E. Rethinking endometriosis recurrence: from clinical challenge to biological opportunity. npj Womens Health 4, 4 (2026). https://doi.org/10.1038/s44294-026-00128-9
Parole chiave: recidiva dell’endometriosi, terapia ormonale postoperatoria, dolore pelvico, ginecologia personalizzata, salute riproduttiva delle donne