Clear Sky Science · it
L’espressione ematopoietica di cIAP2 guida l’infiammazione e l’insufficienza cardiaca dopo infarto miocardico
Perché è importante calmare l’infiammazione dopo un attacco cardiaco
Sopravvivere a un infarto è solo l’inizio della storia. Nei giorni e nelle settimane successive, il sistema immunitario interviene rapidamente per ripulire il tessuto danneggiato e avviare la riparazione. Ma se questa risposta infiammatoria è troppo intensa o si protrae troppo a lungo, può trasformare una guarigione utile in un danno cardiaco permanente e in insufficienza cardiaca. Questo studio individua un interruttore molecolare chiave all’interno delle cellule ematopoietiche che mantiene acceso questo fuoco infiammatorio — e mostra che spegnere quell’interruttore può proteggere il cuore in modelli sperimentali.
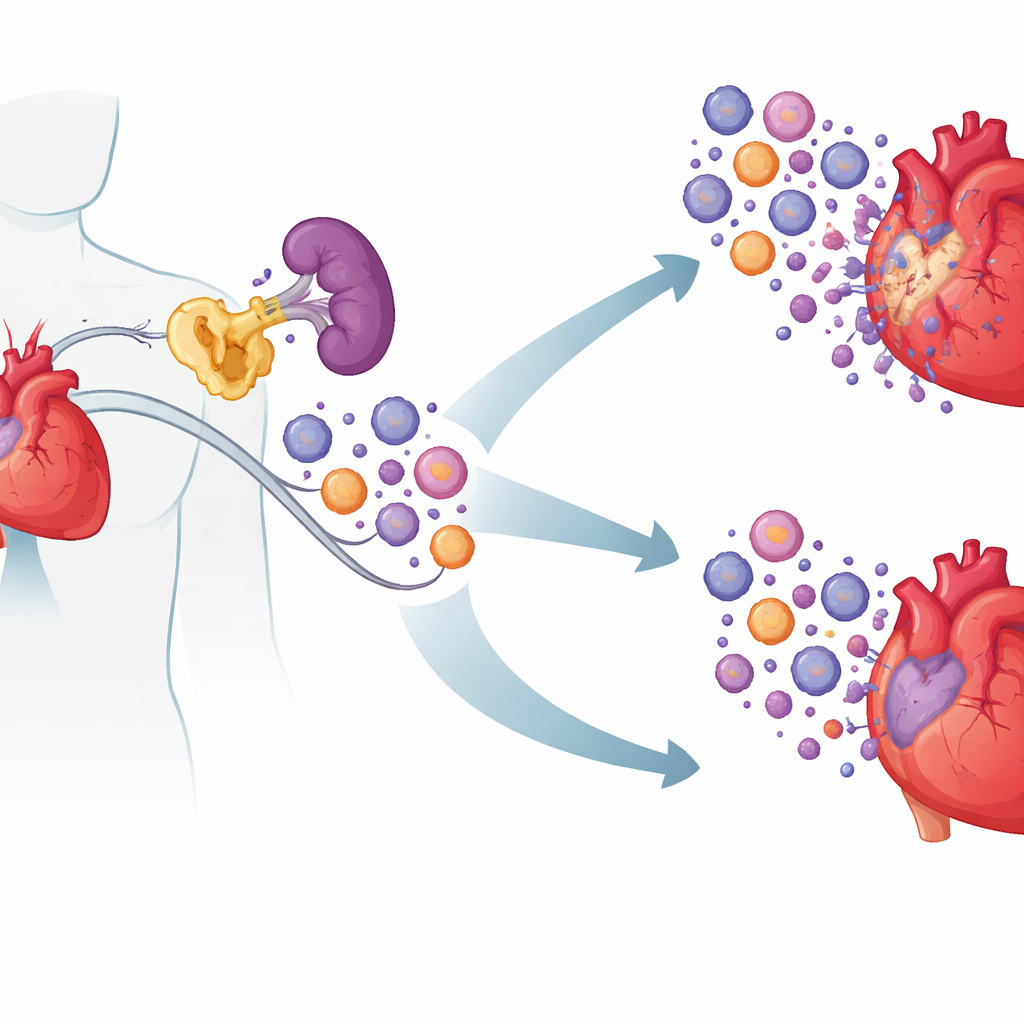
Un colpevole nascosto nelle cellule immunitarie
I ricercatori si sono concentrati su una proteina chiamata cIAP2, nota soprattutto per aiutare le cellule tumorali a evitare la morte. Analizzando campioni di sangue di pazienti con problemi cardiaci acuti, hanno riscontrato livelli più alti di cIAP2 nelle persone con infarti recenti e con insufficienza cardiaca ischemica rispetto a individui sani o a pazienti con malattia coronarica stabile. Il tessuto cardiaco umano e murino mostrava lo stesso schema: cIAP2 aumentava subito dopo un infarto, mentre il parente cIAP1 non lo faceva. Analizzando banche dati di espressione genica esistenti, il gruppo ha osservato che i livelli di cIAP2 salivano in parallelo con geni associati a cellule infiammatorie di tipo mieloide aggressive, suggerendo che cIAP2 potrebbe amplificare la risposta immunitaria post-infarto piuttosto che limitarsi a riflettere il danno.
Meno cIAP2, meno danni al cuore
Per testare la causalità, il gruppo ha confrontato topi normali con topi geneticamente privi di cIAP2. Dopo un infarto sperimentale, gli animali senza cIAP2 avevano cicatrici più piccole, migliore funzione di pompaggio e meno accumulo di liquidi nei polmoni, tutti segni di cuori più sani. Questi benefici comparivano sia nei maschi sia nelle femmine. La microscopia mostrava meno cellule del muscolo cardiaco in morte nelle aree di confine critiche, e le analisi molecolari rivelavano livelli più bassi di marcatori di stress e rimodellamento anche settimane dopo. Al contrario, l’eliminazione di cIAP1 non offriva la stessa protezione e in alcuni contesti poteva persino aggravare gli esiti, indicando un ruolo unico e dannoso di cIAP2 in questo contesto.
Il ruolo della milza come serbatoio infiammatorio
La chiave era dove cIAP2 agiva. Scambiando il midollo osseo tra topi normali e topi privi di cIAP2, i ricercatori hanno dimostrato che cIAP2 all’interno delle cellule ematopoietiche guidava gran parte del danno. Quando le cellule immunitarie mancavano di cIAP2 ma il resto del corpo era normale, i cuori erano meglio protetti; lo scambio opposto peggiorava il danno. Analizzando più da vicino gli organi immunitari, hanno scoperto che dopo un infarto la milza fungeva da serbatoio che produceva cellule mieloidi — neutrofili, monociti infiammatori e cellule dendritiche — che poi affluivano nel cuore. Nei topi privi di cIAP2 queste cellule mieloidi spleniche erano meno numerose e più inclini alla morte, mentre i linfociti risultavano per lo più non interessati. I segnali legati alle vie infiammatorie erano attenuati, suggerendo che cIAP2 normalmente aiuta le cellule mieloidi a sopravvivere e a continuare a rispondere ai segnali di pericolo.
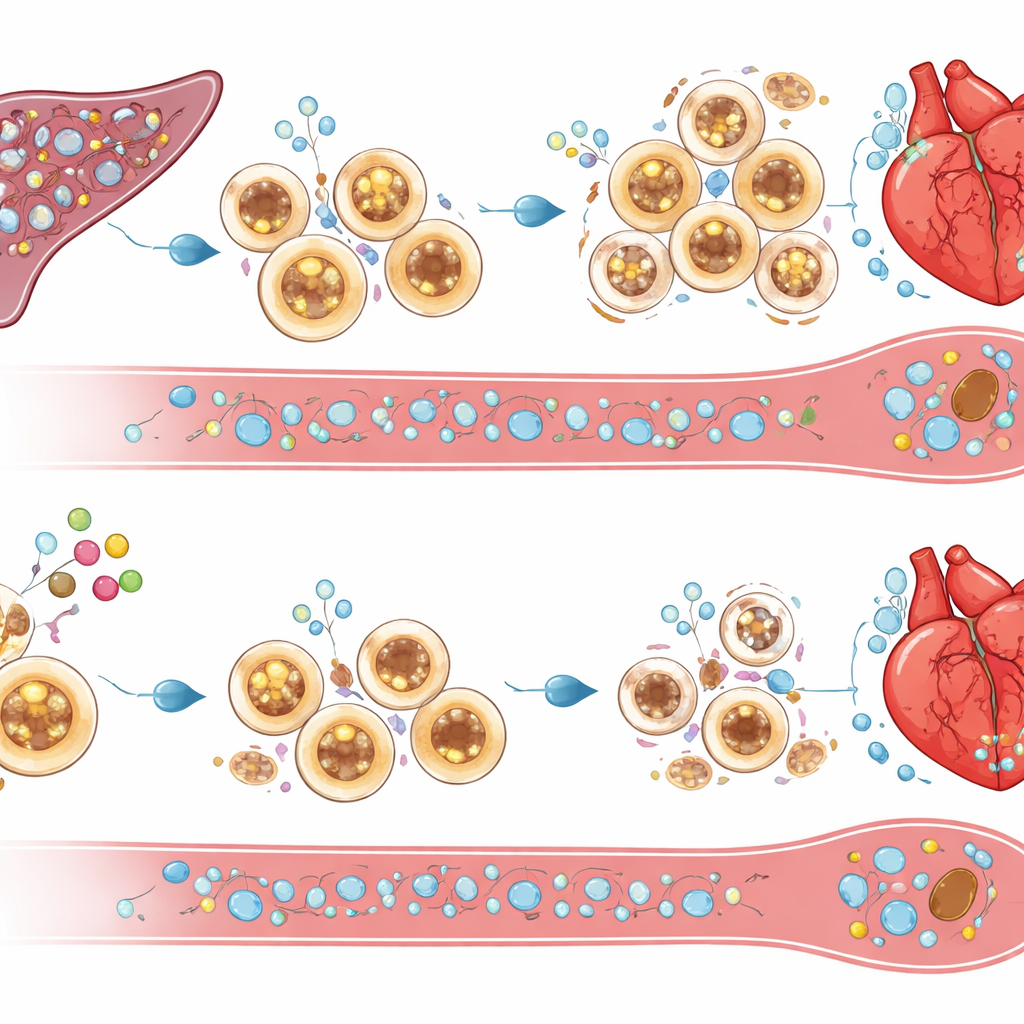
Trasformare i segnali di sopravvivenza in una pulizia auto-limitata
Cosa uccide le cellule infiammatorie in eccesso quando manca cIAP2? Lo studio indica molecole che inducono la morte come TRAIL e il suo recettore DR5, insieme a segnali correlati a TNF, che risultavano aumentati nella milza e nel midollo osseo dei topi privi di cIAP2 dopo l’infarto. Bloccare sperimentalmente TRAIL ha salvato le cellule spleniche dalla morte, ha ripristinato la massiccia infiltrazione di cellule immunitarie nel cuore e ha annullato i benefici funzionali derivanti dalla perdita di cIAP2. Questo suggerisce che cIAP2 normalmente protegge le cellule mieloidi da questi segnali apoptotici, permettendo loro di accumularsi e prolungare l’infiammazione. In assenza di cIAP2, gli stessi segnali potano il serbatoio splenico, riducendo l’apporto di cellule aggressive che altrimenti invaderebbero il cuore lesionato.
Farmacologizzare l’interruttore per terapie future
È importante che il gruppo abbia mostrato come questa via possa essere colpita con una classe esistente di piccole molecole note come mimetici di Smac, attualmente allo studio per il cancro. Usando il composto LCL161, hanno indotto selettivamente la degradazione delle proteine cIAP nelle cellule immunitarie spleniche subito dopo l’infarto, senza depletare proteine protettive nel tessuto cardiaco stesso. I topi trattati avevano meno cellule infiammatorie circolanti, cicatrici più piccole, migliore funzione cardiaca e sopravvivenza migliorata rispetto agli animali non trattati. Una singola somministrazione a bassa dose somministrata un giorno dopo l’infarto è stata sufficiente per indurre la morte controllata delle cellule mieloidi spleniche, aumentare localmente i livelli di TRAIL e ridurre l’infiammazione cardiaca, mentre il numero totale di cellule immunitarie si ristabiliva entro quattro settimane. Nel complesso, questi risultati elevano cIAP2 a fattore di sopravvivenza centrale per le cellule infiammatorie dopo danno cardiaco e suggeriscono che un’inibizione mirata e di breve durata di cIAP2 potrebbe offrire un nuovo approccio in stile immunoterapia per prevenire l’insufficienza cardiaca dopo un infarto.
Citazione: Smyth, D., Zhang, L., Al-Khalaf, M. et al. Hematopoietic expression of cIAP2 drives inflammation and heart failure after myocardial infarction. Nat Cardiovasc Res 5, 246–261 (2026). https://doi.org/10.1038/s44161-026-00782-x
Parole chiave: infarto miocardico, infiammazione, cellule immunitarie, insufficienza cardiaca, mimetico di Smac