Clear Sky Science · it
Rimodellamento funzionale delle cellule iNKT da parte delle cellule NKT di tipo II reattive alla sulfatide riprogramma i macrofagi alveolari per alleviare il danno da ischemia‑riperfusione polmonare
Perché è importante proteggere i polmoni del donatore
Quando i chirurghi trapiantano un polmone o ripristinano il flusso sanguigno dopo un’ostruzione, il ritorno improvviso di ossigeno può paradossalmente danneggiare il tessuto. Questo problema, chiamato danno da ischemia‑riperfusione polmonare, è una delle principali cause di insuccesso precoce dopo il trapianto polmonare e altre procedure critiche. Lo studio riassunto qui esplora come un raro sottogruppo di cellule immunitarie possa essere “riprogrammato” per calmare l’infiammazione, offrendo una potenziale nuova strategia per proteggere polmoni fragili nei momenti in cui ne hanno più bisogno.
Cellule immunitarie che possono guarire o danneggiare
I nostri polmoni sono sorvegliati dai macrofagi alveolari, cellule immunitarie che risiedono negli alveoli e rispondono rapidamente al pericolo. Queste cellule possono spostarsi tra due modalità principali. In una modalità “combattiva” (spesso detta M1) rilasciano sostanze infiammatorie che aiutano a uccidere i patogeni ma possono anche danneggiare il tessuto. In una modalità “riparativa” (spesso detta M2) producono molecole che attenuano l’infiammazione e favoriscono la guarigione. Nel danno da ischemia‑riperfusione polmonare, l’equilibrio si sposta verso la modalità dannosa. I ricercatori hanno ipotizzato che, se fossero riusciti a indirizzare delicatamente i macrofagi verso la modalità riparativa nel momento opportuno, avrebbero potuto attenuare l’entità del danno.
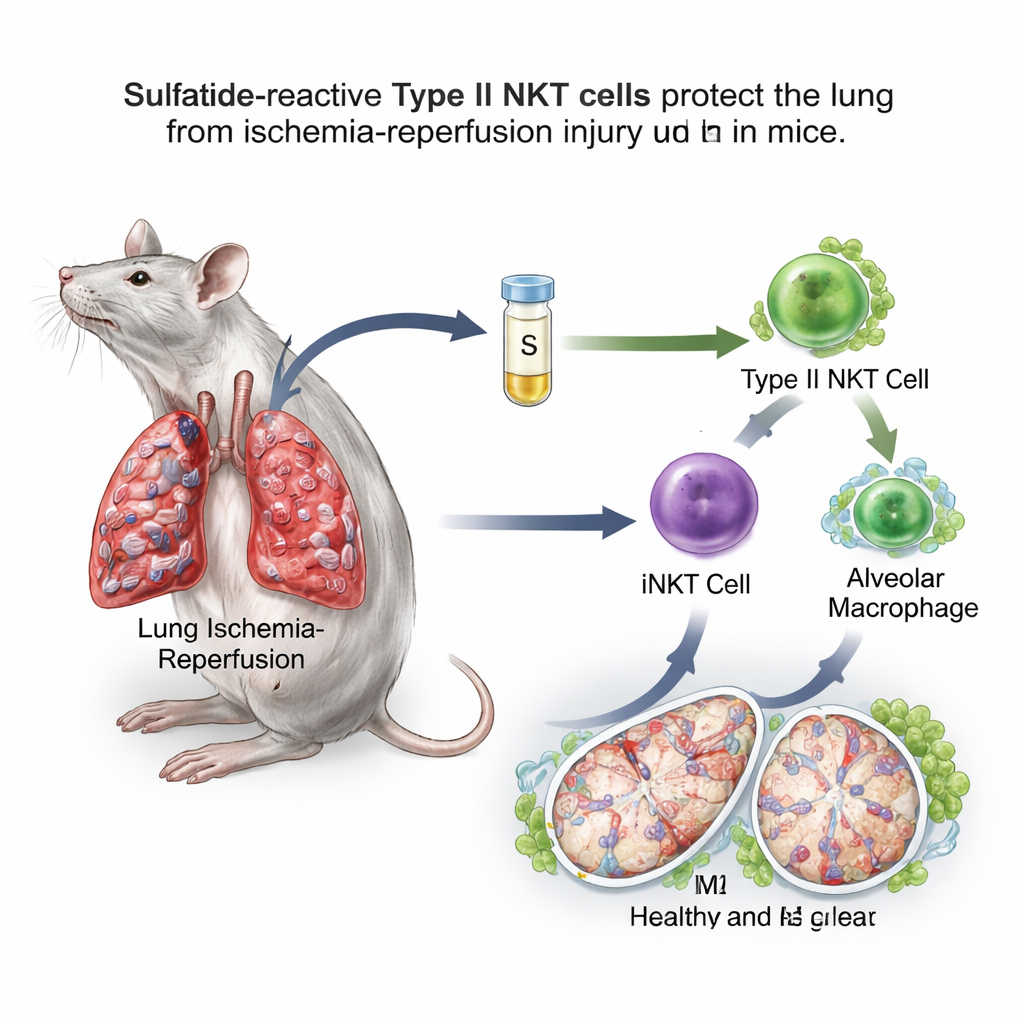
Una molecola zucchero‑grasso inverte un interruttore immunitario
Il team si è concentrato sulle cellule T natural killer (NKT), cellule immunitarie singolari che stanno a metà strada tra le difese innate a risposta rapida e le risposte adattative più lente e mirate. Le NKT si dividono in due tipi principali. Il tipo I, chiamato anche NKT invariante (iNKT), è noto per peggiorare il danno da ischemia‑riperfusione polmonare nei topi. Le NKT di tipo II, invece, possono contenere reazioni immunitarie in altri organi. Una molecola lipidica zuccherata chiamata sulfatide è riconosciuta specificamente dalle NKT di tipo II. In un modello murino in cui il flusso sanguigno a un polmone è stato occluso per un’ora e poi ripristinato, i ricercatori hanno somministrato la sulfatide diverse ore prima dell’insulto. Hanno osservato che nei topi trattati con sulfatide vi era meno edema polmonare, vasi meno permeabili, minore stress ossidativo, livelli di ossigeno migliori e riduzione di sostanze infiammatorie nel liquido di lavaggio polmonare rispetto agli animali non trattati.
Riprogrammare i macrofagi attraverso una staffetta di segnali
Un esame più approfondito ha mostrato che la sulfatide spostava i macrofagi alveolari verso lo stato M2 orientato alla riparazione. Questi macrofagi esprimevano più marcatori di superficie e geni associati alla guarigione e erano più efficaci ad attenuare l’infiammazione quando trasferiti in altri topi. Quando gli scienziati rimossero selettivamente i macrofagi alveolari, il danno polmonare peggiorò e l’effetto protettivo della sulfatide scomparve in gran parte, dimostrando che queste cellule sono un fulcro cruciale del percorso. È importante che il beneficio della sulfatide svanisse anche in topi privi delle NKT di tipo II o delle iNKT di tipo I, e che potesse essere ripristinato trasferendo nuovamente iNKT che erano stati precedentemente esposti alla sulfatide. Insieme, questi esperimenti hanno rivelato una staffetta: la sulfatide attiva le NKT di tipo II, che a loro volta rimodellano il comportamento delle iNKT, e queste riprogrammano i macrofagi alveolari.
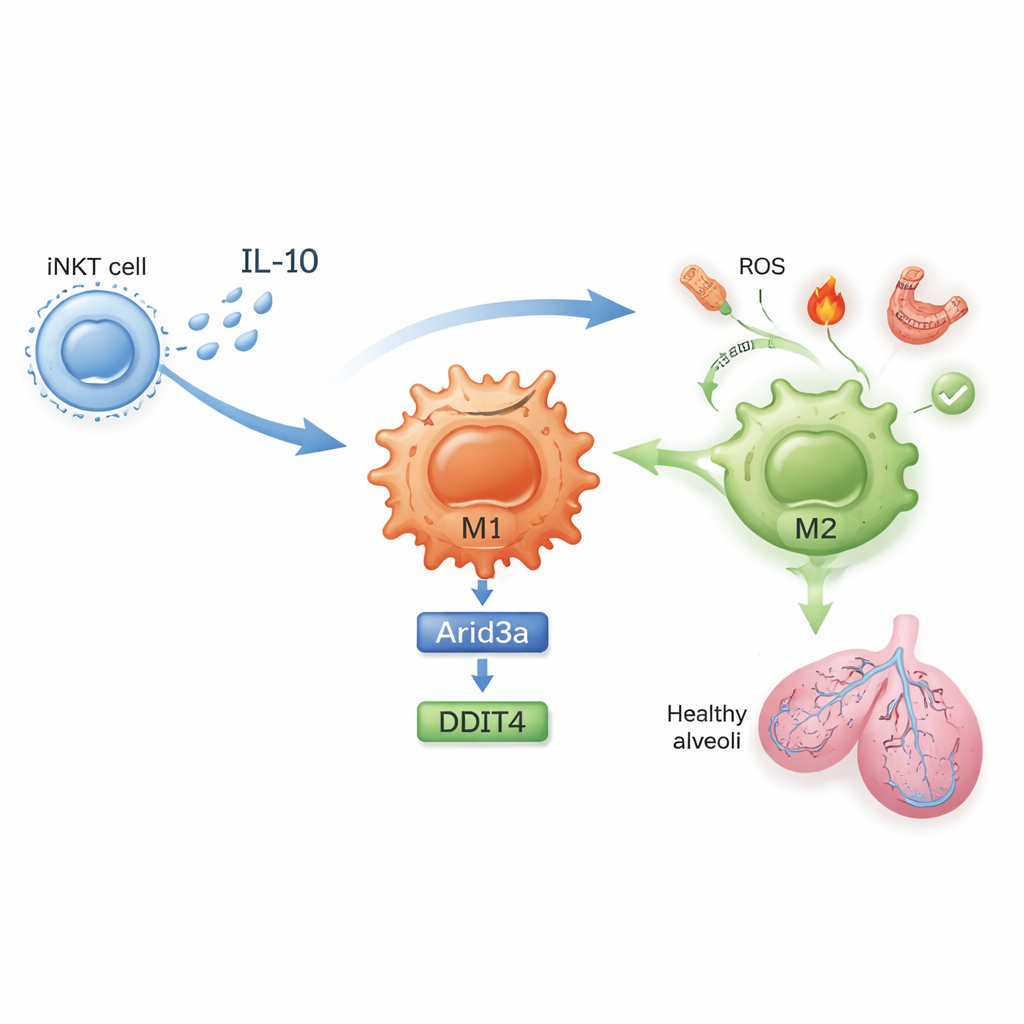
Una catena molecolare che calma l’infiammazione
Cosa cambia esattamente all’interno di queste cellule? Nei topi non trattati, le iNKT polmonari proliferavano durante l’ischemia‑riperfusione e producevano alti livelli di interferone‑gamma, un potente segnale infiammatorio. Dopo l’esposizione alla sulfatide, le iNKT invece produssero più interleuchina‑10 (IL‑10), una potente molecola anti‑infiammatoria, e meno interferone‑gamma. Lo studio mostra che l’IL‑10 prodotta dalle iNKT agisce direttamente sui macrofagi per guidarne la polarizzazione verso M2. Utilizzando profili di espressione genica e esperimenti in coltura cellulare accuratamente progettati, gli autori hanno scoperto una catena molecolare all’interno dei macrofagi: l’IL‑10 potenzia un fattore di trascrizione chiamato Arid3a, che a sua volta aumenta l’espressione di un gene di risposta allo stress denominato DDIT4. Questo asse Arid3a–DDIT4 contribuisce a spegnere una via di controllo della crescita che altrimenti mantiene i macrofagi in uno stato infiammatorio, spingendoli verso il programma protettivo M2.
Dai polmoni di topo alle terapie future
Per verificare quanto sia centrale questa catena molecolare, i ricercatori usarono piccoli RNA interferenti per silenziare Arid3a o DDIT4 nei macrofagi prima di trasferirli nei topi. Quando uno dei due geni veniva inattivato, la sulfatide non riusciva più a spingere completamente i macrofagi nella modalità riparativa e la protezione polmonare risultava indebolita. Analisi supplementari suggeriscono che una proteina di segnalazione chiamata YES1 aiuti le NKT di tipo II attivate dalla sulfatide a rimodellare le iNKT verso la produzione di IL‑10. Pur essendo risultati ottenuti in modelli murini e in cellule ingegnerizzate in laboratorio, delineano una storia chiara: attivando brevemente un sottogruppo specifico di NKT con la sulfatide, potrebbe essere possibile convertire risposte immunitarie altrimenti dannose in risposte protettive per polmoni trapiantati o lesionati. In futuro, farmaci che imitano questa via potrebbero aiutare più pazienti a sopravvivere e riprendersi dopo procedure polmonari salvavita.
Citazione: Li, Q., Yin, J., Lin, Q. et al. Functional remodeling of iNKT cells by sulfatide-reactive type II NKT cells reprograms alveolar macrophages to alleviate lung ischemia-reperfusion injury. Commun Biol 9, 289 (2026). https://doi.org/10.1038/s42003-026-09572-4
Parole chiave: danno da ischemia‑riperfusione polmonare, macrofagi alveolari, cellule T natural killer, interleuchina‑10, modulazione immunitaria