Clear Sky Science · it
L’β-idrossibutirrato derivato da HMGCS2 epatica attenua la resistenza all’insulina ipocampale e la neuroinfiammazione per promuovere la funzione cognitiva indotta da MASLD
Quando il grasso epatico raggiunge il cervello
La malattia del fegato grasso è spesso vista come un problema confinato all’addome, ma prove crescenti suggeriscono che possa silenziosamente influenzare il modo in cui pensiamo e ricordiamo. Questo studio pone una domanda sorprendente: quando il fegato fatica a gestire i grassi, ne paga il prezzo il cervello — e una molecola energetica naturale chiamata β-idrossibutirrato (BHB), un importante “corpo chetonico”, può proteggere la memoria?
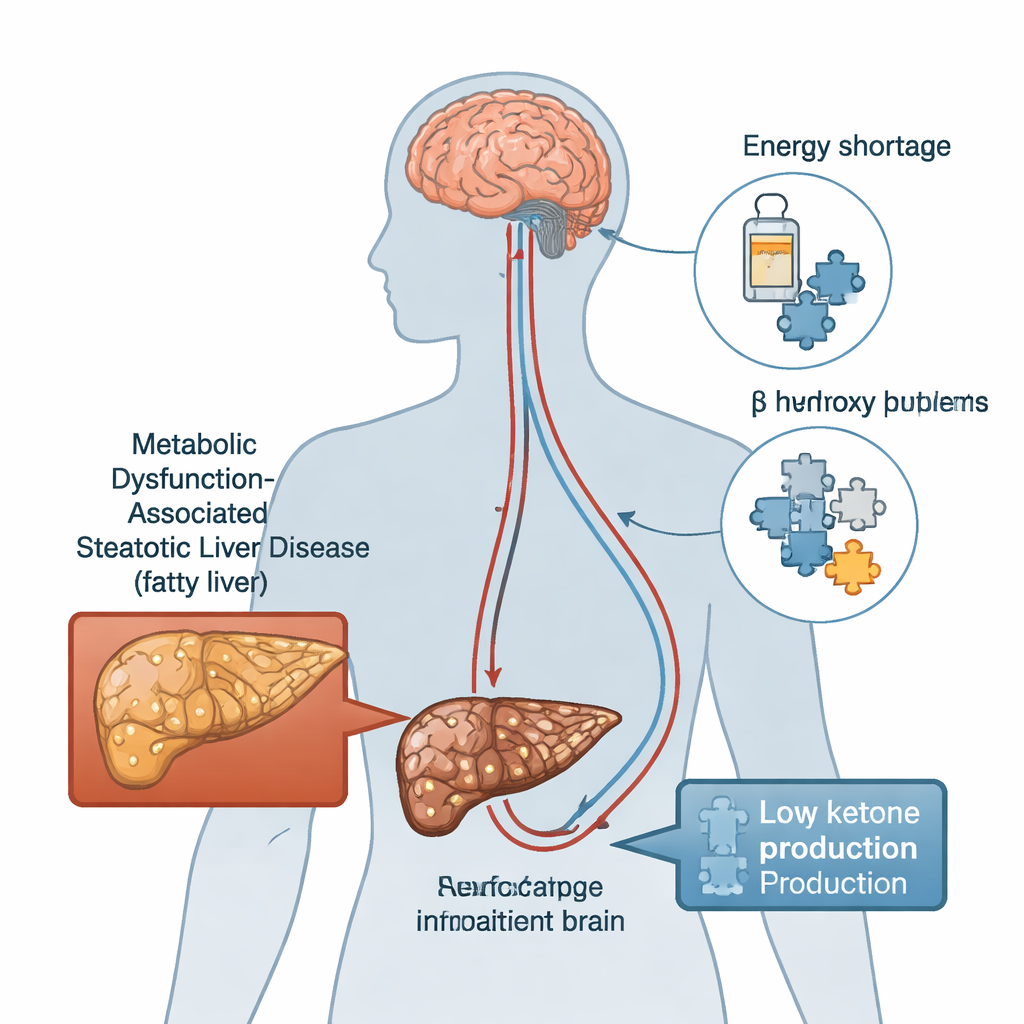
Un legame nascosto tra salute epatica e memoria
La steatosi epatica associata a disfunzione metabolica (MASLD), precedentemente inclusa nella categoria della malattia del fegato grasso non alcolica, colpisce oggi circa quattro adulti su dieci nel mondo e si prevede che aumenterà ulteriormente. Le persone con MASLD hanno più del doppio delle probabilità di sviluppare problemi di memoria e attenzione, eppure il ponte biologico tra fegato steatosico e mente annebbiata è rimasto poco chiaro. L’ippocampo — una regione cerebrale a forma di cavalluccio marino essenziale per l’apprendimento e la memoria — sembra particolarmente vulnerabile quando il metabolismo va fuori strada. Gli scienziati hanno sospettato due colpevoli principali che potrebbero collegare fegato e ippocampo: l’infiammazione cronica e la resistenza all’insulina, l’ormone che aiuta le cellule a usare lo zucchero come carburante.
Il carburante di riserva del cervello e un enzima epatico chiave
In condizioni come digiuno, esercizio o assunzione ridotta di carboidrati, il fegato trasforma i grassi in corpi chetonici, incluso il BHB, che può attraversare la barriera emato-encefalica e servire come fonte di energia efficiente per il cervello. L’enzima 3-idrossi-3-metilglutaril-CoA sintasi 2 (HMGCS2) è centrale in questo processo di produzione di chetoni. Studi precedenti hanno mostrato che persone e animali con fegato grasso spesso presentano una ridotta attività di HMGCS2 e livelli più bassi di chetoni. Intrigante è il fatto che BHB e HMGCS2 sono stati anche collegati a un miglior controllo di proteine implicate nella malattia di Alzheimer, come la β-amiloide (Aβ) e la proteina tau. Questo ha portato i ricercatori a chiedersi se indebolire questa “fabbrica di chetoni” epatica potesse peggiorare i disturbi mnemonici correlati alla MASLD — e se integrare esternamente il BHB potesse aiutare.
Che cosa hanno fatto le diete ad alto contenuto di grassi ai fegati e ai cervelli dei topi
Il gruppo ha alimentato i topi con una dieta ad alto contenuto di grassi per 20 settimane per indurre MASLD e compromissione cognitiva. Alcuni topi mancavano del gene Hmgcs2 nel fegato, mentre altri erano normali, permettendo un test diretto di cosa succede quando la produzione di chetoni è compromessa. Rispetto ai loro consanguinei normali, i topi knockout per Hmgcs2 hanno accumulato più peso, più grasso nel fegato e sviluppato un controllo glicemico peggiore con livelli di insulina più elevati. Non meno importante, hanno ottenuto risultati peggiori nei test di memoria che indagano la navigazione spaziale e la capacità di riconoscere nuovi oggetti. All’interno dei loro ippocampi i ricercatori hanno riscontrato livelli più alti di molecole infiammatorie, segni più marcati di resistenza all’insulina nelle cellule cerebrali e più specie tossiche di Aβ e tau fosforilata associate a danni simili all’Alzheimer. Gli esami del sangue hanno confermato che questi topi avevano BHB notevolmente più basso, collegando la scarsa produzione epatica di chetoni a un cervello più malato.
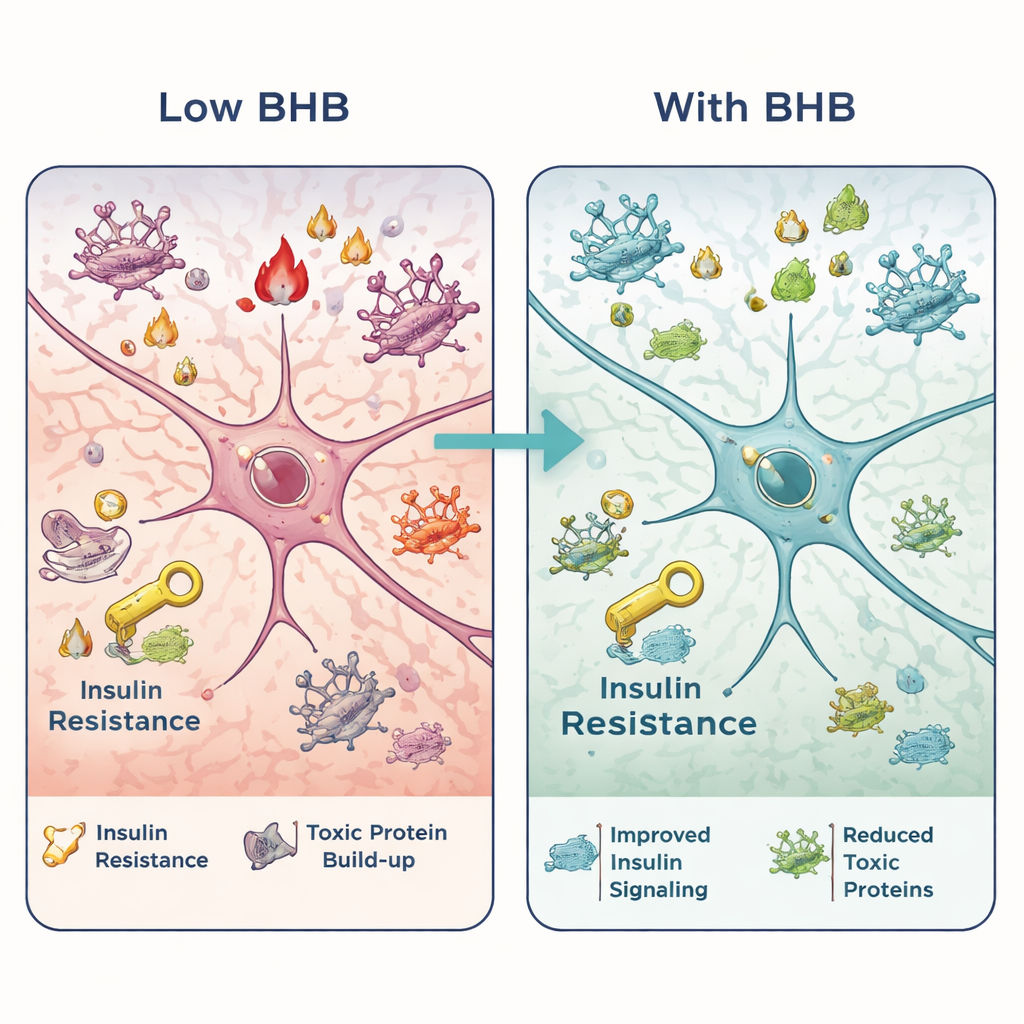
Incrementare i chetoni per calmare un cervello infiammato
Per verificare se il BHB potesse contrastare questi effetti, un altro gruppo di topi MASLD su dieta ad alto contenuto di grassi ha ricevuto dosi giornaliere di BHB per 12 settimane. Nonostante abbiano continuato la stessa dieta malsana, questi animali hanno mostrato un migliore controllo della glicemia, colesterolo più basso e meno grasso nel fegato. Nei compiti mnemonici, hanno raggiunto la piattaforma nascosta più spesso in un labirinto d’acqua, scelto nuovi oggetti con maggiore affidabilità e mostrato un miglioramento della memoria di lavoro in un labirinto a Y, tutti segnali di una maggiore acutezza cognitiva. L’esame degli ippocampi ha rivelato meno neuroni danneggiati, una ridotta attivazione delle cellule di supporto che guidano l’infiammazione e livelli inferiori di marcatori infiammatori. Il BHB ha anche ripristinato una segnalazione insulinica più normale e ridotto l’accumulo di Aβ e tau fosforilata, suggerendo che questo singolo metabolita può sia migliorare l’uso di carburante da parte del cervello sia attenuare cambiamenti proteici dannosi.
Cosa significa questo per le persone che vivono con il fegato grasso
Per il lettore generale, il messaggio è che un fegato grasso può silenziosamente compromettere la salute cerebrale attraverso una reazione a catena: la ridotta produzione di chetoni porta a livelli più bassi di BHB, che a sua volta favorisce resistenza all’insulina cerebrale, infiammazione e accumulo di proteine tossiche che erodono la memoria. Nei topi, il ripristino del BHB ha aiutato a interrompere questo ciclo, proteggendo sia il metabolismo epatico sia la funzione cognitiva. Pur non dimostrando ancora che gli integratori di BHB o le strategie chetogeniche prevengano la demenza nelle persone, questi risultati mettono in evidenza i chetoni di origine epatica — e in particolare il BHB — come obiettivi promettenti per future terapie volte a preservare il pensiero e la memoria nella popolazione crescente colpita da MASLD.
Citazione: Nie, L., Sun, J., Xu, W. et al. Hepatic HMGCS2-derived β-hydroxybutyrate attenuates hippocampal insulin resistance and neuroinflammation to promote MASLD-induced cognitive function. Commun Biol 9, 235 (2026). https://doi.org/10.1038/s42003-026-09513-1
Parole chiave: malattia del fegato grasso, corpi chetonici, compromissione cognitiva, neuroinfiammazione, resistenza all’insulina