Clear Sky Science · it
Un framework di machine learning causale e interpretabile per la predizione del rischio dopo cranioplastica e il supporto alle decisioni chirurgiche
Perché prevedere i rischi chirurgici è importante
Quando un grave trauma cranico o un ictus costringono i chirurghi a rimuovere temporaneamente una porzione del cranio per salvare la vita del paziente, è necessaria in seguito una seconda operazione — chiamata cranioplastica — per riparare l’apertura. Sebbene questo intervento di follow‑up spesso ristabilisca sia la protezione sia l’aspetto estetico, comporta una probabilità sorprendentemente alta di complicanze come infezioni o accumuli di liquido intorno al cervello. Lo studio riassunto qui pone una domanda pratica: possiamo usare i dati ospedalieri e tecniche informatiche moderne per prevedere quali pazienti sono più a rischio e persino suggerire modi più sicuri per eseguire l’operazione?
Richiudere il cranio, ma non senza rischi
Dopo una craniectomia decompressiva — in cui una porzione del cranio viene rimossa per alleviare una pressione pericolosa — il cervello resta esposto. La cranioplastica ripristina la forma del cranio e può migliorare la funzione cerebrale e l’aspetto, favorendo il recupero e la fiducia del paziente. Tuttavia più di uno su quattro sviluppa problemi in seguito, tra cui infezione, sanguinamento, crisi epilettiche o sacche d’aria o liquido. Questi contrattempi allungano la degenza ospedaliera, aumentano i costi e possono vanificare progressi faticosamente raggiunti nella riabilitazione. I medici conoscono alcuni fattori di rischio grazie a studi precedenti, ma fino ad ora sono mancati strumenti affidabili per prevedere le complicanze a livello del singolo paziente.
Insegnare ai computer a individuare i problemi in anticipo
Per colmare questa lacuna, i ricercatori hanno raccolto cartelle dettagliate di 1.368 pazienti sottoposti a cranioplastica in tre grandi ospedali in Cina, coprendo quasi un decennio. Si sono concentrati su informazioni già disponibili prima o durante l’intervento — come il livello di coscienza del paziente, la dimensione del difetto cranico, il tempo trascorso dalla prima operazione, segni di infezione o raccolta di liquido attorno al cervello e scelte tecniche effettuate in sala operatoria. Usando questi dati, hanno addestrato e confrontato 15 diversi metodi di machine learning, una famiglia di algoritmi che apprendono pattern dagli esempi anziché basarsi su regole scritte dall’uomo.
Attraverso un accurato processo di selezione delle variabili, il team ha identificato nove predittori chiave che fornivano costantemente le informazioni più rilevanti attraverso diversi metodi statistici. Hanno poi costruito modelli per stimare la probabilità di qualsiasi complicanza, oltre a modelli separati per problemi specifici come infezione, raccolta di liquido, crisi epilettiche o necessità di un secondo intervento. Un modello random forest — una tecnica che combina molti alberi decisionali — è risultato il miglior predittore complessivo, trovando un solido equilibrio tra accuratezza e affidabilità.
Quanto hanno funzionato i punteggi di rischio digitali
I ricercatori hanno testato il loro modello principale non solo sul gruppo di pazienti originale, ma anche su pazienti di un altro ospedale e su un gruppo trattato in un periodo temporale differente. In tutti i casi, il modello ha distinto i pazienti ad alto rischio da quelli a basso rischio con prestazioni impressionanti, classificando correttamente i pazienti in più di 93 casi su 100. È rimasto inoltre accurato attraverso le fasce d’età e per entrambi i sessi, e le probabilità previste corrispondevano strettamente a quanto osservato nella realtà. I modelli separati per le singole complicanze hanno funzionato bene anch’essi, sebbene fossero meno precisi per eventi rari come le crisi epilettiche o alcuni tipi di sanguinamento.
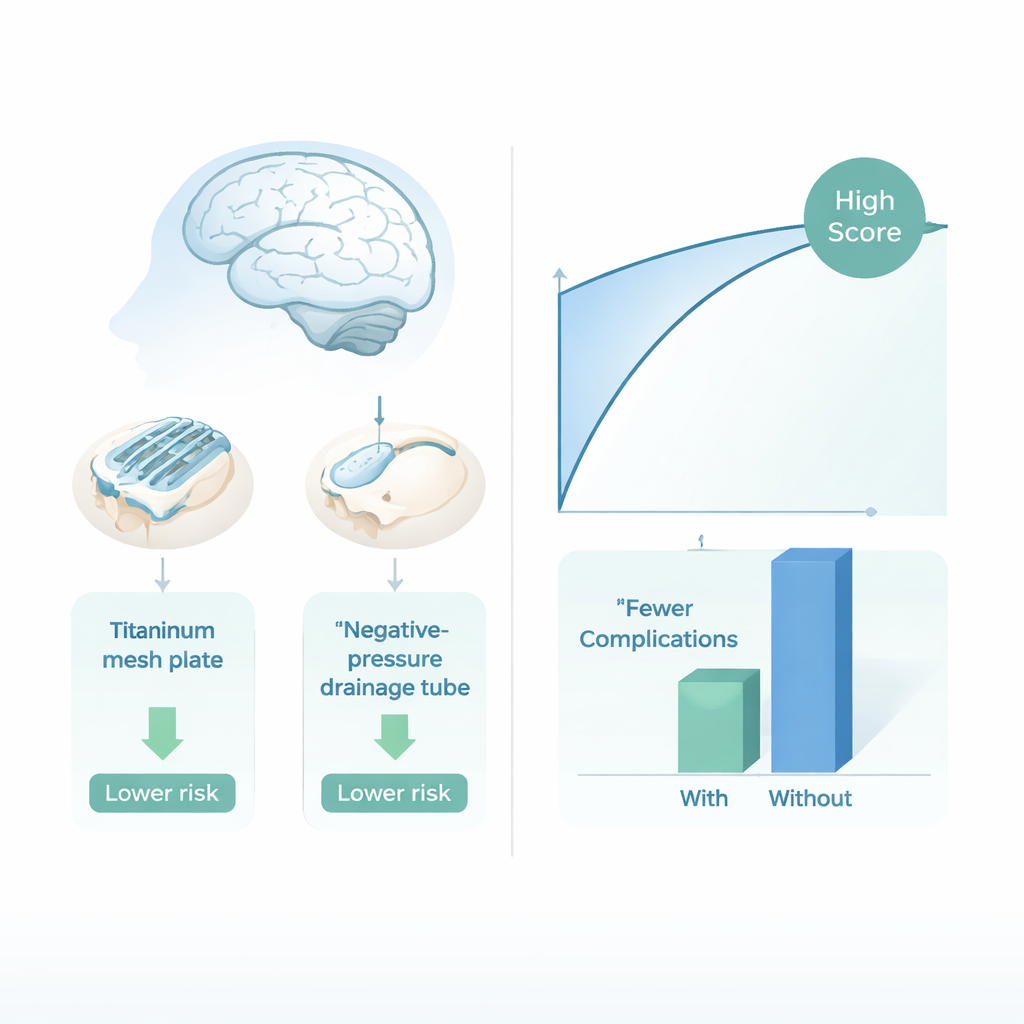
Dalla predizione al cambiamento stesso dell’intervento
Oltre a etichettare i pazienti come ad alto o basso rischio, il team ha voluto capire se scelte chirurgiche specifiche potessero effettivamente modificare quei rischi. Utilizzando strumenti del machine learning «causale», hanno studiato due decisioni sotto il controllo del chirurgo durante la cranioplastica: posizionare un piccolo drenaggio a pressione negativa sotto il cuoio capelluto per rimuovere sangue e liquidi, e usare una placca in rete di titanio invece di altri materiali protesici. Le loro analisi hanno suggerito che sia il drenaggio sia la rete in titanio erano associati a un numero di complicanze significativamente inferiore nel complesso, specialmente nella maggior parte dei gruppi per età e sesso. In alcuni casi, esperimenti virtuali del tipo “what‑if” hanno mostrato che modificare anche una sola di queste scelte poteva trasformare un caso ad alto rischio in uno a basso rischio, secondo il modello.
Trasformare la matematica complessa in uno strumento da letto del paziente
Per rendere il loro lavoro utilizzabile negli ospedali affollati, gli autori hanno confezionato i modelli in un’applicazione web gratuita. I clinici possono inserire poche informazioni sul paziente e sui piani operatori per ottenere una stima istantanea del rischio complessivo e delle probabilità per complicanze specifiche, insieme a spiegazioni sui fattori che guidano la previsione. Per pazienti e famiglie, questo può favorire conversazioni più chiare sui pro e i contro dei diversi approcci chirurgici. Per i chirurghi, offre un modo per andare oltre l’intuito e prendere decisioni individualizzate basate sui dati. Pur richiedendo ulteriori test in altri paesi e studi di follow‑up a lungo termine, questo framework mostra come strumenti di machine learning progettati con cura possano sia prevedere i rischi chirurgici sia indicare passi concreti che potrebbero rendere la neurochirurgia più sicura.
Citazione: Li, W., Wang, B., Li, T. et al. A Causal and interpretable machine learning framework for postcranioplasty risk prediction and surgical decision support. npj Digit. Med. 9, 184 (2026). https://doi.org/10.1038/s41746-026-02370-6
Parole chiave: cranioplastica, complicanze postoperatorie, machine learning, supporto decisionale chirurgico, rete in titanio