Clear Sky Science · it
La progettazione della terapia individualizzata assistita da algoritmo migliora la sopravvivenza in un modello murino del carcinoma mammario triplo-negativo
Perché una chemioterapia più intelligente è importante
La chemioterapia salva vite, ma viene ancora somministrata in gran parte con un approccio «taglia unica»: pazienti con tumori simili spesso ricevono la stessa dose di farmaco con lo stesso schema. Ciò può significare effetti collaterali severi per alcuni e benefici insufficienti per altri. Lo studio descritto qui pone una domanda semplice ma potente: e se potessimo usare algoritmi informatici per adattare la chemioterapia a ciascun individuo, in tempo reale, come un termostato regola il riscaldamento di una casa? Utilizzando un avanzato modello murino di un cancro al seno aggressivo, i ricercatori mostrano che un dosaggio su misura di questo tipo può prolungare la sopravvivenza e limitare lo sviluppo della resistenza ai farmaci.
Il problema degli schemi terapeutici standard
Oggi molti pazienti ricevono la dose più alta di chemioterapia che possono tollerare, somministrata a intervalli fissi. Questo cosiddetto protocollo della dose massima tollerata non tiene conto della velocità di crescita di un particolare tumore, di come l’organismo del paziente metabolizza il farmaco o di come quel tumore risponde nel tempo. Di conseguenza, i tumori possono ridursi inizialmente per poi tornare più resistenti al trattamento, mentre i pazienti subiscono forti effetti collaterali. Tentativi precedenti di migliorare la situazione, come la chemioterapia «metronomica» con dosi più piccole e più frequenti, hanno prodotto risultati contrastanti negli studi clinici e non hanno definito chiaramente come scegliere al meglio dosi e tempistiche. Esiste quindi un bisogno evidente di un modo più razionale e individualizzato per programmare la chemioterapia.
Usare gli algoritmi per personalizzare il trattamento
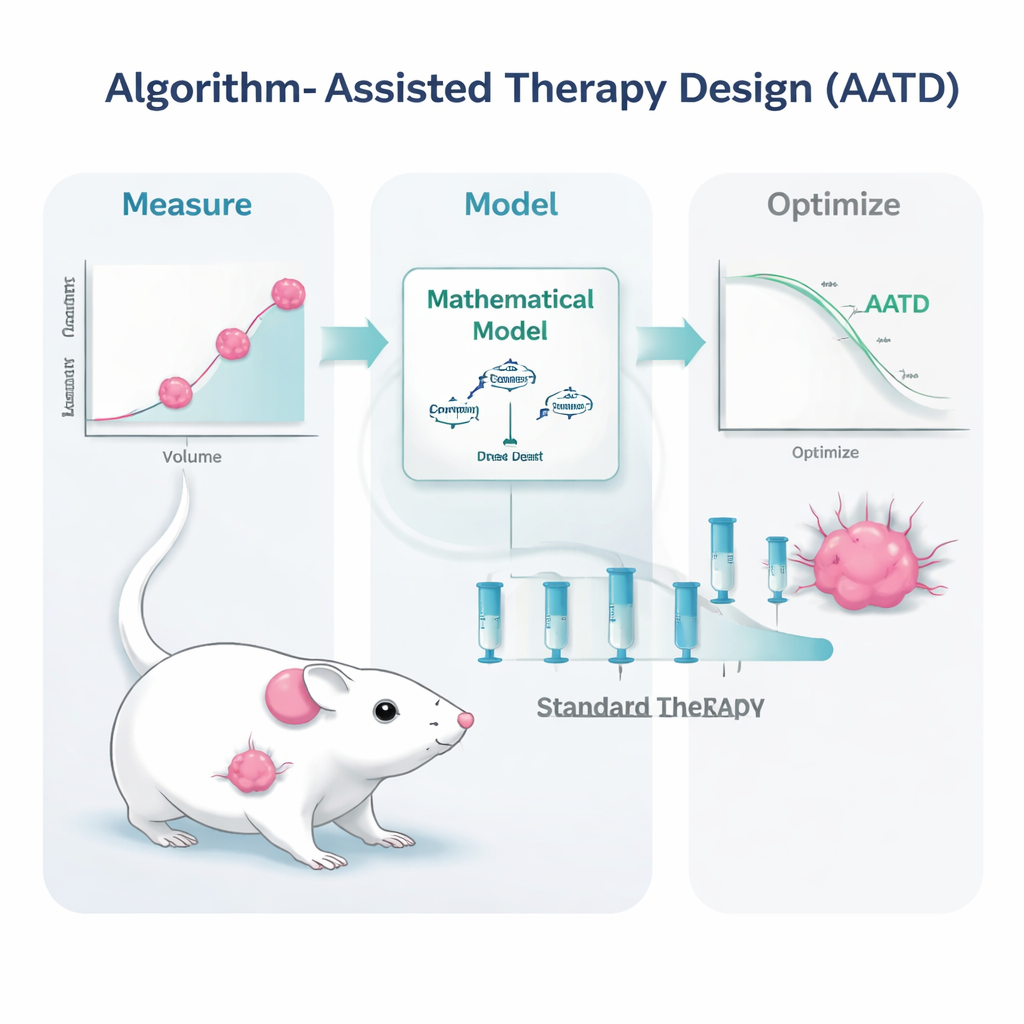
Il gruppo di ricerca ha affrontato questa sfida in topi portatori di tumori mammari triplo-negativi, una forma di cancro al seno che nell’uomo è particolarmente difficile da trattare e che ancora si basa quasi esclusivamente sulla chemioterapia. I topi sono stati trattati con una formulazione ampiamente usata, la doxorubicina liposomiale pegilata. Invece di ripetere trattamenti ad alte dosi solo quando i tumori ricrescevano fino a una certa dimensione, gli scienziati hanno costruito modelli matematici che descrivono come il tumore cresce, regredisce sotto trattamento e come il farmaco si distribuisce nel sangue. Hanno quindi alimentato i modelli con misure semplici e clinicamente realistiche: letture ripetute delle dimensioni del tumore e livelli ematici del farmaco. Da questi input un algoritmo informatico ha generato piani terapeutici personalizzati per ciascun topo.
Due modi per lasciare che il computer aiuti
Lo studio ha testato due versioni della progettazione della terapia assistita da algoritmo. In un approccio, chiamato PDPK, il computer ha usato dati iniziali per ideare un programma di 30 giorni composto da dosi relativamente piccole e ripetute intese a mantenere costante ma basso il livello del farmaco nel sangue—sufficientemente alto da controllare il tumore, ma abbastanza basso da limitare la tossicità. Nel secondo approccio, chiamato controllo predittivo del modello, l’algoritmo aggiornava il piano quotidianamente in base all’ultima misura del tumore, aggiustando le dosi per spingere il tumore verso un declino costante. Entrambi i metodi si basavano sulla stessa idea di fondo: usare un «gemello digitale» realistico del topo portatore del tumore per simulare in anticipo molti possibili schemi di dosaggio e scegliere quelli più probabili a funzionare meglio entro vincoli di sicurezza.
Sopravvivenza più lunga e meno resistenza ai farmaci
Quando il team ha confrontato questi regimi guidati dall’algoritmo con il protocollo standard ad alte dosi e attivato dalla ricrescita tumorale, le differenze sono state nette. Con la terapia convenzionale i tumori spesso si riducevano nettamente all’inizio ma poi ricomparivano, e ripetute dosi elevate favorivano l’emergere di malattia resistente ai farmaci. Al contrario, la maggior parte dei trattamenti progettati dall’algoritmo ha mantenuto i tumori sotto controllo molto più stretto, ha allungato il tempo di recidiva e, in molti casi, ha prevenuto segnali evidenti di resistenza nel periodo dello studio. Su dozzine di topi, sia i gruppi PDPK sia quelli con controllo predittivo del modello hanno vissuto sostanzialmente più a lungo rispetto agli animali sottoposti allo schema standard, con diverse strategie basate sull’algoritmo che hanno mostrato forti e statisticamente significativi guadagni di sopravvivenza.
Cosa potrebbe significare per i pazienti futuri
Sebbene questo lavoro sia stato condotto su topi, i suoi ingredienti chiave—misurare la dimensione del tumore, monitorare i livelli ematici del farmaco e far girare modelli al computer—sono già possibili nei pazienti umani grazie a imaging moderno e strumenti di laboratorio. Lo studio suggerisce che invece di chiedersi «Qual è la dose standard?», in futuro i medici potrebbero domandare «Dati il comportamento del tumore di questo paziente e la sua gestione del farmaco, quale dose e tempistica funzionano meglio in questo momento?». Restano ostacoli pratici, come la necessità di misurazioni più frequenti e la logistica di dosaggi flessibili, ma il messaggio è chiaro: la chemioterapia non deve essere per forza greve e uniforme. Con l’aiuto degli algoritmi può diventare uno strumento più preciso e adattabile che offre ai pazienti una migliore possibilità di controllo a lungo termine dei tumori aggressivi.
Citazione: Gombos, B., Léner, V., Drexler, D.A. et al. Algorithm-assisted individualized therapy design improves survival in a mouse model of triple-negative breast cancer. npj Precis. Onc. 10, 84 (2026). https://doi.org/10.1038/s41698-025-01245-5
Parole chiave: chemioterapia personalizzata, carcinoma mammario triplo-negativo, terapia assistita da algoritmo, modellizzazione matematica del tumore, dosaggio del doxorubicina