Clear Sky Science · it
Stimolazione elettrica faringea per disfagia post-estubazione dopo ictus: uno studio randomizzato sui costi di ospedalizzazione dal punto di vista dell’assicurazione sanitaria
Perché questo conta per pazienti e pagatori
Quando una persona sopravvive a un ictus grave e ha bisogno di un tubo per respirare, spesso al risveglio presenta una grande difficoltà a deglutire. Questo problema, chiamato disfagia, può portare a ingresso di cibo o saliva nei polmoni, polmonite, degenze prolungate in terapia intensiva e spese ospedaliere molto elevate. Questo studio pone una domanda semplice ma importante: una breve stimolazione mirata della gola può sia aiutare i pazienti sia ridurre la probabilità di degenze ospedaliere estremamente costose dal punto di vista dell’assicuratore sanitario?
Un nuovo modo per aiutare la ripresa della faringe
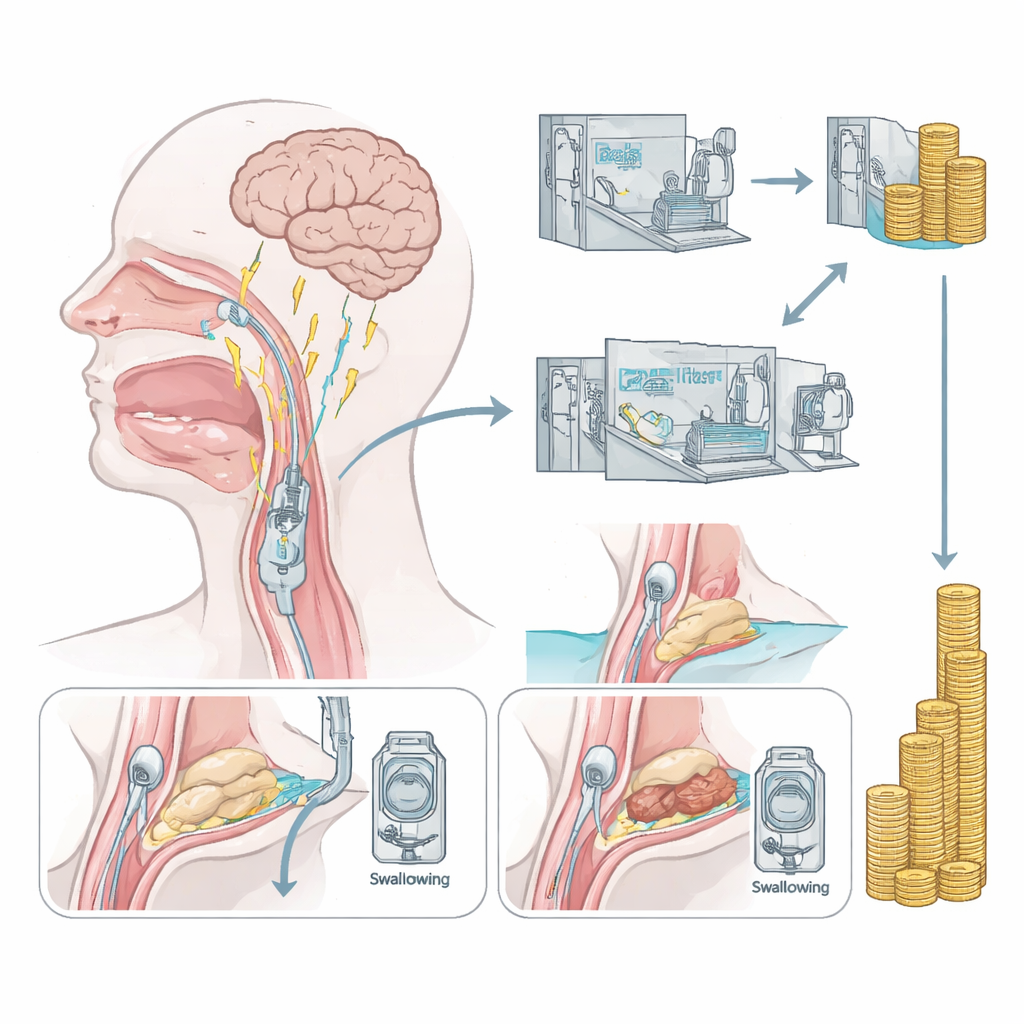
Oggi la maggior parte dei trattamenti per la disfagia post-ictus si concentra sull’adattamento: modificare la consistenza degli alimenti, cure orali attente o nutrizione tramite sondino. Raramente questi approcci ripristinano la funzione della deglutizione. La stimolazione elettrica faringea (PES) segue una strada diversa. Un catetere sottile viene inserito delicatamente attraverso il naso in modo che piccoli impulsi elettrici possano essere erogati alla mucosa della gola per dieci minuti al giorno per tre giorni. Ricerche precedenti hanno mostrato che questa stimolazione può rimodellare l’attività nelle aree cerebrali che controllano la deglutizione e può aiutare pazienti gravemente compromessi a rimuovere i tubi tracheostomici. Rimaneva però da chiarire se questo approccio potesse influenzare anche i costi complessivi dell’assistenza ospedaliera.
Come è stato condotto lo studio
Gli autori hanno effettuato un’analisi secondaria di un precedente trial randomizzato in un centro ictus universitario in Germania. Sessanta adulti che avevano subito un ictus acuto, necessitavano di ventilazione meccanica e presentavano una grave disfagia subito dopo la prima rimozione del tubo respiratorio sono stati arruolati. Tutti i pazienti hanno ricevuto la stessa assistenza intensiva per ictus e disfagia. Metà sono stati assegnati casualmente a ricevere PES e metà hanno eseguito una procedura simulata in cui il catetere veniva posizionato ma non veniva erogata alcuna stimolazione. Né il personale al letto del paziente né i valutatori degli esiti sapevano a quale gruppo apparteneva ciascuno. Per ogni paziente, i ricercatori hanno poi calcolato quanto l’ospedale poteva fatturare agli assicuratori sanitari statutari tedeschi, usando le regole Diagnosis Related Groups (DRG) del 2025 — un sistema di pagamento standardizzato che raggruppa diagnosi, procedure, ore di ventilazione e altri fattori in rimborsi a tariffa fissa.
Quel che hanno mostrato le fatture
In media, i pazienti del gruppo simulato hanno generato pagamenti ospedalieri più alti rispetto a quelli che hanno ricevuto PES. L’importo medio fatturato nel gruppo di controllo era di circa €22.400, rispetto a circa €18.100 nel gruppo PES, e anche il valore mediano era più elevato nel gruppo di controllo. Tuttavia, dal punto di vista statistico questa differenza non ha raggiunto del tutto la soglia accettata per definirla un effetto chiaro, cosa che gli autori attribuiscono in parte alla dimensione campionaria modesta e al fatto che il trial originale era stato progettato per studiare la reintubazione, non i costi. Lo schema delle fatture, più che la sola media, si è rivelato particolarmente rivelatore.
La storia dietro i rari casi molto costosi
Analizzando più da vicino la distribuzione dei costi, tre pazienti del gruppo simulato sono emersi come outlier estremi, ciascuno con fatture superiori a circa €50.600, e uno che superava €57.800. Nessuno dei pazienti che ha ricevuto PES ha raggiunto tali livelli; il rimborso massimo in quel gruppo era di circa €35.300. I tre pazienti di controllo molto costosi hanno avuto durate particolarmente lunghe di ventilazione meccanica (in media più di 700 ore complessive), degenze ospedaliere molto più prolungate e tutti hanno sviluppato polmonite, pur non essendo più gravati da altre comorbilità rispetto ai coetanei. Questo suggerisce che le complicanze legate al supporto respiratorio e alle infezioni polmonari, piuttosto che la malattia di base da sola, hanno guidato i costi fuori controllo — e che la PES, migliorando la sensibilità faringea e la gestione delle secrezioni, potrebbe aver contribuito a prevenire tali spirali nel suo gruppo.
Che cosa potrebbe significare per i sistemi sanitari
Dal punto di vista di un assicuratore, una manciata di casi molto complessi può dominare la spesa totale per l’assistenza agli ictus. In questo studio, la PES non ha mostrato una riduzione statisticamente provata dei costi ospedalieri medi, e il costo dell’apparecchiatura per la stimolazione non è stato incluso nei calcoli. Tuttavia, l’assenza di casi estremamente costosi nel gruppo PES è notevole e si accorda con evidenze precedenti che questa tecnica può ridurre la necessità di reintubazione e accorciare il tempo in terapia intensiva. Gli autori avvertono che i risultati sono esplorativi e limitati al sistema di pagamento tedesco, ma sostengono che sono giustificati trial economici più ampi e dedicati. Se studi futuri confermassero che la PES riduce in modo affidabile il rischio di tali complicanze costose, gli assicuratori sanitari potrebbero trovare conveniente coprire il trattamento, oltre ai potenziali benefici per la sicurezza e il recupero dei pazienti.
Citazione: Labeit, B., Jung, A., von Itter, J. et al. Pharyngeal electrical stimulation for postextubation dysphagia after stroke: a randomized trial on hospitalization costs from a health insurance perspective. Sci Rep 16, 8556 (2026). https://doi.org/10.1038/s41598-026-43591-9
Parole chiave: ictus, problemi di deglutizione, stimolazione elettrica faringea, terapia intensiva, costi sanitari