Clear Sky Science · it
Analisi preliminare degli esiti a lungo termine della prognosi dopo ricostruzione modificata di bypass extracranico-intracranico per la malattia di moyamoya ischemica nell’adulto
Perché questo studio sulla chirurgia cerebrale è importante
La malattia di moyamoya è una condizione rara in cui i vasi sanguigni vitali alla base del cervello si restringono progressivamente, esponendo le persone a un elevato rischio di ictus e a problemi di pensiero e memoria. I medici possono cercare di deviare il flusso sanguigno con un intervento chirurgico, ma esistono più tecniche e non è chiaro quale protegga meglio il cervello sul lungo periodo. Questo studio ha seguito per cinque anni adulti con la forma ischemica (ridotto apporto di sangue) della malattia di moyamoya per verificare se un’operazione di bypass “combinata” più complessa potesse mantenerli in condizioni di salute migliori rispetto a una procedura indiretta più semplice.
La malattia dietro la “nuvoletta di fumo”
Nella malattia di moyamoya, le arterie principali che portano sangue al cervello si restringono o si ostruiscono lentamente. Per compensare, il cervello sviluppa una fitta rete di piccoli vasi di riserva che, in un’angiografia, appaiono come una nuvoletta di fumo — da qui il termine giapponese “moyamoya”. Questi bypass fragili spesso non sono sufficienti, perciò i pazienti possono subire ripetuti episodi ischemici transitori, ictus completi o sanguinamenti cerebrali. I farmaci da soli di solito non riescono a ripristinare il flusso quando le immagini mostrano problemi circolatori evidenti. I chirurghi tentano quindi di creare nuove vie per il sangue, sia collegando direttamente un’arteria della cute alla superficie cerebrale sia appoggiando tessuti ricchi di vasi sul cervello in attesa che si formino nuove connessioni vascolari.
Due diversi percorsi di scorta per irrorare il cervello
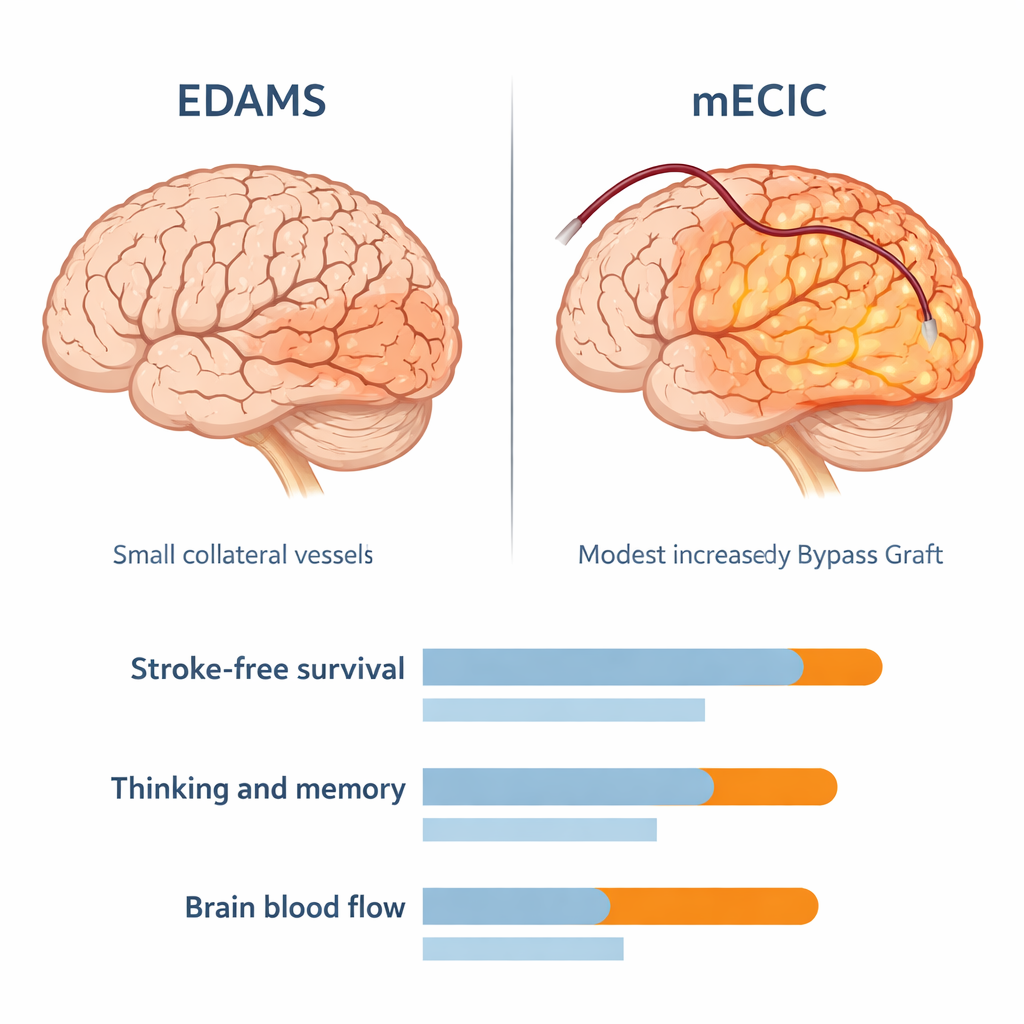
Questo studio ha confrontato due strategie chirurgiche in 50 adulti il cui problema principale era il ridotto apporto di sangue al cervello, non l’emorragia. Un gruppo ha ricevuto un bypass extracranico–intracranico modificato “combinato” (mECIC), in cui un’arteria sana del cuoio capelluto viene cucita direttamente a un’arteria superficiale del cervello e, contemporaneamente, tessuti vengono posti sulla superficie cerebrale per favorire la crescita di nuove arterie collaterali. L’altro gruppo ha subito una tecnica indiretta chiamata EDAMS, che si basa principalmente sulla formazione graduale di nuovi vasi collaterali senza una connessione diretta arteria-arteria. Tutti i pazienti mostravano chiari segni di ridotta perfusione cerebrale nelle TC prima dell’intervento e sono stati seguiti per 60 mesi con esami clinici, test cognitivi e immagini di controllo.
La vita dopo l’intervento: ictus, autonomia e funzioni cognitive
Durante i cinque anni di follow-up, entrambe le procedure hanno dato benefici, ma il bypass combinato ha ottenuto risultati migliori. Quasi 9 pazienti su 10 nel gruppo mECIC vivevano in modo indipendente o con lieve disabilità, rispetto a circa 6 su 10 nel gruppo EDAMS. Irecidivi di ictus e gli attacchi ischemici transitori sono stati meno frequenti dopo mECIC, e le curve di sopravvivenza statistiche hanno mostrato che i pazienti sottoposti al bypass combinato sono rimasti più a lungo liberi da ictus. Le funzioni cognitive e la memoria, valutate con un test di screening standard, sono migliorate in entrambi i gruppi, ma i pazienti trattati con il bypass combinato hanno guadagnato in media circa tre punti in più rispetto a quelli sottoposti alla procedura indiretta — un’evidenza che il ripristino di un flusso sanguigno più robusto può aiutare il cervello a recuperare, non solo a sopravvivere.
Come è cambiato il flusso sanguigno nel cervello
Le TC di perfusione eseguite cinque anni dopo l’intervento hanno rivelato perché gli esiti differivano. Entrambi i gruppi hanno mostrato una circolazione migliore rispetto al periodo preoperatorio, ma il gruppo mECIC ha avuto un miglioramento chiaramente più marcato. In media, il flusso sanguigno nel tessuto cerebrale interessato era più alto e i tempi di transito del sangue verso e attraverso quel tessuto erano più brevi nei pazienti con bypass combinato. In altre parole, i loro cervelli ricevevano più sangue, in modo più efficiente. È importante sottolineare che il tasso di complicanze — come nuovi ictus, emorragie o crisi epilettiche nel periodo immediatamente postoperatorio — è stato simile tra i due gruppi, suggerendo che, con un attento controllo della pressione e una tecnica chirurgica appropriata, l’operazione più complessa non ha comportato un aumento di rischio in questa coorte.
Cosa potrebbe significare per i pazienti
Per gli adulti con malattia di moyamoya ischemica, queste evidenze preliminari suggeriscono che un bypass combinato diretto–indiretto può offrire una via di scorta più solida e duratura rispetto a una metodica puramente indiretta. I pazienti sottoposti alla procedura mECIC avevano maggiori probabilità di evitare ulteriori ictus, mantenere l’autonomia funzionale e recuperare parte delle capacità cognitive nel corso di cinque anni. Lo studio è relativamente piccolo e proviene da un singolo centro specializzato, perciò sono necessari trial più ampi. Tuttavia, per i pazienti con idoneità anatomica, i risultati supportano la considerazione del bypass combinato come un’opzione promettente per proteggere meglio il cervello sul lungo periodo.
Citazione: Zhang, W., Liu, J., Li, C. et al. Preliminary analysis of long-term prognosis outcomes of modified extracranial-intracranial bypass reconstruction for adult ischemic moyamoya disease. Sci Rep 16, 7405 (2026). https://doi.org/10.1038/s41598-026-39116-z
Parole chiave: malattia di moyamoya, chirurgia di bypass cerebrale, ictus ischemico, flusso sanguigno cerebrale, recupero cognitivo