Clear Sky Science · it
Cetoacidosi all’esordio del diabete di tipo 1 in età pediatrica compromette la funzione residua delle cellule beta durante il primo anno dalla diagnosi
Perché è importante per le famiglie
Per molte famiglie, la diagnosi di diabete di tipo 1 in un bambino appare improvvisa e travolgente. Alcuni bambini arrivano in ospedale già gravemente malati a causa di una complicanza chiamata cetoacidosi diabetica, o DKA. Questo studio pone una domanda semplice ma cruciale: essere così malati alla diagnosi provoca danni più duraturi alle cellule che producono insulina nel pancreas durante il primo anno dopo la diagnosi? La risposta aiuta i genitori, i medici e i sistemi sanitari a capire perché individuare il diabete prima può cambiare la salute a lungo termine del bambino.
Due modi in cui i bambini si presentano inizialmente
I ricercatori in Polonia hanno seguito 101 bambini di età compresa tra 7 e 18 anni recentemente diagnosticati con diabete di tipo 1. Circa la metà di loro è arrivata con DKA, il che significa che il loro organismo aveva esaurito l’insulina in misura tale da provocare un accumulo di acidi nel sangue. L’altra metà presentava alti livelli di glicemia ma non questa pericolosa complicanza. Il team ha confrontato questi due gruppi durante il primo anno dopo la diagnosi, valutando quanta insulina i bambini richiedevano ogni giorno, quanto bene veniva controllata la glicemia e quanto della loro insulina naturale producevano ancora.
Monitorare l’insulina prodotta dall’organismo
Invece di misurare direttamente l’insulina, gli scienziati si sono concentrati su una molecola associata chiamata peptide C, rilasciata ogni volta che l’organismo produce insulina. Livelli più elevati di peptide C indicano che il pancreas sta ancora funzionando in parte. I bambini hanno bevuto uno shake nutrizionale standardizzato in tre momenti—entro due settimane dalla diagnosi, poi a sei e dodici mesi—mentre venivano prelevati campioni di sangue per vedere quanta risposta di peptide C produceva il loro organismo. Questo test, chiamato mixed-meal tolerance test, è considerato un metodo di riferimento per valutare quanto residuo funzionale rimanga nelle cellule produttrici di insulina.
Cosa è successo nel corso del primo anno
All’inizio, i bambini che erano arrivati con DKA avevano già valori di insulina e peptide C più bassi rispetto a quelli senza DKA, nonostante il loro indicatore di glicemia a lungo termine (HbA1c) fosse simile. Tutti i bambini hanno migliorato il controllo glicemico dopo l’inizio della terapia, ma sono rimaste differenze importanti. Coloro che avevano avuto DKA hanno richiesto più insulina iniettata a quasi ogni visita per raggiungere livelli di HbA1c simili, suggerendo che il loro pancreas contribuiva meno. A sei mesi, il divario nei livelli di peptide C divenne evidente: i bambini con DKA avevano risposte di peptide C sostanzialmente inferiori rispetto a quelli senza, e questo svantaggio è persistito a dodici mesi. In altre parole, le cellule produttrici di insulina nel gruppo con DKA apparivano più danneggiate e continuavano a decrescere più rapidamente.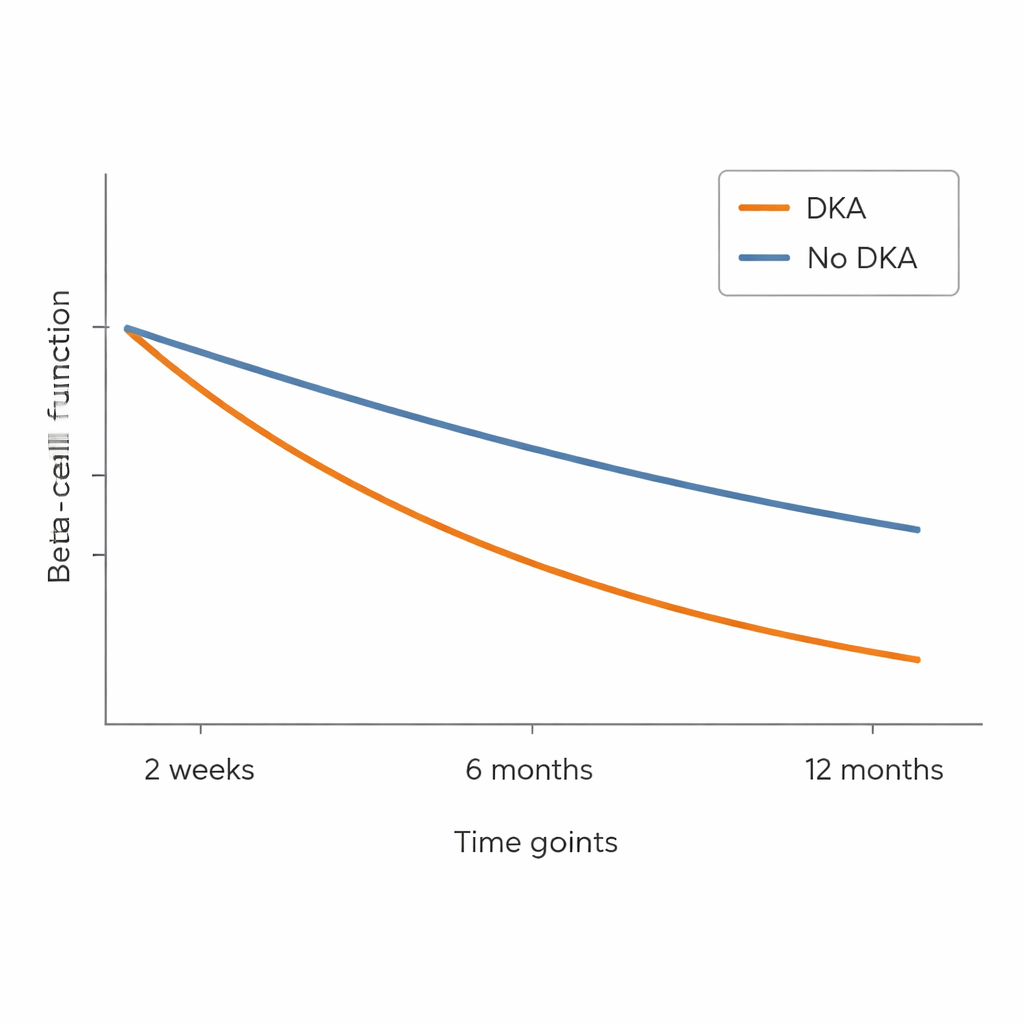
La «fase luna di miele» e cosa mostra davvero
Molti bambini con diabete di tipo 1 attraversano una «fase di luna di miele», quando temporaneamente diminuiscono i fabbisogni di insulina perché le cellule beta residue producono ancora un po’ di insulina. Il team ha esaminato questa fase usando due definizioni: una soglia semplice basata sulla quantità di insulina iniettata per chilogrammo di peso corporeo, e un punteggio più raffinato che combina dose di insulina e HbA1c. Con la misura più semplice, i bambini con DKA sembravano meno propensi a sperimentare questa remissione parziale. Ma quando è stato usato il punteggio combinato più sfumato, la differenza tra i gruppi è in gran parte scomparsa. Nonostante ciò, la misura biologica diretta—il peptide C—ha fornito un quadro più chiaro: i bambini che avevano avuto DKA alla diagnosi hanno mostrato una perdita più pronunciata della produzione endogena di insulina nel corso dell’anno.
Cosa significa per il riconoscimento precoce
Per i non specialisti, il messaggio dello studio è diretto: quando il diabete di tipo 1 viene riconosciuto prima che un bambino diventi gravemente malato per cetoacidosi, si può preservare una maggiore capacità del pancreas di produrre insulina. I bambini che arrivano già in DKA tendono ad avere cellule beta più danneggiate, necessitano di dosi più elevate di insulina per ottenere lo stesso controllo glicemico e mostrano un declino più rapido della produzione endogena di insulina nel primo anno. Questo rafforza l’importanza della consapevolezza pubblica dei segnali di allarme precoci—come sete intensa, minzione frequente, perdita di peso e affaticamento—and di una rapida valutazione medica. Individuare il diabete di tipo 1 prima che evolva in DKA può aiutare a proteggere le cellule beta residue, facilitando la gestione quotidiana e potenzialmente riducendo le complicanze future.
Citazione: Niechciał, E., Wais, P. & Kędzia, A. Ketoacidosis at childhood type 1 diabetes onset negatively affects residual beta-cell functions during the first year after diagnosis. Sci Rep 16, 6957 (2026). https://doi.org/10.1038/s41598-026-38533-4
Parole chiave: diabete di tipo 1 nei bambini, cetoacidosi diabetica, funzione delle cellule beta, livelli di peptide C, diagnosi precoce del diabete