Clear Sky Science · it
Cannula nasale a flusso alto versus ventilazione non invasiva in pazienti con insufficienza respiratoria ipossiemica: uno studio di coorte prospettico
Aiuto per respirare senza il tubo
Quando una grave malattia polmonare rende difficile ottenere abbastanza ossigeno, molti pazienti finiscono in terapia intensiva. I medici devono allora prendere una decisione cruciale: come sostenere la respirazione senza inserire immediatamente un tubo nella trachea. Questo studio condotto in un grande ospedale cinese esamina da vicino due opzioni diffuse — ossigeno ad alto flusso erogato tramite morbide cannule nasali e una macchina con maschera facciale a tenuta — e verifica se una delle due tenga i pazienti lontano dal tubo endotracheale o migliori la sopravvivenza rispetto all’altra.
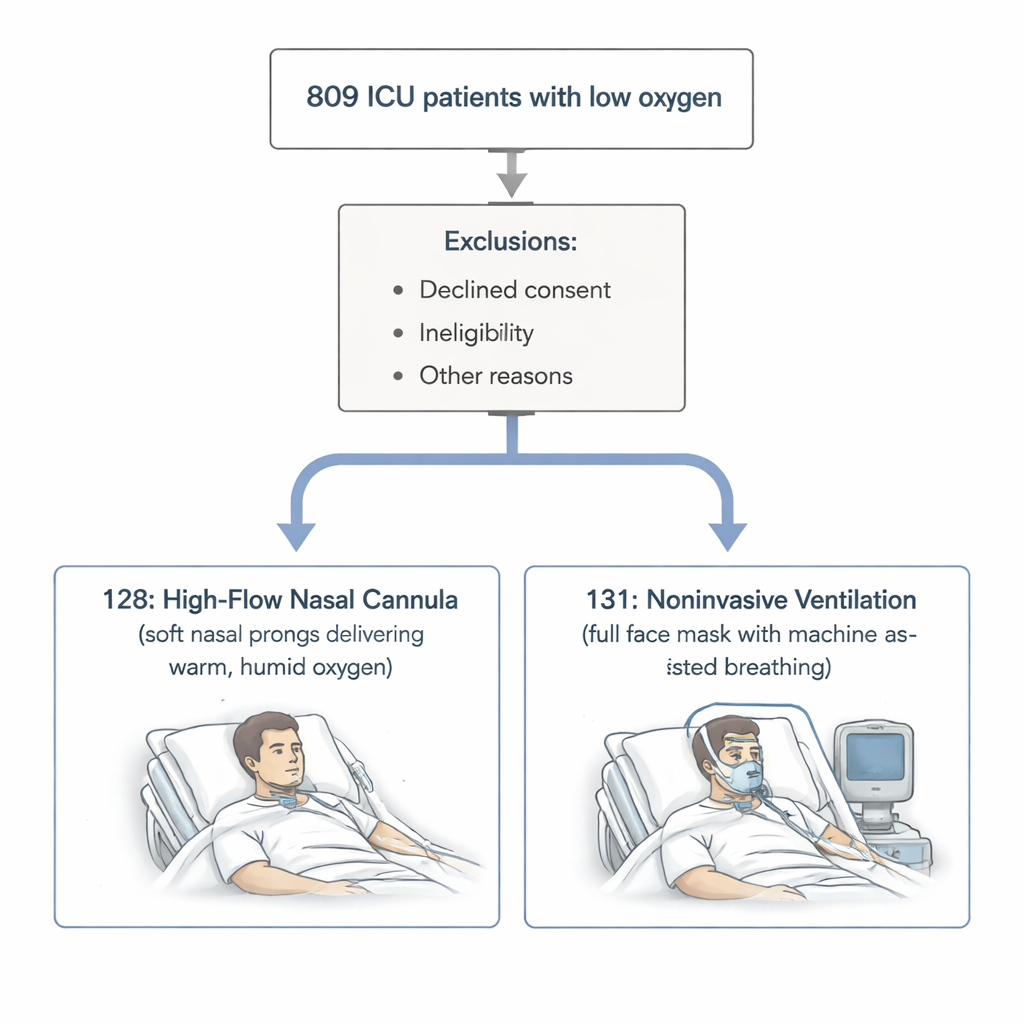
Due modi diversi di somministrare ossigeno
I ricercatori si sono concentrati su adulti con livelli di ossigeno nel sangue pericolosamente bassi ma senza accumulo di anidride carbonica — persone i cui polmoni faticavano a captare ossigeno ma erano ancora in grado di eliminare il gas di scarto. Tutti sono stati trattati in una terapia intensiva specialistica. Un gruppo ha ricevuto cannula nasale ad alto flusso (HFNC), in cui ossigeno caldo e umidificato viene erogato a elevata velocità attraverso ampie e morbide puntali nasali. L’altro gruppo ha ricevuto ventilazione non invasiva (NIV), in cui una macchina assiste ogni respiro tramite una maschera facciale sigillata. Questi due metodi condividono gli stessi obiettivi: migliorare i livelli di ossigeno, alleggerire il lavoro respiratorio ed evitare la necessità di un tubo per la ventilazione invasiva nella trachea.
Chi è stato studiato e cosa è stato misurato
Su 809 persone ricoverate per insufficienza respiratoria ipossiemica tra il 2021 e il 2023, 259 hanno soddisfatto criteri rigidi e hanno accettato di partecipare allo studio. Sono state suddivise in 128 pazienti avviati all’HFNC e 131 avviati alla NIV, in base al giudizio del medico curante. Il principale criterio di valutazione era quanti avessero bisogno di intubazione — cioè essere collegati a un ventilatore invasivo — entro 28 giorni. Il team ha inoltre monitorato i decessi, le decisioni di interrompere i trattamenti attivi e la durata della degenza in terapia intensiva e dell’ospedalizzazione complessiva.
Differenze apparenti che svaniscono a un esame più attento
A prima vista l’HFNC sembrava migliore. Prima di qualsiasi correzione statistica, meno pazienti in HFNC avevano richiesto l’intubazione e meno erano deceduti o avevano scelto di interrompere i trattamenti attivi rispetto ai pazienti in NIV. Ma è emerso un elemento importante: le persone avviate alla NIV tendevano a essere più gravi all’inizio, con frequenza respiratoria e cardiaca più elevate. Per pareggiare i gruppi, i ricercatori hanno utilizzato un metodo chiamato propensity score matching, abbinando pazienti dei due gruppi simili per età, comorbilità, segni vitali e risultati dei gas ematici. Una volta effettuato questo matching, i vantaggi iniziali dell’HFNC sono scomparsi. Le due strategie non hanno mostrato differenze significative nelle probabilità di intubazione, morte, combinazione intubazione-o-morte, né nella durata della permanenza in terapia intensiva o in ospedale.
Cosa succede quando la prima scelta fallisce
Lo studio ha anche esaminato cosa accade quando l’HFNC non è sufficiente e il trattamento deve essere «intensificato». Alcuni di questi pazienti sono stati passati alla NIV; altri sono andati direttamente all’intubazione. Il passaggio dall’HFNC alla NIV ha migliorato i parametri di ossigenazione, mostrando che la macchina con maschera può fornire un supporto più robusto. Tuttavia, questo gruppo ha trascorso in media circa quattro giorni in più in terapia intensiva rispetto ai pazienti avviati direttamente alla NIV, aumentando i costi e prolungando la degenza intensiva. Nonostante la permanenza più lunga, non vi è stata differenza nei tassi di mortalità né nei giorni complessivi di ospedalizzazione tra chi è passato dall’HFNC alla NIV e chi è stato trattato solo con NIV. Analogamente, tra i fallimenti dell’HFNC, la scelta tra NIV o intubazione immediata — e il timing esatto di quell’intensificazione — non ha modificato la sopravvivenza né la durata della degenza.
Cosa significa per pazienti e famiglie
Per le persone con insufficienza respiratoria ipossiemica ma normali livelli di anidride carbonica, questo lavoro suggerisce che sia le cannule nasali ad alto flusso sia la ventilazione non invasiva con maschera sono opzioni iniziali ragionevoli, con probabilità simili di evitare un tubo per la respirazione e di sopravvivere al ricovero. La NIV può essere una scelta iniziale preferibile in chi è più gravemente malato o estremamente dispnoico, perché può ridurre il tempo in terapia intensiva, anche se non modifica la sopravvivenza. Tuttavia, una volta che la terapia nasale ad alto flusso fallisce in modo evidente, passare alla NIV o procedere direttamente all’intubazione sembra avere scarso impatto sull’esito finale; ciò che conta di più è riconoscere precocemente il fallimento e intervenire con decisione. Poiché lo studio non era randomizzato e i medici hanno scelto i trattamenti in base al giudizio clinico, gli autori avvertono che possono rimanere bias nascosti e sollecitano grandi trial controllati e ben condotti prima di stabilire regole terapeutiche definitive.
Citazione: Qianru, Z., Heyue, J., Longfang, P. et al. High-flow nasal cannula versus noninvasive ventilation in patients with hypoxemic respiratory failure: a prospective cohort study. Sci Rep 16, 6900 (2026). https://doi.org/10.1038/s41598-026-38516-5
Parole chiave: cannula nasale ad alto flusso, ventilazione non invasiva, insufficienza respiratoria acuta, intubazione, cure in terapia intensiva