Clear Sky Science · it
Analisi bioinformatiche integrative dei geni correlati alla disfunzione mitocondriale nell’azoospermia non ostruttiva umana
Perché questa ricerca è importante per uomini e famiglie
Molte coppie che faticano a concepire scoprono alla fine che il problema sta nell’assenza completa di spermatozoi nello sperma dell’uomo, una condizione chiamata azoospermia non ostruttiva. Per questi uomini le opzioni sono limitate e spesso comportano interventi chirurgici testicolari dolorosi con risultati incerti. Questo studio pone una domanda fondamentale: potrebbero le piccole strutture all’interno delle cellule, i mitocondri — spesso definiti le centrali energetiche della cellula — contenere la chiave per comprendere, diagnosticare e infine trattare questa forma grave di infertilità maschile?
La forma più grave di infertilità maschile
L’azoospermia non ostruttiva (NOA) è la diagnosi più severa nell’infertilità maschile. A differenza dei casi ostruttivi, in cui gli spermatozoi sono prodotti ma non possono uscire, gli uomini con NOA spesso non producono spermatozoi funzionanti. Il trattamento attuale si basa generalmente sulla microchirurgia testicolare per cercare rare sacche di spermatozoi, ma meno della metà dei pazienti ne beneficia. Anche quando si trovano spermatozoi, i difetti sottostanti possono causare insuccessi terapeutici o sollevare preoccupazioni circa la trasmissione di problemi ai figli. Nonostante il suo impatto, in circa metà dei casi di NOA i medici non conoscono ancora la causa reale. Gli autori di questo lavoro hanno cercato di andare oltre ormoni e cromosomi ed esaminare invece come il sistema energetico cellulare potrebbe essere compromesso nei testicoli di questi uomini.
Cercare modelli in migliaia di geni
I moderni microarray e tecnologie di espressione genica possono misurare l’attività di migliaia di geni contemporaneamente. I ricercatori hanno raccolto tre dataset esistenti di tessuto testicolare di uomini con NOA e di uomini con produzione spermatica normale. Utilizzando la bioinformatica — analisi computazionali avanzate di dati biologici — hanno confrontato quali geni fossero sovra- o sottoespressi nella NOA. Si sono poi concentrati specificamente sui geni connessi ai mitocondri. Incrociando i loro risultati con una lista curata di geni mitocondriali, hanno individuato 35 geni il cui comportamento suggerisce un’alterazione della funzione mitocondriale nella NOA. Analisi di rete, che mappano le interazioni proteiche, hanno mostrato che un piccolo gruppo di questi geni occupa posizioni centrali, agendo da “hub” che coordinano processi chiave di energia e sopravvivenza nelle cellule responsabili della formazione degli spermatozoi.
Sei geni chiave e un potenziale test senza ricorso al sangue
Tra i 35 geni correlati alla disfunzione mitocondriale, sei sono emersi ripetutamente come hub: COX7A1, COX7A2, COX7B2, MRPS15, AURKAIP1 e PDHA2. Questi geni aiutano i mitocondri a produrre energia, a controllare la divisione cellulare e a gestire lo stress. Nei campioni testicolari di pazienti aggiuntivi, il gruppo ha confermato che uno di questi geni, COX7A1, era aumentato nella NOA, mentre gli altri risultavano ridotti. Utilizzando quattro dei candidati più forti — COX7A1, COX7A2, MRPS15 e AURKAIP1 — hanno costruito un modello statistico in grado di distinguere con alta accuratezza i tessuti NOA da quelli normali nei dataset esistenti. Sebbene questo lavoro abbia impiegato tessuto testicolare, l’obiettivo a lungo termine è adattare tali pannelli genici a campioni più accessibili, come cellule o vescicole derivate dallo sperma, che un giorno potrebbero aiutare i medici a selezionare i pazienti prima di ricorrere alla biopsia.
Cellule immunitarie e interruttori regolatori dietro le quinte
Oltre ai soli geni, lo studio ha esplorato come questi geni mitocondriali potrebbero essere regolati e come il sistema immunitario potrebbe essere coinvolto. Gli autori hanno previsto piccoli regolatori molecolari (microRNA) e fattori di trascrizione che potrebbero agire come interruttori on–off per i sei geni hub, delineando una rete di controllo complessa che potrà essere testata in futuri esperimenti di laboratorio. Hanno inoltre analizzato la composizione delle cellule immunitarie presenti nel tessuto testicolare. Gli uomini con NOA hanno mostrato livelli più elevati di alcune cellule T e di mastociti in stato di riposo, e meno cellule B naive e neutrofili, indicando lievi squilibri immunitari nell’ambiente testicolare. Complessivamente, questi risultati suggeriscono che il fallimento della produzione energetica, la regolazione cellulare alterata e l’immunità locale modificata possano convergere per interrompere la formazione degli spermatozoi.
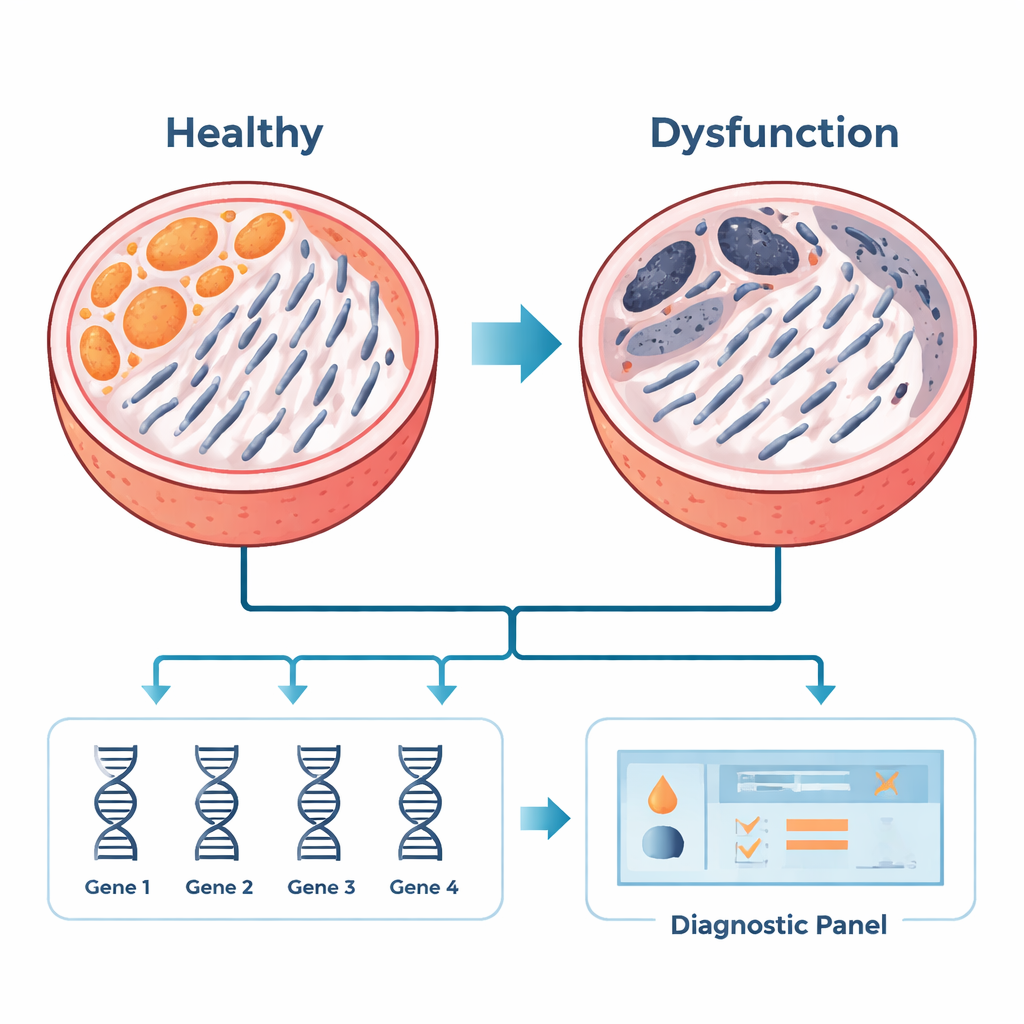
Cosa significa per i pazienti e per le cure future
Per un non specialista, il messaggio centrale è che questa ricerca mette in luce i mitocondri — le centrali energetiche cellulari — come attori importanti in una forma devastante di infertilità maschile. Identificando un piccolo insieme di geni legati alla salute mitocondriale, lo studio offre piste promettenti per nuovi strumenti diagnostici che, in futuro, potrebbero ridurre la necessità di biopsie invasive e migliorare il counselling e il trattamento dei pazienti. Pur basandosi principalmente su analisi computazionali e su un gruppo di pazienti limitato, il lavoro pone basi essenziali. Saranno necessari studi clinici più ampi e esperimenti di laboratorio per confermare il ruolo causale di questi geni nella mancata produzione di spermatozoi e per trasformare questi indizi molecolari in test o terapie reali per gli uomini con azoospermia non ostruttiva.
Citazione: Liu, Q., Wu, H., You, J. et al. Integrative bioinformatics analyses of mitochondrial dysfunction-related genes in human non-obstructive azoospermia. Sci Rep 16, 7295 (2026). https://doi.org/10.1038/s41598-026-38077-7
Parole chiave: infertilità maschile, azoospermia, mitocondri, biomarcatori, spermatogenesi