Clear Sky Science · it
Valore prognostico di nove biomarcatori infiammatori per la mortalità a 30 giorni in pazienti anziani critici con frattura osteoporotica dell’anca
Perché una frattura dell’anca può diventare pericolosa per la vita
Per molte famiglie, la frattura dell’anca di un nonno segna l’inizio di un percorso spaventoso fatto di interventi chirurgici, complicanze e talvolta il reparto di terapia intensiva (ICU). I medici sanno che alcuni pazienti anziani si riprendono, mentre altri, pur avendo lesioni simili, non sopravvivono al primo mese. Questo studio pone una domanda apparentemente semplice: un comune esame del sangue eseguito il primo giorno in ICU può segnalare quali pazienti con frattura dell’anca sono più a rischio, così che i team di cura possano intervenire prima e in modo più aggressivo?
Uno sguardo più attento alle anche fragili in età avanzata
Le fratture dell’anca dovute all’osteoporosi sono tra le lesioni più gravi affrontate dagli anziani. Una caduta lieve può frantumare un osso indebolito, portando alla perdita di indipendenza e a un aumento netto del rischio di morte. Con l’invecchiamento delle popolazioni a livello mondiale, si prevede che entro il 2050 le fratture dell’anca supereranno i sei milioni di casi all’anno, per lo più in persone oltre i 65 anni. I pazienti abbastanza malati da richiedere cure in ICU spesso arrivano con infiammazione severa, infezioni come la sepsi o insufficienza d’organo. In questo gruppo vulnerabile anche piccole complicanze possono diventare fatali, perciò i medici necessitano con urgenza di metodi rapidi e affidabili per distinguere i pazienti a basso rischio da quelli ad alto rischio appena arrivano.
Trasformare gli emocromi di routine in segnali d’allarme
I ricercatori hanno analizzato i dati del grande database ospedaliero MIMIC-IV, concentrandosi su 205 pazienti di età pari o superiore a 65 anni che avevano sia una frattura osteoporotica dell’anca sia un soggiorno in ICU superiore alle 24 ore. Per ciascuna persona hanno estratto gli emocromi di routine—i livelli di neutrofili, linfociti, monociti e piastrine—rilevati intorno al momento dell’ammissione in ICU. Da questi quattro componenti hanno costruito nove rapporti o prodotti semplici, come il rapporto piastrine/linfociti (PLR) e il rapporto neutrofili/linfociti (NLR), che si ritiene riflettano l’intensità dell’infiammazione e la capacità di risposta del sistema immunitario. Hanno poi monitorato chi è deceduto per qualsiasi causa nei 30 giorni successivi all’ingresso in ICU.
Piastrine e cellule immunitarie come indicatore di rischio
Sette dei nove marcatori infiammatori sono stati in grado di distinguere in qualche misura i sopravvissuti dai non sopravvissuti, ma uno si è distinto: il rapporto piastrine/linfociti. I pazienti con valori di PLR più alti all’ammissione avevano una probabilità maggiore di morire entro 30 giorni, anche dopo aver aggiustato per età, sesso, altre malattie e i punteggi di gravità ICU consolidati. I test statistici hanno mostrato che il PLR prevedeva la mortalità a breve termine con maggiore accuratezza rispetto ad altri marcatori compositi e meglio dei conteggi grezzi di piastrine o linfociti da soli. Quando i ricercatori hanno suddiviso i pazienti in quattro gruppi in base al livello di PLR, i tassi di mortalità sono aumentati bruscamente da circa il 2% nel gruppo con valori più bassi a oltre un terzo nel gruppo con i valori più alti. Un’analisi più dettagliata ha mostrato che il rischio di morte cominciava ad aumentare in modo percettibile una volta che il PLR superava circa 189, e cresceva nettamente oltre circa 302.
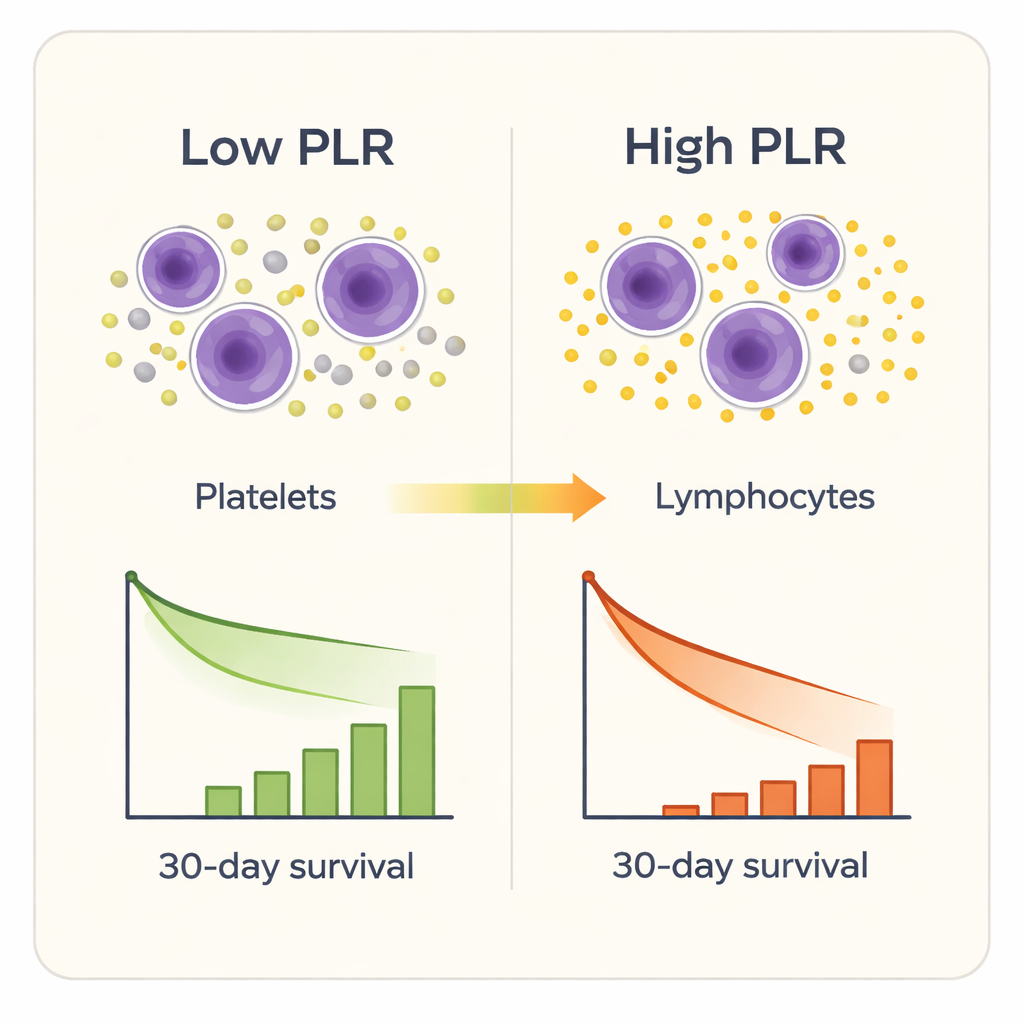
Cosa potrebbe significare al letto del paziente
Poiché il PLR deriva direttamente da un emocromo completo standard, è economico, rapido e già disponibile nella maggior parte degli ospedali. In pratica, un team di ICU potrebbe calcolare il PLR non appena un paziente anziano con frattura dell’anca arriva. Chi presenta valori molto elevati potrebbe ricevere monitoraggio più ravvicinato, controlli più aggressivi per le infezioni, trattamenti più precoci per prevenire trombosi o risposte più rapide a segnali sottili di peggioramento. Il PLR può anche fornire informazioni oltre i sistemi di punteggio tradizionali, catturando l’equilibrio tra piastrine sovraattive che favoriscono la coagulazione e cellule immunitarie indebolite, uno squilibrio che può far pendere il paziente fragile verso l’insufficienza d’organo e una scarsa ripresa.
Quanto sono solide queste evidenze e quali sono i passi successivi?
Questo lavoro presenta limiti importanti. Ha esaminato retrospettivamente cartelle esistenti provenienti da un singolo database di terapia intensiva, quindi non può dimostrare che un PLR alto causi direttamente la morte, ma solo che si associa a un rischio più elevato. Il PLR è stato misurato una sola volta, all’ammissione, e lo studio ha incluso un numero relativamente piccolo di pazienti ICU rispetto ai molti anziani che si fratturano l’anca ma non necessitano di terapia intensiva. Tuttavia i risultati sono stati coerenti attraverso molti sottogruppi, inclusi uomini e donne e diverse fasce d’età. Gli autori concludono che il PLR è un segnale promettente e a basso costo di pericolo nei pazienti anziani critici con frattura osteoporotica dell’anca, e che le persone con un PLR superiore a circa 302 potrebbero appartenere a un gruppo particolarmente ad alto rischio. Confermare questi risultati con studi prospettici più ampi potrebbe aprire la strada a decisioni cliniche guidate dal PLR per salvare più vite dopo una frattura dell’anca.
Citazione: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Parole chiave: frattura osteoporotica dell’anca, pazienti anziani in terapia intensiva, biomarcatori dell’infiammazione, rapporto piastrine/linfociti, mortalità a 30 giorni