Clear Sky Science · it
Generazione di cellule TCRγδ + da cellule staminali embrionali umane
Nuovi modi per armare il sistema immunitario
I trattamenti contro il cancro impiegano sempre più spesso il sistema immunitario del paziente per individuare i tumori. Un tipo di cellula immunitaria particolarmente promettente, chiamata linfocita gamma-delta, può uccidere le cellule tumorali senza dover riconoscere il tipo di tessuto del paziente — il che la rende un forte candidato per terapie “pronte all’uso”. Tuttavia queste cellule sono rare nel sangue degli adulti e la loro espansione in grandi numeri è difficile. Questo studio descrive un modo per coltivare linfociti gamma-delta in laboratorio partendo da cellule staminali embrionali umane, aprendo potenzialmente la strada a immunoterapie oncologiche più accessibili.
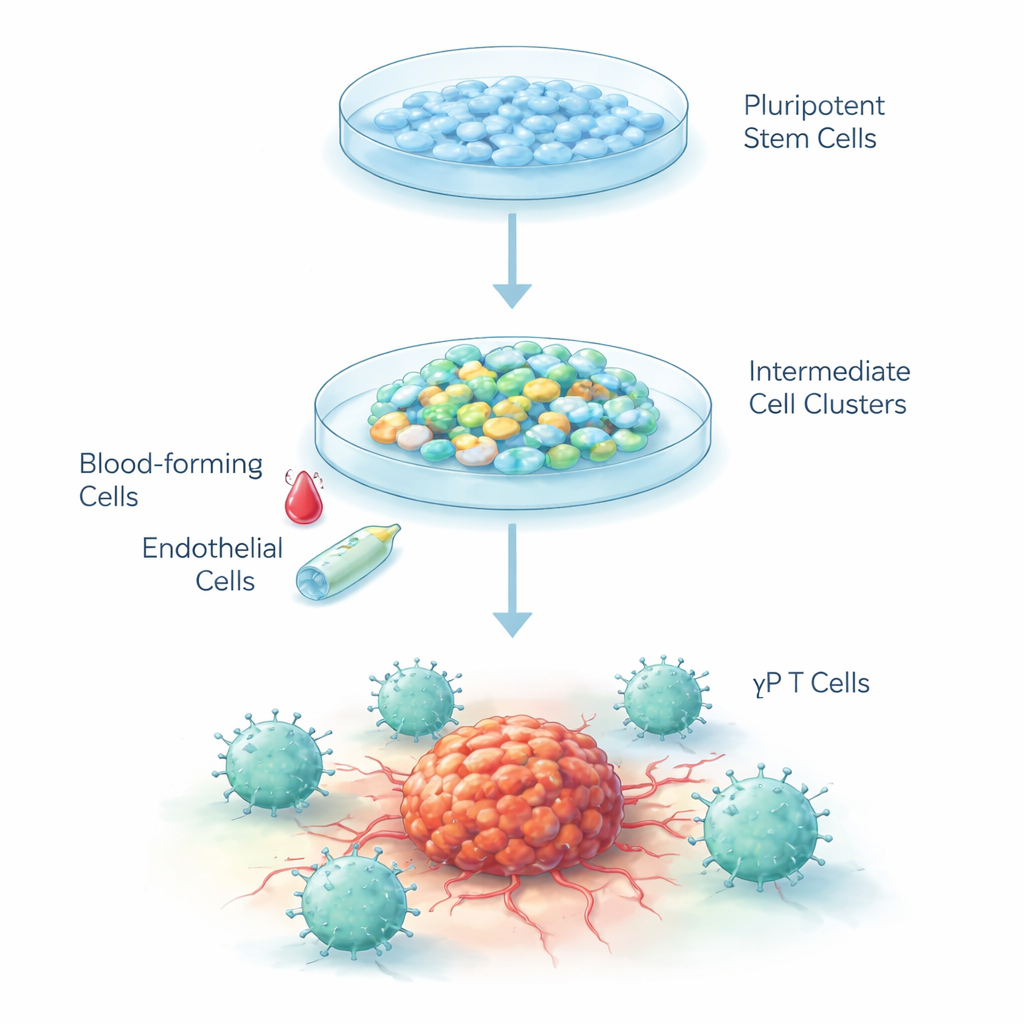
Trasformare cellule in bianco in combattenti contro il cancro
Le cellule staminali embrionali umane sono cellule “in bianco” che, in linea di principio, possono diventare quasi qualsiasi tessuto del corpo. I ricercatori hanno messo a punto una ricetta passo dopo passo per indurre queste cellule a svilupparsi lungo lo stesso percorso che seguono nell’embrione quando si formano per la prima volta il sangue e il sistema immunitario. Hanno utilizzato un processo in tre fasi: guidare innanzitutto le staminali verso cellule precoci simili ai vasi sanguigni, poi in cellule ematopoietiche immature e infine in linfociti T di tipo gamma-delta. Le cellule sono state coltivate come aggregati tridimensionali in un mezzo speciale sotto condizioni di bassa ossigenazione che imitano l’embrione in sviluppo, per poi essere riportate a livelli normali di ossigeno durante la maturazione.
Costruire la catena di montaggio delle cellule immunitarie
Nella prima fase, segnali chimici hanno spinto le staminali a diventare mesoderma, lo strato primitivo da cui derivano sangue e vasi. Dopo sei giorni, quasi il 40% delle cellule in ciascun aggregato mostrava marcatori di “cellule endoteliali ematopoietiche”, un tipo di cellula transitoria capace di dare origine al sangue. Nella seconda fase, la modifica dei fattori di crescita ha indotto queste cellule di tipo endoteliale a compiere il passaggio in progenitori del sangue liberi e flottanti. Oltre il 99% di queste cellule flottanti esprimeva un marcatore chiave del sangue precoce e circa il 90% mostrava un altro marcatore ematico, indicando una popolazione sorprendentemente pura con forte potenziale per proseguire lungo la via verso le cellule immunitarie.
Arrivare alle cellule T gamma-delta
Per la fase finale, il team ha fornito segnali noti per favorire lo sviluppo dei T, incluso una proteina attivatrice della via Notch che imita gli stimoli normalmente presenti nel timo. Dopo 25 giorni, più del 40% delle cellule si era differenziato in linfociti T gamma-delta, identificati dai loro recettori di superficie caratteristici e da un profilo “doppio-negativo” (privo dei consueti marcatori CD4 e CD8 presenti nella maggior parte degli altri T). È importante notare che sono state prodotte pochissime cellule T convenzionali alfa-beta, mostrando che il protocollo favorisce nettamente il ramo gamma-delta. L’analisi genetica nel tempo ha rivelato che i gruppi di geni si accendevano e spegnevano in una sequenza ordinata che rispecchia da vicino come si formano il sangue e i T all’interno del corpo.
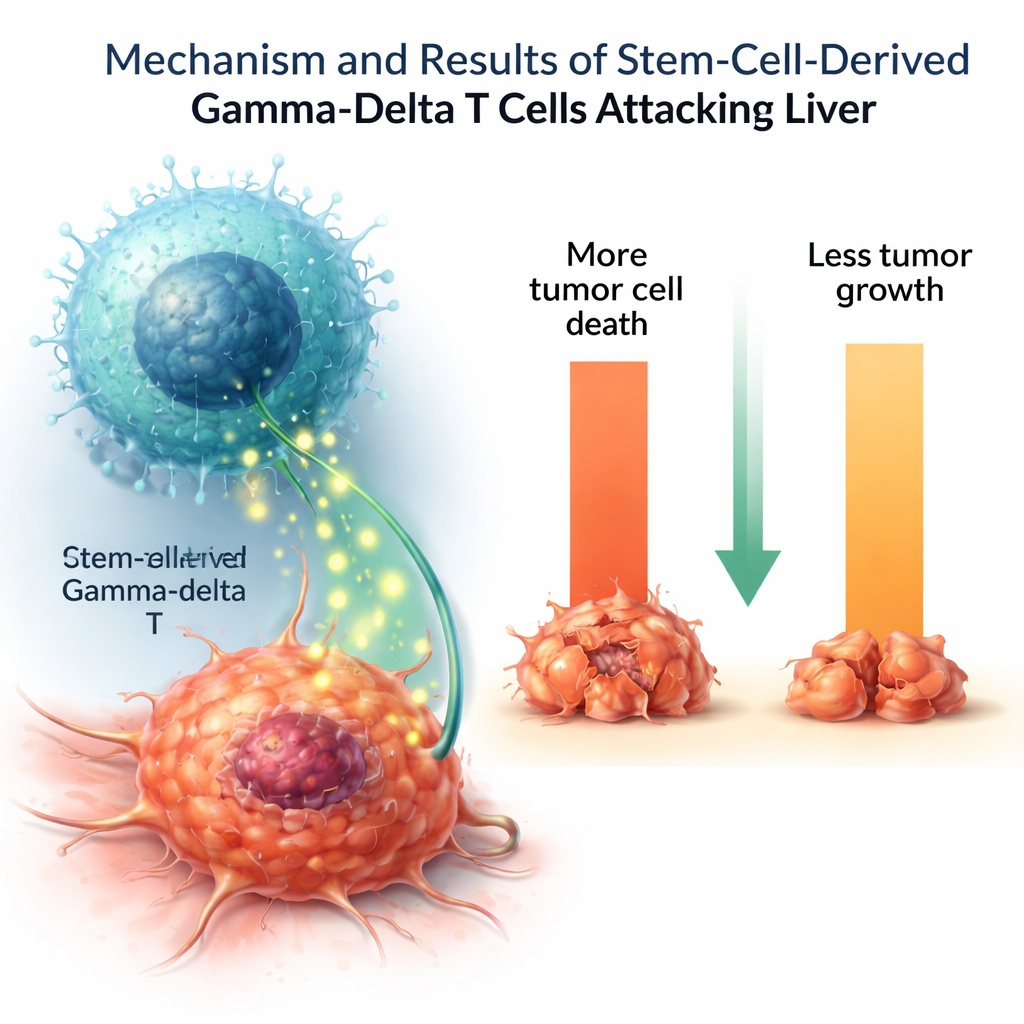
Mettere alla prova le cellule coltivate in laboratorio
Per verificare se queste cellule prodotte in vitro funzionassero come veri combattenti contro il cancro, i ricercatori le hanno esposte a diverse linee cellulari tumorali umane. I linfociti gamma-delta hanno ucciso una frazione sostanziale di cellule di carcinoma epatico e ne hanno rallentato la crescita, esercitando al contempo scarso effetto sulle cellule di controllo sane. Se stimolate, hanno secreto importanti molecole messaggere immunitarie come il fattore di necrosi tumorale e l’interleuchina‑2, che aiutano a coordinare e amplificare gli attacchi immunitari. Alcune altre molecole citotossiche erano presenti a livelli inferiori rispetto ai linfociti gamma-delta naturali, suggerendo che le cellule coltivate in laboratorio potrebbero non essere completamente mature o potrebbero rappresentare un sottotipo funzionale specifico.
Cosa potrebbe significare per la cura del cancro in futuro
Ricreando in provetta una versione snella dello sviluppo ematopoietico precoce — senza usare cellule coperte da feeder animali — gli scienziati hanno prodotto in meno di un mese grandi numeri di linfociti gamma-delta, più rapidamente e con maggiore semplicità rispetto ai metodi precedenti. Pur richiedendo ulteriori lavori per purificare la miscela cellulare finale, aumentare la scala di produzione e adattare la procedura a condizioni clinicamente approvate e senza siero, questo approccio indica una fonte rinnovabile di linfociti gamma-delta standardizzati. Se queste cellule si dimostrassero sicure ed efficaci in test successivi, potrebbero diventare un elemento ampiamente disponibile per le immunoterapie di nuova generazione “pronte all’uso” contro tumori come quelli del fegato.
Citazione: Zhang, X., Chen, C., Fu, Y. et al. Generation of TCRγδ + T cells from human embryonic stem cells. Sci Rep 16, 6762 (2026). https://doi.org/10.1038/s41598-026-37941-w
Parole chiave: linfociti gamma-delta, immunoterapia contro il cancro, cellule staminali embrionali umane, differenziazione cellulare, carcinoma epatico