Clear Sky Science · it
Interleuchina-7 induce EMT per promuovere crescita tumorale e metastasi nel NSCLC tramite la via Notch1/TGF-β
Perché una proteina di segnalazione conta nel cancro polmonare
Il cancro del polmone resta uno dei tumori più letali al mondo, in gran parte perché viene spesso scoperto dopo essersi già diffuso. Questo studio si concentra su un messaggero immunitario naturalmente presente, l’interleuchina‑7 (IL‑7), e pone una domanda cruciale: nel carcinoma polmonare non a piccole cellule (NSCLC), l’IL‑7 aiuta il corpo a combattere il tumore o favorisce invece la crescita e la diffusione tumorale? Tracciando come l’IL‑7 agisce sulle cellule tumorali del polmone in pazienti, colture cellulari e topi, i ricercatori individuano una via che sembra spingere i tumori verso una maggiore crescita, diffusione e resistenza ai trattamenti.
Uno sguardo più attento sui tumori polmonari e gli esiti dei pazienti
Il gruppo ha iniziato esaminando campioni tumorali di 119 pazienti con NSCLC. Utilizzando tecniche di colorazione sui tessuti conservati, hanno misurato i livelli di IL‑7, del suo recettore (IL‑7R) e di due marcatori chiave che descrivono quanto le cellule tumorali siano “ancorate” o “mobili”. L’E‑cadherina è associata a cellule strettamente connesse e meno mobili, mentre la Vimentina è legata a cellule più flessibili e invasive. La maggior parte dei tumori mostrava alti livelli di IL‑7 e IL‑7R. Quando IL‑7 e IL‑7R erano abbondanti, l’E‑cadherina tendeva a essere bassa e la Vimentina alta—un pattern sfavorevole. I pazienti i cui tumori mantenevano più E‑cadherina sopravvivevano più a lungo, mentre quelli con elevato IL‑7R avevano una sopravvivenza peggiore, rendendo IL‑7R un forte predittore di esito.
Come le cellule tumorali cambiano dal restare attaccate allo staccarsi
Per andare oltre la correlazione, i ricercatori hanno testato come l’IL‑7 influisce direttamente sulle cellule di NSCLC coltivate in laboratorio. Quando due linee cellulari di NSCLC sono state esposte a IL‑7, le cellule sono passate da un aspetto compatto a selciato a una forma più allungata e mobile. All’interno delle cellule, i livelli proteici sono cambiati in parallelo: l’E‑cadherina è calata, mentre marcatori della mobilità come N‑cadherina, Vimentina e Snail1 sono aumentati. Anche lo scheletro di actina, che aiuta le cellule a muoversi, è diventato più evidente e ha formato protrusioni. Bloccare il recettore dell’IL‑7 ha invertito questi effetti, indicando che l’IL‑7 guida questo processo di cambiamento di forma—conosciuto come transizione epiteliale‑mesenchimale (EMT)—attraverso il suo recettore sulle cellule tumorali del polmone.
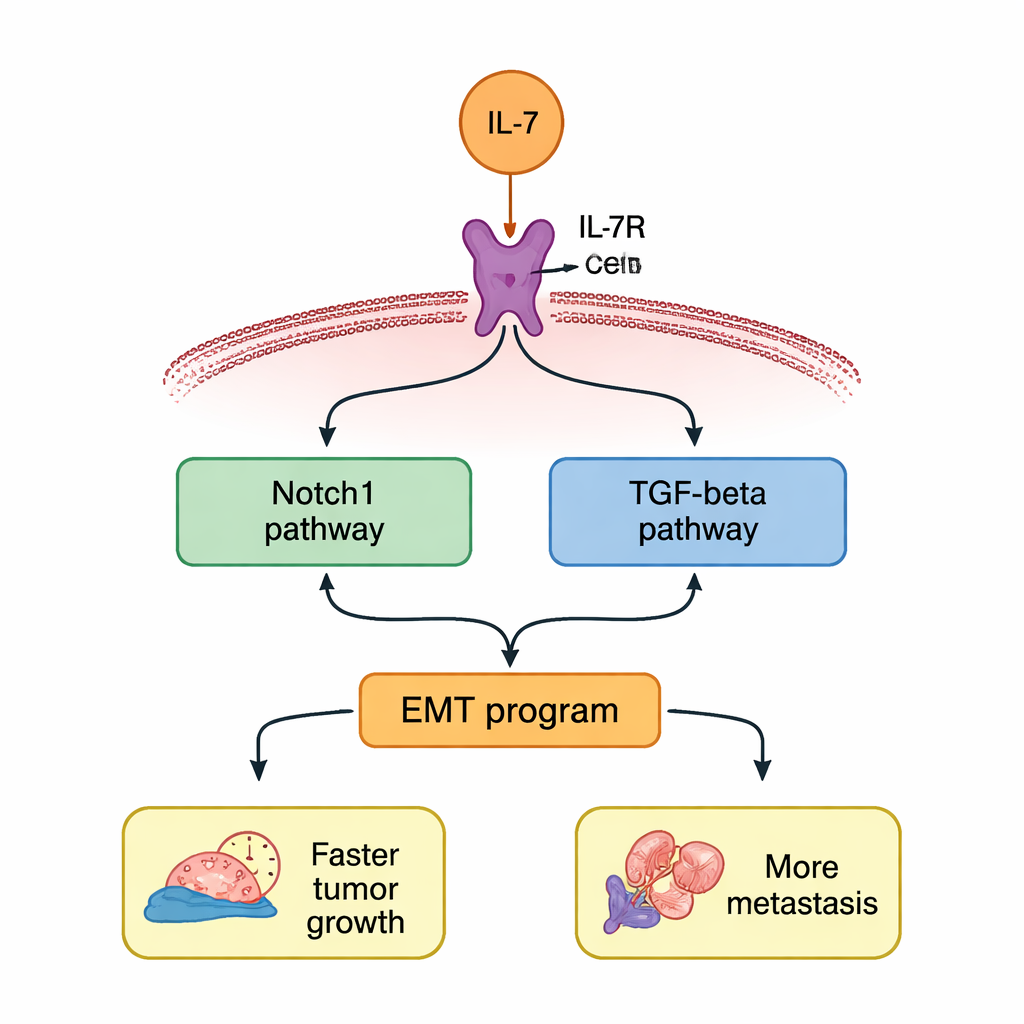
Due vie collegate che amplificano il pericolo
Lo studio ha quindi indagato come l’IL‑7 trasmette queste istruzioni all’interno della cellula. Gli autori si sono concentrati su due vie di segnalazione ben note, spesso attive nei tumori aggressivi: Notch1 e TGF‑β. Dopo il trattamento con IL‑7, sia Notch1 sia TGF‑β aumentavano a livello genico e proteico nelle cellule di NSCLC. Se i ricercatori bloccavano l’IL‑7R, questi aumenti scomparivano. Quando hanno usato farmaci specifici per inibire Notch1 o TGF‑β, entrambe le vie si sono attenuate insieme, suggerendo una sorta di circuito di retroazione positiva in cui ciascuna via aiuta a sostenere l’altra. Interrompere una delle due vie ha parzialmente spento il programma EMT e ridotto l’aumento di crescita, migrazione e invasione indotto dall’IL‑7.
Dal piatto di Petri ai polmoni viventi
Per verificare se questi risultati in laboratorio si mantengono in organismi viventi, il team ha utilizzato modelli murini. In un set di esperimenti, cellule tumorali polmonari sono state impiantate sottocute. I topi trattati con IL‑7 sviluppavano tumori più grandi e pesanti rispetto ai controlli. Il tessuto tumorale di questi animali mostrava minore E‑cadherina, maggiore Vimentina e Snail1 e una maggiore attività di Notch1 e TGF‑β. Quando i topi ricevevano anche inibitori di Notch1 o TGF‑β, la crescita tumorale e questi marcatori aggressivi si riducevano in modo marcato. In un secondo modello, le cellule tumorali sono state iniettate nel circolo tramite la vena della coda. Qui, i topi trattati con IL‑7 hanno sviluppato più metastasi polmonari e polmoni più pesanti, mentre i farmaci bloccanti le vie hanno nuovamente contenuto questa diffusione.
Cosa significa per la futura cura del cancro polmonare
Nel complesso, il lavoro ritrae l’IL‑7 non come un semplice aiuto del sistema immunitario, ma come una spada a doppio taglio nel NSCLC. In questo contesto, l’IL‑7 sembra spingere le cellule tumorali ad allentare i loro legami, adottare un’identità più mobile e migrare verso nuovi siti, il tutto attraverso una rete di rinforzo incentrata sulle vie Notch1 e TGF‑β. Per i pazienti, questi risultati suggeriscono che un alto livello di IL‑7R nei tumori potrebbe segnalare una prognosi peggiore e che terapie progettate in modo mirato contro IL‑7/IL‑7R o le sue vie a valle potrebbero aiutare a rallentare crescita e metastasi tumorali. Pur richiedendo ulteriori studi per mappare i legami molecolari esatti e testare la sicurezza negli esseri umani, questo studio mette in luce una promettente serie di leve per spostare l’equilibrio contro il cancro polmonare.
Citazione: Shao, Y., Cheng, H., Ni, W. et al. Interleukin-7 induces EMT to promote tumor growth and metastasis in NSCLC via Notch1/TGF-β pathway. Sci Rep 16, 7326 (2026). https://doi.org/10.1038/s41598-026-37876-2
Parole chiave: carcinoma polmonare non a piccole cellule, interleuchina-7, transizione epiteliale-mesenchimale, via Notch1, segnalazione TGF-beta