Clear Sky Science · it
Infusione nella arteria bronchiale di inibitori PD-1 più chemioterapia migliora la sopravvivenza libera da progressione nel NSCLC avanzato: uno studio di coorte prospettico
Perché questo nuovo approccio al cancro polmonare è importante
Per molte persone con cancro polmonare avanzato, i moderni farmaci immunoterapici hanno portato nuova speranza, ma non funzionano per tutti e possono causare effetti collaterali gravi. Questo studio esplora un modo diverso di somministrare un tipo di immunoterapia ampiamente usato, gli inibitori di PD-1, inviando il farmaco direttamente nelle arterie che nutrono il tumore polmonare anziché attraverso una vena periferica. I ricercatori si sono posti una domanda semplice ma rilevante: una somministrazione più mirata può migliorare l’efficacia del trattamento senza aumentare il rischio?
Uno sguardo più attento a un tumore comune
Il carcinoma polmonare non a piccole cellule (NSCLC) è la forma più frequente di cancro al polmone ed è una delle principali cause di morte per cancro nel mondo. I farmaci che bloccano PD-1, un segnale d’inibizione sulle cellule immunitarie, possono aiutare le difese dell’organismo a riconoscere e attaccare le cellule tumorali. Questi medicinali, spesso in combinazione con la chemioterapia, sono ormai standard per il NSCLC avanzato. Tuttavia molti pazienti vedono comunque la malattia progredire nonostante il trattamento, e alcuni sviluppano complicazioni immuno-correlate come infiammazione polmonare, problemi epatici o reazioni cutanee. Una ragione può essere che, somministrato per via endovenosa, il farmaco si distribuisce in tutto il corpo, quindi la quantità che raggiunge effettivamente il tumore può risultare inferiore all’ideale mentre il resto dell’organismo è esposto alla dose completa.
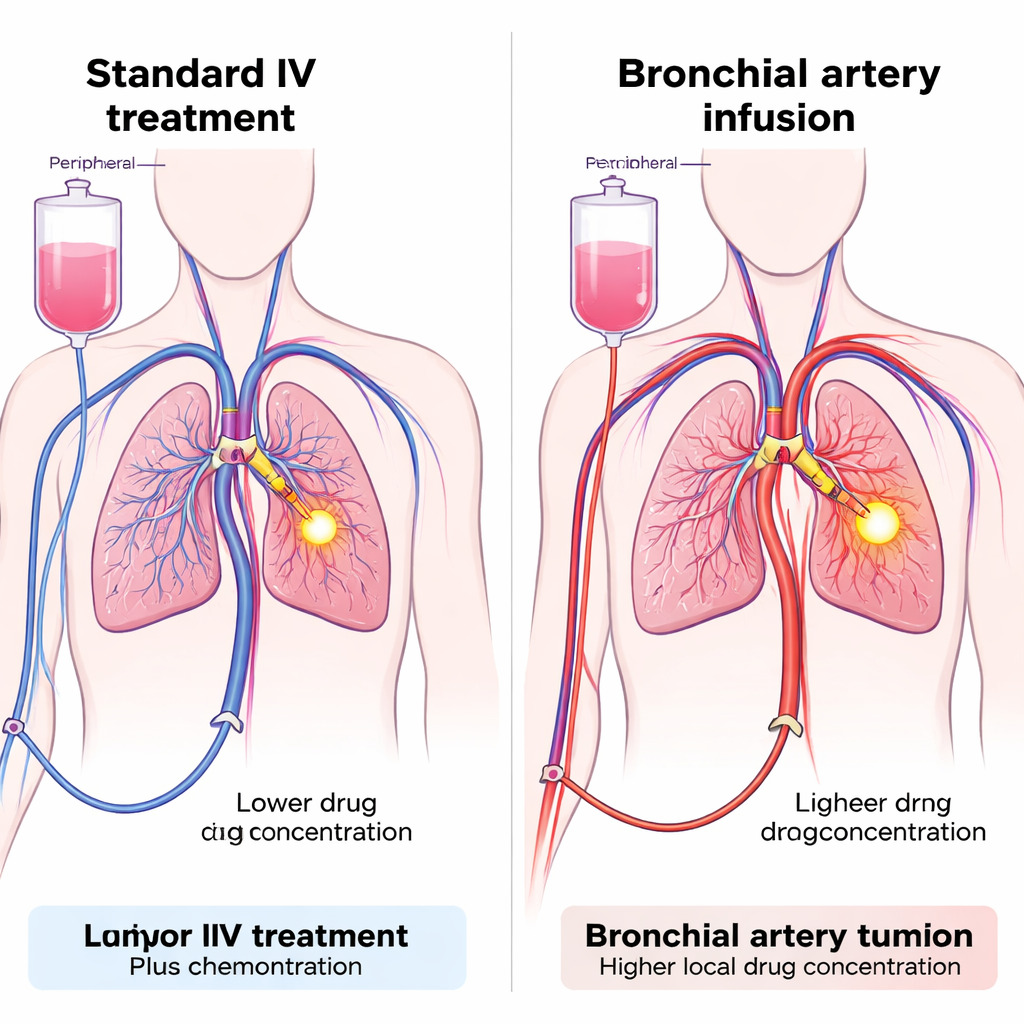
Somministrare i farmaci direttamente all’apporto di sangue del tumore
Il gruppo ha testato una tecnica chiamata infusione nell’arteria bronchiale (BAI), che utilizza piccoli cateteri introdotti attraverso un’arteria nella gamba per raggiungere le arterie che alimentano il tumore polmonare. Una volta posizionati, sia la chemioterapia sia l’inibitore di PD-1 possono essere iniettati direttamente in quei vasi, esponendo l’area tumorale a una dose locale elevata limitando la dispersione nella circolazione sistemica. La BAI è già impiegata in alcuni ospedali per somministrare chemioterapia a tumori polmonari difficili, ma il suo uso per la somministrazione di immunoterapia è nuovo. I ricercatori hanno progettato uno studio di coorte prospettico su 47 pazienti con NSCLC avanzato che non avevano risposto bene al trattamento di prima linea standard. Tutti i pazienti ricevevano chemioterapia tramite BAI; la differenza chiave era la via di somministrazione dell’inibitore di PD-1: o attraverso le arterie che alimentano il tumore (gruppo BAI) o per via endovenosa usuale (gruppo Venous).
Migliore controllo tumorale con somministrazione mirata
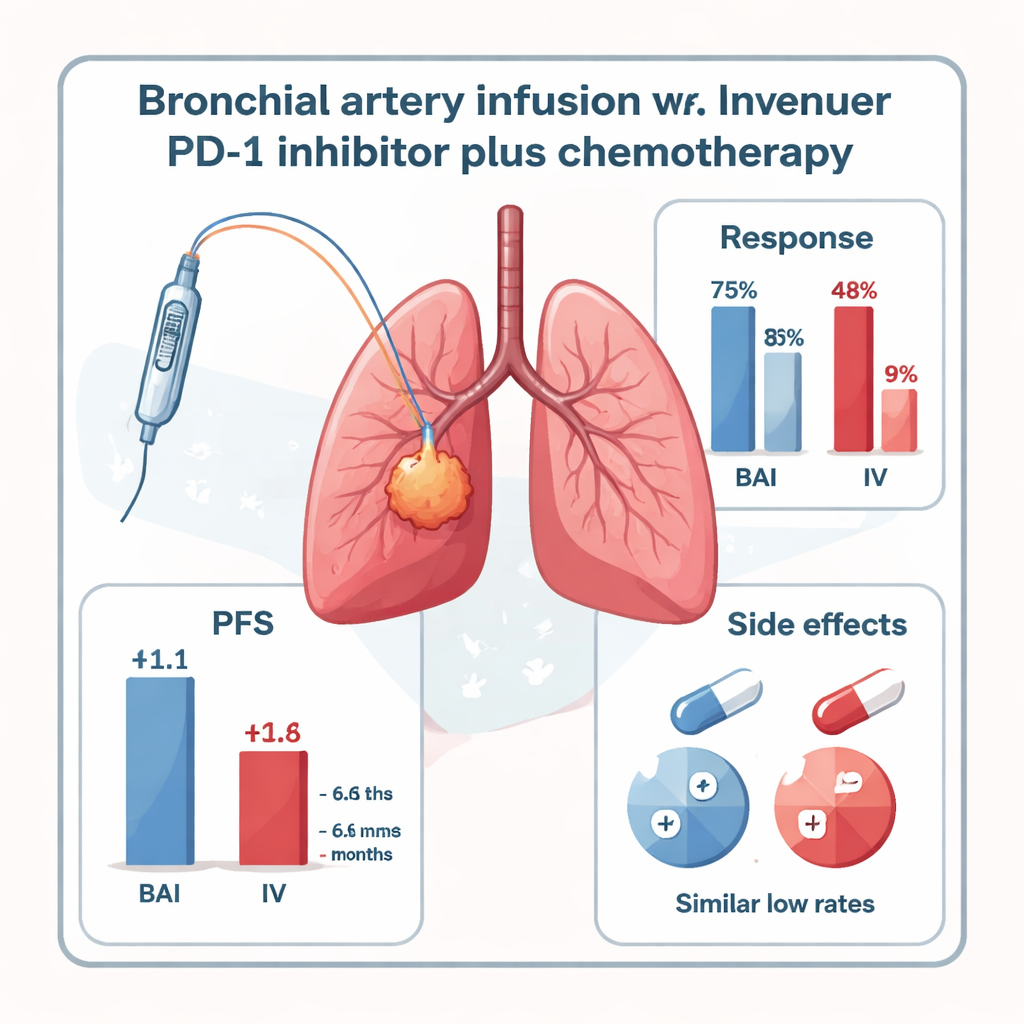
Al controllo a sei mesi, i pazienti che avevano ricevuto l’inibitore di PD-1 tramite BAI avevano un controllo della malattia nettamente migliore. Quasi la metà del gruppo BAI (47,8%) ha registrato una riduzione del tumore sufficiente per soddisfare i criteri formali di risposta, rispetto al 16,7% nel gruppo con somministrazione endovenosa. Se si include anche la malattia stabile, il 73,9% dei pazienti BAI aveva la malattia controllata, rispetto al 41,6% nel gruppo venoso. Il tempo prima della progressione della malattia — noto come sopravvivenza libera da progressione — è stato inoltre più lungo con la BAI: una mediana di 11,1 mesi rispetto a 6,6 mesi per il trattamento endovenoso. La sopravvivenza globale ha mostrato una tendenza favorevole alla BAI (17,9 vs. 15,2 mesi), sebbene lo studio fosse troppo piccolo per confermare con certezza questa differenza.
Sicurezza e limiti dello studio
Importante per pazienti e medici, l’iniezione diretta dell’inibitore di PD-1 nelle arterie bronchiali non sembrava aumentare la pericolosità del trattamento. Non sono stati osservati effetti avversi gravi (grado 3–4) correlati al trattamento in nessuno dei due gruppi. L’infiammazione polmonare di natura immunitaria (pneumonite) di grado lieve-moderato si è verificata a tassi bassi e simili in entrambi i gruppi, e altri effetti collaterali come nausea, brevi alterazioni del ritmo cardiaco o problemi tiroidei sono stati rari e gestibili con cure di supporto. Tuttavia lo studio presenta dei limiti: ha coinvolto solo 47 pazienti in un unico centro, non era randomizzato e includeva per lo più un tipo specifico di carcinoma squamoso centrale con arterie nutritive chiaramente visibili. Sono necessari studi più ampi e più eterogenei per confermare se questi risultati siano robusti.
Cosa potrebbe significare per la cura del cancro polmonare in futuro
Per un pubblico non specialistico, il messaggio è che il modo in cui un farmaco viene somministrato può essere quasi importante quanto la scelta del farmaco stesso. Convogliando l’immunoterapia direttamente nei vasi che alimentano un tumore polmonare, i medici di questo studio sono riusciti apparentemente a controllare la malattia più a lungo senza aggiungere rischi seri. Pur restando un approccio sperimentale che richiede attrezzature e competenze specializzate, apre alla prospettiva di terapie oncologiche mirate non solo a livello molecolare, ma anche a livello di flusso sanguigno e anatomia. Se confermata in grandi trial randomizzati, l’infusione nella arteria bronchiale di immunoterapia potrebbe diventare un’opzione preziosa per i pazienti il cui NSCLC avanzato non risponde più ai trattamenti standard.
Citazione: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Parole chiave: carcinoma polmonare non a piccole cellule, immunoterapia, inibitore PD-1, infusione nell'arteria bronchiale, somministrazione mirata del farmaco