Clear Sky Science · it
Sviluppo e validazione di un nuovo nomogramma per prevedere la metastasi ai linfonodi ascellari nelle pazienti con carcinoma mammario in Egitto
Perché è importante per le pazienti
Per molte donne con carcinoma mammario, la paura maggiore dopo la diagnosi non è solo il cancro in sé, ma anche gli effetti collaterali a lungo termine delle terapie. Una delle procedure più gravose è la rimozione dei linfonodi dall’ascella, che può impedire la diffusione del tumore ma spesso provoca gonfiore del braccio, dolore e limitazioni nei movimenti. Questo studio indaga se uno strumento predittivo semplice potrebbe aiutare i medici in Egitto a giudicare meglio chi ha davvero bisogno di questa chirurgia aggressiva e chi potrebbe evitarla in sicurezza.
Il problema della chirurgia “taglia unica”
Tradizionalmente i chirurghi rimuovevano numerosi linfonodi dall’ascella (una procedura chiamata dissezione ascellare) per verificare se il carcinoma mammario si fosse diffuso. Pur essendo efficace nel controllo della malattia, questo intervento è altamente invasivo e può lasciare le pazienti con infezioni, gonfiore cronico del braccio (linfedema) e problemi alla spalla che durano tutta la vita. Una procedura più recente, la biopsia del linfonodo sentinella, rimuove meno linfonodi ma resta un intervento chirurgico e non è sempre disponibile in contesti con risorse limitate. Allo stesso tempo, gli screening moderni consentono diagnosi più precoci e in oltre tre quarti dei casi i linfonodi rimossi risultano privi di tumore—un dato che indica un possibile sovratrattamento per molte donne.
Uno studio ampio in Egitto alla ricerca di un approccio più intelligente
Per affrontare il problema, i ricercatori di un importante centro oncologico di Alessandria, in Egitto, hanno esaminato le cartelle di 1.246 donne trattate per carcinoma mammario invasivo tra il 2018 e il 2024. Tutte avevano malattia da precoce a localmente avanzata (stadi I–III) e sono state sottoposte o a dissezione ascellare completa o a biopsia del linfonodo sentinella, per cui lo stato dei linfonodi era noto con certezza. Il team ha raccolto informazioni dettagliate tipicamente disponibili al momento della chirurgia: età della paziente, dimensione e posizione del tumore all’interno del seno, caratteristiche microscopiche, stato ormonale e HER2 e risultati di imaging da mammografia e ecografia. Hanno quindi utilizzato metodi statistici per individuare combinazioni di fattori che meglio predicono se il cancro si è esteso ai linfonodi ascellari.
Costruire un “tabellone” del rischio per la diffusione ai linfonodi
Dall’analisi sono emerse cinque caratteristiche come i migliori indicatori indipendenti del coinvolgimento linfonodale: la sede del tumore nel seno (in particolare nella coda ascellare o nelle regioni esterne), la sua dimensione, il sottotipo biologico del tumore, la presenza di cellule tumorali nei piccoli vasi sanguigni o linfatici e la presenza di linfonodi sospetti all’ecografia ascellare. I ricercatori hanno trasformato questi fattori in un tabellone visivo, chiamato nomogramma. Ogni fattore aggiunge un certo numero di punti; sommando i punti si ottiene la probabilità stimata che i linfonodi ascellari contengano cellule tumorali. Testato sui casi reali, il modello principale si è rivelato altamente accurato, distinguendo correttamente donne con e senza coinvolgimento linfonodale in oltre 9 casi su 10—una prestazione superiore all’ecografia da sola e a molti strumenti precedentemente pubblicati.
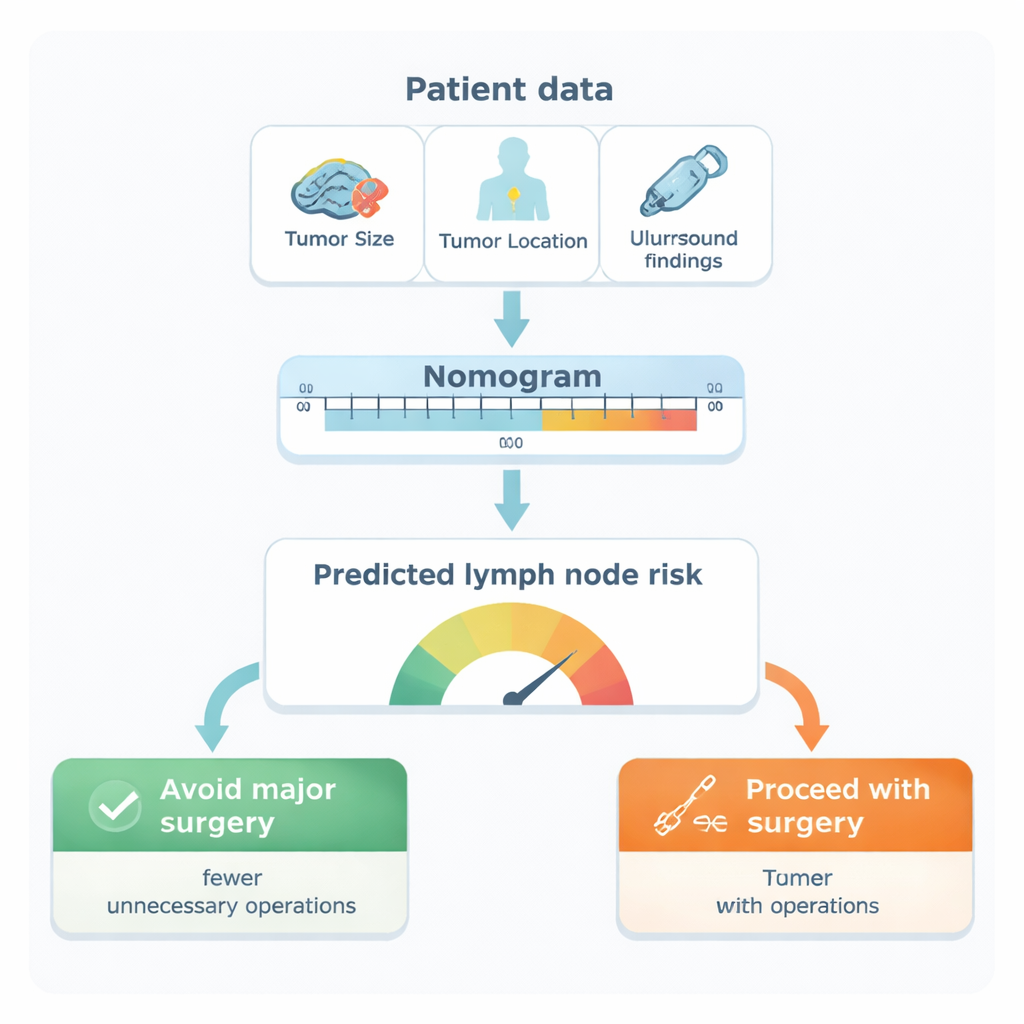
Dai numeri alle decisioni in sala operatoria
Il team ha poi valutato come questo tabellone potesse modificare la pratica clinica. Utilizzando un metodo chiamato analisi della curva decisionale, hanno esplorato diversi “cutoff di rischio” per la scelta della chirurgia. Con una soglia di rischio del 20%, il modello identificava la maggior parte delle donne con vere metastasi ai linfonodi (circa il 94% di sensibilità), risparmiando al contempo molte pazienti senza diffusione da dissezioni non necessarie. In termini pratici, le donne con un rischio predetto inferiore al 20% avrebbero avuto solo circa 1 possibilità su 8 di avere una malattia linfonodale nascosta. Secondo l’analisi, l’uso del nomogramma a questa soglia potrebbe evitare circa 11 dissezioni ascellari inutili ogni 100 donne valutate, senza aumentare in modo significativo il rischio di non identificare malattie rilevanti.
Cosa significa per le pazienti e i sistemi sanitari
Per le pazienti il messaggio dello studio è incoraggiante: in futuro, un breve insieme di dati clinici e di imaging potrebbe essere combinato in un semplice punteggio di rischio per guidare una chirurgia più personalizzata. Le donne con rischio predetto molto basso di diffusione ai linfonodi potrebbero evitare interventi ascellari maggiori—e le loro complicanze a lungo termine—soprattutto in ospedali dove le tecniche più avanzate sono scarse. Chi presenta un rischio più elevato potrebbe invece ricevere ancora una stadiazione e un trattamento completi. Pur richiedendo ulteriori validazioni in altri ospedali e paesi prima di poter essere ampiamente adottato, lo strumento rappresenta un passo pratico verso una cura del carcinoma mammario più personalizzata e meno dannosa in Egitto e in contesti simili con risorse limitate.
Citazione: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Parole chiave: chirurgia del tumore al seno, metastasi ai linfonodi, nomogramma predittivo, gestione ascellare, oncologia in Egitto