Clear Sky Science · it
Benefici e rischi associati alla somministrazione di inibitori del recettore dell’interleuchina-6 durante COVID-19 grave: uno studio retrospettivo multicentrico
Perché è importante per pazienti e famiglie
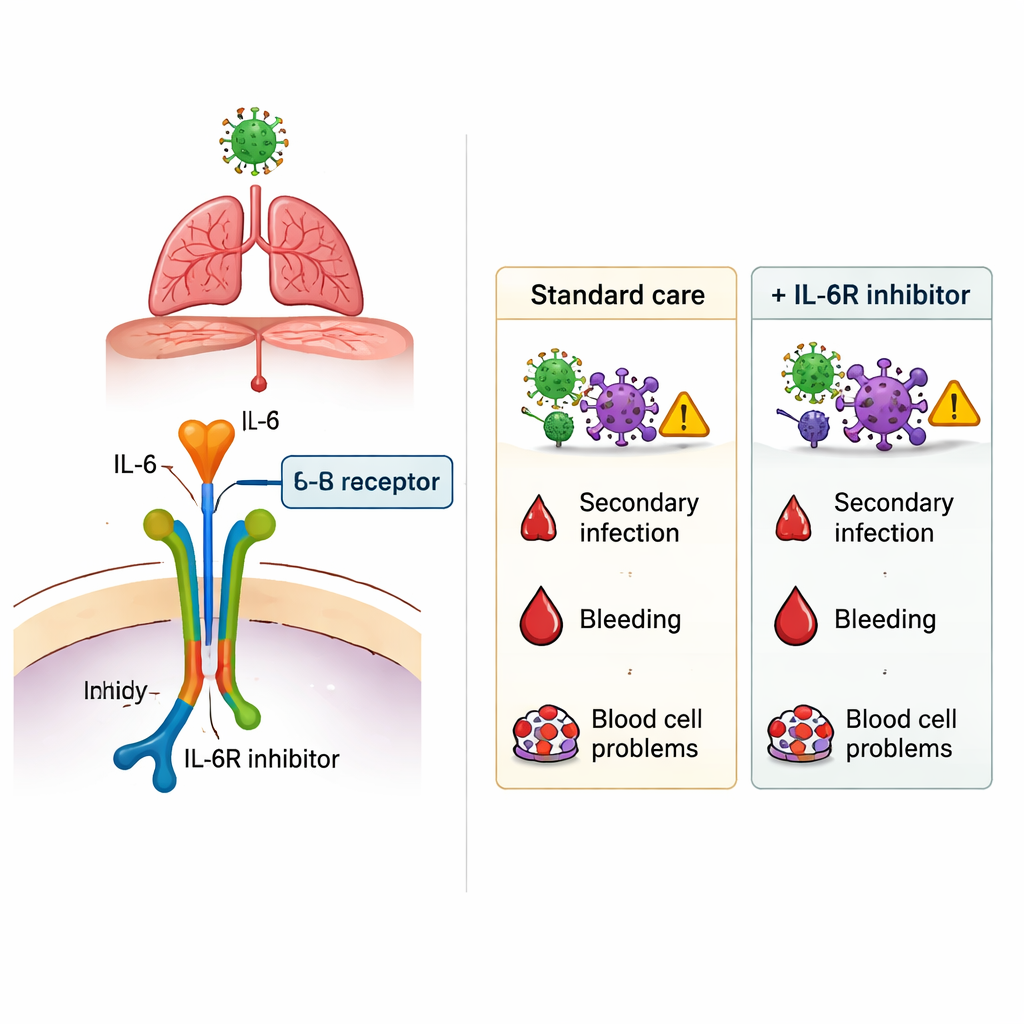
Durante la pandemia di COVID-19 i medici avevano bisogno urgente di terapie per far sopravvivere i pazienti più gravi, in particolare quelli con difficoltà respiratorie. Un’opzione promettente era una classe di farmaci che bloccano l’interleuchina‑6 (IL‑6), un potente messaggero dell’infiammazione nell’organismo. Questi medicinali, come tocilizumab e sarilumab, possono attenuare una risposta immunitaria iperattiva, ma potrebbero anche indebolire le difese dell’organismo contro i microrganismi. Questo studio pone una domanda semplice ma cruciale: usati negli ospedali reali durante forme gravi di COVID-19, questi farmaci aiutano più di quanto danneggiano?
Come è stato condotto lo studio
I ricercatori di Parigi hanno esaminato retrospettivamente le cartelle cliniche di 2.587 adulti ricoverati per COVID‑19 grave o critico tra marzo 2020 e dicembre 2021. Alcuni pazienti sono rimasti solo nei reparti ordinari, mentre altri hanno richiesto il ricovero in unità di terapia intensiva (UTI) per insufficienza d’organo o necessità di ventilazione meccanica. All’interno di questi gruppi, una minoranza — 224 persone, circa il 9% — ha ricevuto almeno una dose di un inibitore del recettore IL‑6 (IL‑6Ri), principalmente tocilizumab e, meno frequentemente, sarilumab. Il team ha confrontato pazienti trattati e non trattati con questi farmaci, concentrandosi su effetti avversi gravi quali infezioni nosocomiali, sanguinamento gastrointestinale e problematiche ematologiche come piastrinopenia o leucopenia.
Cosa è successo ai pazienti nei reparti ordinari
Tra i 1.603 pazienti che sono rimasti nei reparti ordinari, quelli trattati con IL‑6Ri tendevano a essere più gravi: hanno più spesso necessitato di ossigeno ad alto flusso, hanno avuto degenze più lunghe e più frequentemente hanno ricevuto altri trattamenti come corticosteroidi e anticoagulanti. In questo gruppo, il rischio di mortalità ospedaliera è stato più elevato per i pazienti che hanno ricevuto IL‑6Ri (circa il 19%) rispetto a quelli che non li hanno ricevuti (circa il 10%). Anche la durata della degenza è risultata maggiore — in media 10 giorni contro 7. Pur potendo queste differenze riflettere in parte la pratica di riservare gli IL‑6Ri ai pazienti più fragili, sollevano dubbi sul fatto che i farmaci migliorino chiaramente gli esiti al di fuori dell’UTI.
Cosa è successo in terapia intensiva
Nei 984 pazienti che hanno richiesto cure in UTI, i modelli di trattamento erano leggermente diversi. Qui 133 pazienti hanno ricevuto un IL‑6Ri. Sia i pazienti trattati che quelli non trattati in UTI hanno richiesto elevati livelli di supporto avanzato come ventilazione meccanica, posizionamento in prono e talvolta ossigenazione extracorporea (ECMO), una forma di bypass cuore‑polmone. In questo gruppo più grave, i tassi di mortalità ospedaliera sono stati simili indipendentemente dall’uso di IL‑6Ri — circa un paziente su quattro è deceduto in entrambi i gruppi. Anche le durate di degenza in UTI e complessive in ospedale sono risultate grosso modo equivalenti. In altre parole, in questa popolazione ICU del mondo reale il blocco di IL‑6 non ha chiaramente migliorato la sopravvivenza, ma non l’ha nemmeno peggiorata.
Il rischio chiave: più infezioni
Il risultato più evidente è emerso quando i ricercatori hanno analizzato le nuove infezioni insorte durante la degenza, come polmoniti associate al ventilatore, infezioni del tratto urinario, batteriemie e altre patologie nosocomiali. Nell’intera popolazione, i pazienti che hanno ricevuto un IL‑6Ri hanno sviluppato più infezioni secondarie rispetto a quelli che non li hanno ricevuti. Dopo aver aggiustato con attenzione per età, peso, comorbilità e gravità della malattia, l’uso di IL‑6Ri è rimasto associato a un incremento del rischio di infezione — approssimativamente un aumento relativo tra il 40% e il 100%, a seconda del metodo di analisi. Questo rischio aggiuntivo non è stato limitato a un singolo tipo di microrganismo o sede di infezione. Per contro, sanguinamenti gravi nello stomaco o intestino e complicanze ematologiche si sono verificate a tassi simili con o senza trattamento con IL‑6Ri, suggerendo che questi timori non risultavano significativamente amplificati dai farmaci in questo contesto.
Cosa significa andare avanti
Per i lettori non specialisti, il dato principale è che farmaci come tocilizumab e sarilumab possono modificare in modo modesto il decorso del COVID‑19 grave, ma non sono privi di costi. In questo ampio studio francese, il loro uso è stato associato a una maggiore probabilità di infezioni nosocomiali, mentre la sopravvivenza nei pazienti più gravi in UTI non è chiaramente migliorata e i pazienti ricoverati nei reparti ordinari che li hanno ricevuti sono deceduti più frequentemente. Lo studio non dimostra che gli inibitori di IL‑6 siano la causa diretta di questi esiti — i medici potrebbero averli scelti per pazienti già a maggior rischio — ma rafforza l’esigenza di decisioni accurate caso per caso. Nel valutare farmaci che bloccano l’IL‑6, i clinici devono soppesare il potenziale beneficio di frenare un’infiammazione pericolosa contro la possibilità concreta di favorire nuove infezioni, specialmente nei pazienti vulnerabili.
Citazione: Lefèvre, C., Funck-Brentano, T., Cachanado, M. et al. Benefit and risk associated with interleukin-6 receptor inhibitor administration during severe COVID-19: a retrospective multicentric study. Sci Rep 16, 5978 (2026). https://doi.org/10.1038/s41598-026-36864-w
Parole chiave: COVID-19, inibitore dell’interleuchina-6, tocilizumab, infezioni secondarie, terapia intensiva