Clear Sky Science · it
Mediazione del glucosio nel sangue nell’associazione tra SIRI e mortalità nel diabete tipo 2 complicato da ictus ischemico
Perché infiammazione e zucchero contano nell’ictus
Quando una persona con diabete di tipo 2 subisce un ictus ischemico — in cui un coagulo interrompe il flusso sanguigno a una parte del cervello — la posta in gioco è particolarmente alta. I medici sanno che sia l’iperglicemia sia l’infiammazione possono peggiorare il danno, ma il modo in cui questi due fattori interagiscono non era del tutto chiaro. Questo studio esamina un semplice punteggio infiammatorio ottenuto da esami del sangue e si chiede: può aiutare a prevedere quali pazienti diabetici colpiti da ictus in terapia intensiva hanno maggior rischio di morte, e il glucosio nel sangue spiega in parte questo rischio?
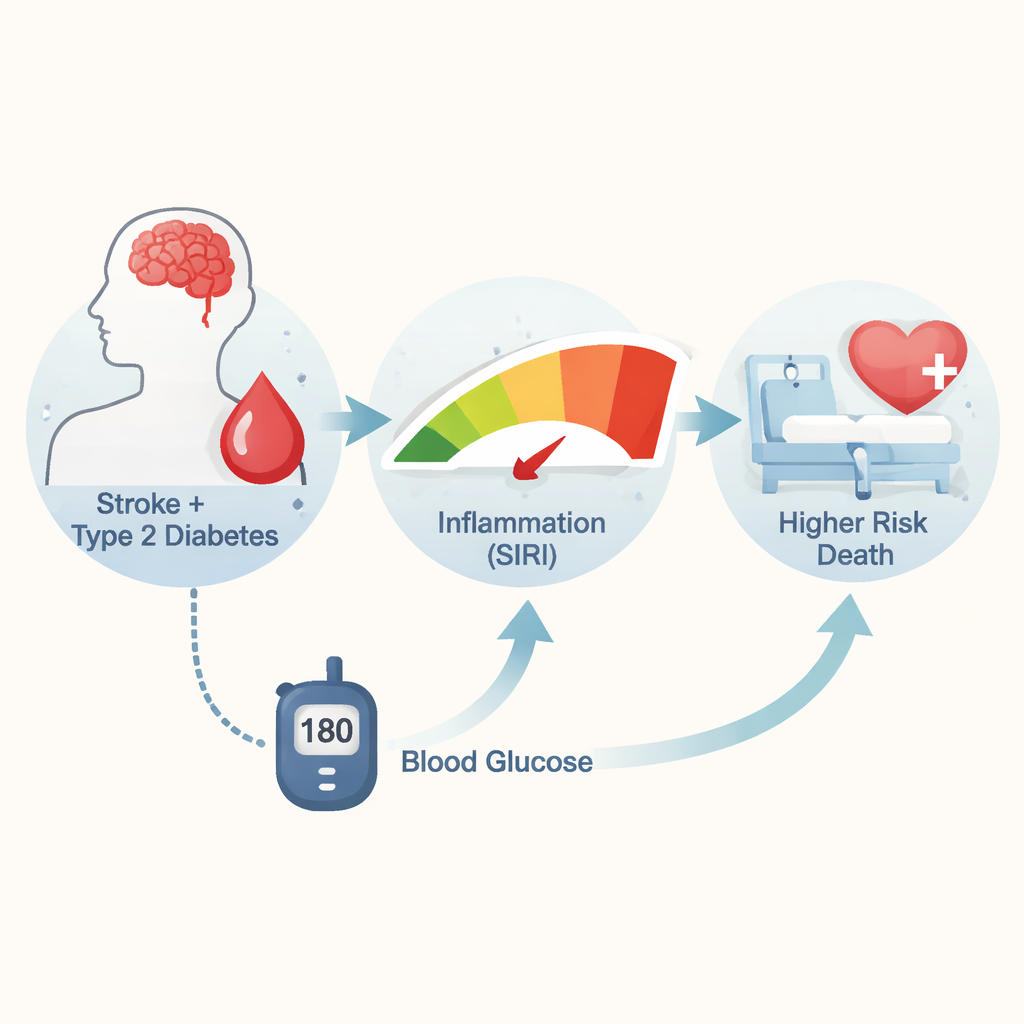
Un punteggio semplice derivato da esami di routine
I ricercatori si sono concentrati sull’Indice di Risposta Infiammatoria Sistemica, o SIRI, calcolato a partire da tre tipi di globuli bianchi: neutrofili e monociti, che guidano l’infiammazione, e linfociti, che tendono a contenerla. Valori più alti di SIRI riflettono uno stato infiammatorio più marcato. Utilizzando il vasto database pubblico di terapia intensiva MIMIC‑IV di un ospedale di Boston, il gruppo ha identificato 1.235 adulti con diabete di tipo 2 e ictus ischemico durante un ricovero in terapia intensiva. I pazienti sono stati raggruppati in tre livelli di SIRI (basso, medio, alto) e poi è stata valutata la sopravvivenza nei primi 28 giorni e nel primo anno dopo l’ammissione.
Punteggio infiammatorio collegato alla sopravvivenza
I pazienti con valori di SIRI più elevati hanno avuto esiti nettamente peggiori. Nel gruppo con SIRI più basso, solo circa 2 persone su 100 sono morte entro 28 giorni, contro circa 13 su 100 nel gruppo con SIRI più alto. Dopo un anno, i decessi sono passati dal 10% nel gruppo più basso a oltre il 32% in quello più alto. Questi schemi sono rimasti validi anche dopo aggiustamenti statistici per età, sesso, altre malattie, trattamenti per l’ictus e numerosi esami di laboratorio. Quando i ricercatori hanno trattato il SIRI come una variabile continua invece che a gruppi, ogni incremento di SIRI è risultato associato a un rischio maggiore di morte sia a breve sia a lungo termine. I grafici del rischio hanno mostrato un andamento non lineare: il rischio saliva rapidamente passando da SIRI basso a moderato, poi aumentava di nuovo o si stabilizzava a valori molto alti, suggerendo soglie in cui l’infiammazione diventa particolarmente pericolosa.
Il glucosio come parte della storia
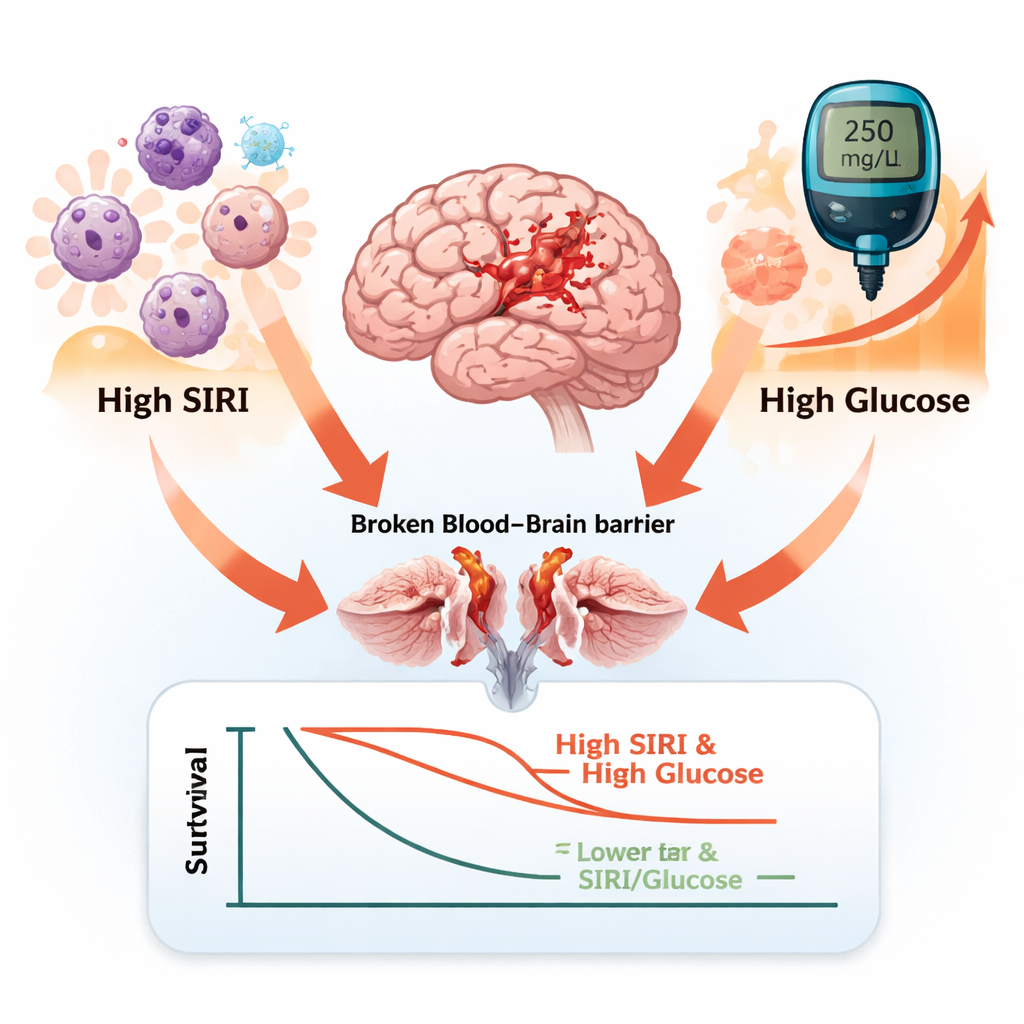
Poiché sia il diabete sia l’ictus alterano il controllo della glicemia, il team ha esaminato il ruolo dei livelli di glucosio in questo quadro. Hanno riscontrato che i pazienti con SIRI più elevato tendevano ad avere glicemia più alta al momento dell’arrivo in terapia intensiva. I non sopravvissuti, sia a 28 giorni sia a un anno, avevano livelli di glucosio chiaramente più alti rispetto ai sopravvissuti. Utilizzando una tecnica statistica chiamata analisi di mediazione, gli autori hanno valutato se la glicemia potesse essere una via attraverso cui l’infiammazione aumenta il rischio di morte. Hanno scoperto che, per i decessi entro 28 giorni, circa il 14% dell’effetto del SIRI sulla mortalità poteva essere spiegato dalla glicemia elevata all’ingresso. Al contrario, la glicemia non ha spiegato in modo significativo il legame tra SIRI e decessi a un anno, suggerendo che i rischi a lungo termine sono guidati più dall’infiammazione cronica e dalle malattie sottostanti che da un singolo episodio di iperglicemia.
Risultati coerenti tra diversi tipi di pazienti
Per verificare la solidità dei risultati, i ricercatori hanno ripetuto le analisi con approcci diversi. Hanno escluso i pazienti deceduti molto rapidamente dopo l’ammissione, escluso quelli in coma profondo e suddiviso il SIRI in quattro gruppi anziché tre; in ogni caso, un SIRI più alto indicava ancora una maggiore probabilità di morte. La relazione si è mantenuta tra uomini e donne, tra pazienti sposati e single, e tra chi aveva o non aveva malattie cardiache, ventilazione meccanica o trattamento trombolitico. È emersa qualche indicazione che l’ipertensione possa rafforzare lievemente l’impatto a lungo termine del SIRI, ma nel complesso il quadro è risultato sorprendentemente stabile: più infiammazione sistemica significava peggior sopravvivenza.
Cosa significa per i pazienti e la cura
Per le persone con diabete di tipo 2 che subiscono un ictus ischemico, questo studio suggerisce che un indice semplice calcolato da normali emocromi può aiutare a identificare chi è a maggior rischio di morte, soprattutto nelle prime settimane. Mostra inoltre che parte di questo pericolo a breve termine passa attraverso picchi di glicemia, rafforzando l’importanza sia di attenuare l’infiammazione dannosa sia di gestire attentamente la glicemia in terapia intensiva. Pur non potendo stabilire un rapporto di causa‑effetto, il lavoro indica il SIRI come uno strumento a basso costo e ampiamente disponibile per supportare la valutazione precoce del rischio — e indirizza verso strategie terapeutiche che affrontino insieme infiammazione e glicemia per migliorare gli esiti di questo gruppo vulnerabile.
Citazione: Li, Z., Liu, Q., Feng, Y. et al. Blood glucose mediation of the association between SIRI and mortality in T2DM complicated with ischemic stroke. Sci Rep 16, 5785 (2026). https://doi.org/10.1038/s41598-026-36789-4
Parole chiave: diabete di tipo 2, ictus ischemico, infiammazione, glicemia, esiti in terapia intensiva