Clear Sky Science · it
Associazione tra un programma di formazione strutturato e l’inerzia clinica auto-riferita nella gestione del diabete di tipo 2 in cure primarie
Perché questo studio è importante per la salute di tutti i giorni
Il diabete di tipo 2 non è più una malattia rara o lontana: interessa centinaia di milioni di persone nel mondo ed è particolarmente comune in Turchia. Molti pazienti si rivolgono prima al proprio medico di famiglia, non a uno specialista ospedaliero, per gestire la glicemia. Questo studio pone una domanda semplice ma essenziale: se offriamo ai medici di famiglia un corso di formazione pratico e mirato sul diabete, cambieranno il modo in cui dicono di trattare e di inviare i pazienti, in modi che potrebbero contribuire a prevenire le complicanze più precocemente?
Formare i medici di famiglia a fare da riferimento principale
Ricercatori di Adana, una grande città nel sud della Turchia, hanno esaminato un programma chiamato “Diabetes 01”, organizzato dalla Turkish Diabetes Foundation. In sei mesi, 118 medici di famiglia volontari hanno partecipato a sessioni mensili tenute da specialisti in diabetologia. Queste sessioni hanno combinato brevi lezioni con discussioni di casi reali e consulti online, con l’obiettivo di aiutare i medici a sentirsi più sicuri nel gestire il diabete di tipo 2 nelle loro stesse ambulatori anziché inviare i pazienti direttamente alle cure ospedaliere. Per valutarne l’impatto, i ricercatori hanno poi confrontato questi medici formati con 516 colleghi della stessa regione che non avevano partecipato al programma.
Un sondaggio che rispecchia le scelte nella pratica
Invece di seguire direttamente i pazienti, il team ha utilizzato un questionario dettagliato che presentava situazioni cliniche di tutti i giorni. Ai medici è stato chiesto, per esempio, come avrebbero trattato un paziente di nuova diagnosi, quando avrebbero iniziato una terapia farmacologica, quando avrebbero cambiato trattamento e a che punto avrebbero inviato qualcuno a una struttura di livello superiore o in ospedale. Un indicatore chiave in queste domande era l’HbA1c, un esame del sangue che riflette la glicemia media nei mesi precedenti. Confrontando le risposte dei medici formati e non formati, i ricercatori hanno potuto valutare se il corso fosse associato a decisioni più proattive e allineate alle linee guida oppure a una tendenza a rimandare l’intervento — ciò che gli esperti chiamano “inerzia clinica”.
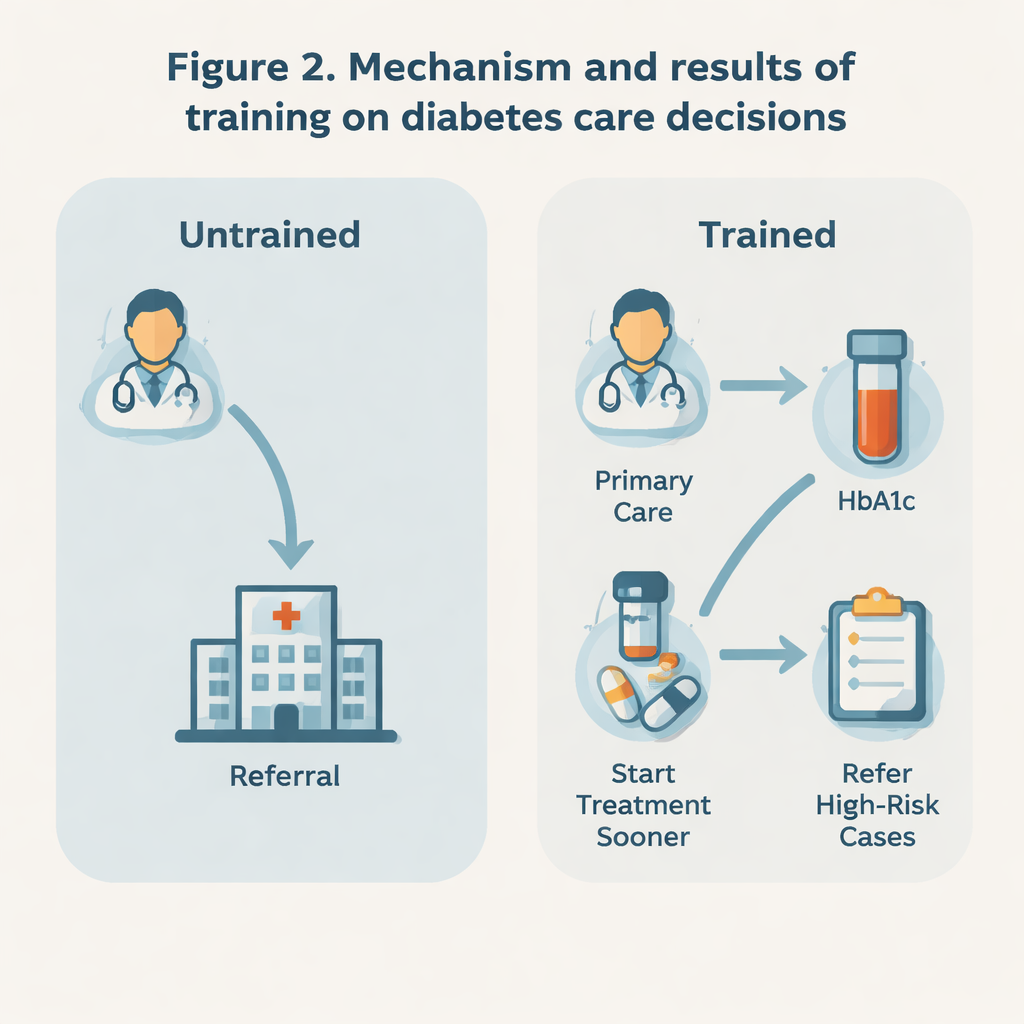
Interventi più precoci, meno invii prematuri
I risultati suggeriscono che la formazione ha spinto i medici verso un approccio più attivo. I medici formati erano molto meno propensi a dichiarare che avrebbero inviato un paziente di nuova diagnosi direttamente a uno specialista (circa il 3% contro il 13% dei medici non formati). Erano anche meno inclini a riferire pazienti con livelli di HbA1c solo lievemente elevati e più propensi a cercare di gestire questi casi in cure primarie. Allo stesso tempo, quando i livelli di HbA1c erano molto alti — segnale di rischio più serio — i medici formati erano in realtà più disposti rispetto ai colleghi a inviare i pazienti a cure di livello superiore. Questo schema indica un approccio più selettivo e basato sul rischio: mantenere i casi gestibili vicino a casa, ma intensificare rapidamente l’assistenza quando compaiono segnali di pericolo.
Iniziare il trattamento prima, senza eccessi
La formazione sembrava anche influenzare quando i medici dicevano che avrebbero iniziato i farmaci per il diabete. Per i pazienti senza problemi di salute importanti, i medici formati erano più inclini a iniziare la terapia farmacologica poco dopo che l’HbA1c superava il 6,5%, invece di aspettare che superasse il 7%. Questo spostamento verso un trattamento più precoce è importante perché il controllo stretto della glicemia nelle fasi iniziali del diabete ha dimostrato di ridurre le complicanze a lungo termine quali danni agli occhi, ai reni e ai nervi. Tuttavia, quando si trattava di aumentare la dose o aggiungere nuovi farmaci in una fase successiva, o di scegliere obiettivi glicemici precisi, i due gruppi di medici hanno risposto in modo piuttosto simile. Ciò suggerisce che il programma abbia modificato soprattutto i punti di ingresso nella terapia e nell’invio, più che mirare a un controllo complessivamente più aggressivo.
Promesse, limiti e implicazioni per i pazienti
Come ogni studio, anche questo ha dei limiti. I medici che hanno partecipato al corso lo hanno scelto volontariamente e potrebbero essere stati già più motivati. Il sondaggio ha rilevato ciò che i medici hanno detto che avrebbero fatto, non ciò che è effettivamente accaduto con pazienti reali. Inoltre, lo studio si è svolto in una singola provincia turca, quindi i modelli potrebbero non essere identici altrove. Tuttavia, i risultati offrono un messaggio incoraggiante: una formazione strutturata e basata sui casi per i medici di famiglia può essere collegata a decisioni terapeutiche più precoci e a meno invii non necessari, senza favorire ritardi rischiosi per i pazienti più gravi. Per le persone che vivono con il diabete di tipo 2 o che sono a rischio, ciò suggerisce che investire nell’istruzione e nella fiducia dei medici di frontiera potrebbe significare ricevere cure tempestive più vicine a casa e potenzialmente prevenire complicanze prima che diventino pericolose per la vita.
Citazione: Coşkun, Y., Karagün, B. & Bakıner, O. Association between a structured training programme and self-reported clinical inertia in type 2 diabetes management in primary care. Sci Rep 16, 5878 (2026). https://doi.org/10.1038/s41598-026-36726-5
Parole chiave: diabete di tipo 2, cure primarie, inerzia clinica, formazione dei medici, educazione sul diabete