Clear Sky Science · it
La terapia evolutiva può essere applicata al carcinoma polmonare non a piccole cellule?
Riconsiderare il trattamento del cancro come una competizione evolutiva
La cura del cancro viene spesso dipinta come una battaglia lineare: somministrare i farmaci più potenti possibile e cercare di eliminare ogni singola cellula tumorale. Tuttavia, nei tumori rapidi e aggressivi come il carcinoma polmonare non a piccole cellule (NSCLC) avanzato, questo approccio di “attacco massimo” spesso si ritorce contro. I tumori si riducono inizialmente, ma quasi sempre ricrescono, ora dominati da cellule resistenti ai farmaci. Questo studio pone una domanda provocatoria: e se, invece di cercare di annientare il tumore, i medici lo trattassero come un ecosistema in evoluzione e usassero schemi di somministrazione che mantengano deliberatamente alcune cellule sensibili al farmaco per contenere quelle resistenti?
Perché il trattamento standard ad alte dosi può accelerare la resistenza
Nella pratica corrente, i pazienti con NSCLC metastatico e certe alterazioni genetiche spesso ricevono pillole quotidiane chiamate inibitori delle tirosin chinasi (TKI), come l'erlotinib. Questi farmaci possono ridurre drasticamente i tumori all'inizio, ma quasi tutti i pazienti alla fine recidivano perché sopravvivono cellule tumorali resistenti che prendono il sopravvento. Quando i medici spingono la dose al massimo tollerabile, vengono principalmente eliminate le cellule sensibili che rispondono bene al farmaco. Le cellule resistenti, che possono sopravvivere anche a dosi elevate, si trovano improvvisamente con meno competizione per spazio e nutrienti. Il risultato è una “vittoria” evolutiva per le cellule tumorali più robuste, e il tumore ritorna, ora molto più difficile da trattare. 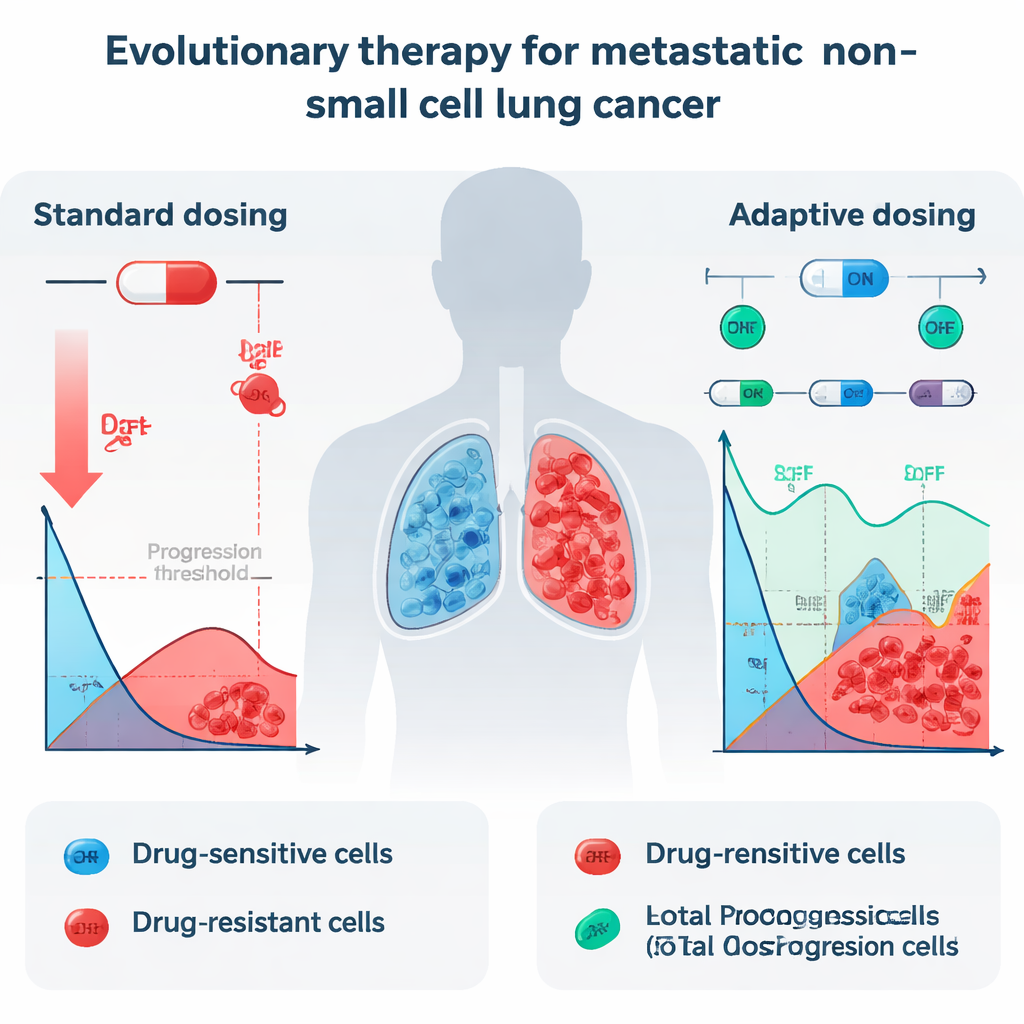
Usare la matematica per testare una nuova strategia di dosaggio su pazienti reali
I ricercatori hanno esplorato se una strategia diversa, chiamata terapia evolutiva, potesse funzionare nello stadio IV di NSCLC. La terapia evolutiva non mira a eradicare il tumore del tutto. Invece, cerca di controllarlo mantenendo una miscela stabile di cellule sensibili e resistenti, permettendo alle cellule sensibili di “soffocare” quelle resistenti. Il team ha adottato un protocollo on–off specifico che aveva già mostrato promettenti risultati nel cancro della prostata, e si è chiesto: questo tipo di strategia sarebbe teoricamente efficace anche per il cancro polmonare? Per rispondere, hanno analizzato misurazioni dettagliate delle dimensioni del tumore di 13 pazienti con NSCLC trattati con erlotinib in uno studio clinico, convertendo le scansioni in volume tumorale totale nel tempo e inserendo questi dati in una suite di modelli matematici.
Trovare il modello che cattura realmente la resistenza
Gli investigatori hanno testato 26 modelli diversi di crescita tumorale, tutti suddividendo le cellule cancerose in due gruppi: sensibili al farmaco e resistenti. Questi modelli differivano nel modo in cui descrivevano i limiti di crescita, come i due tipi cellulari competono tra loro, come il farmaco è processato nell'organismo e come il trattamento uccide le cellule. Molti modelli più semplici si adattavano ragionevolmente ai dati dei pazienti quando i tumori si limitavano a ridursi. Ma quando i tumori seguivano un andamento più realistico a “U”—riducendosi con il trattamento e poi ricrescendo con l'emergere della resistenza—la maggior parte dei modelli falliva. La corrispondenza migliore è risultata essere un tipo chiamato modello gompertziano che includeva due idee cruciali: primo, i tumori non possono crescere senza limiti (sperimentano sovraffollamento), e secondo, cellule sensibili e resistenti competono in modo asimmetrico, quindi il successo di un tipo dipende da quante cellule dell'altro tipo sono presenti.
Simulare la terapia adattiva rispetto alla cura standard
Una volta identificati i modelli con la migliore adattabilità, il team li ha usati per simulare due strategie di trattamento per ciascun paziente: la solita dose costante al massimo e un protocollo adattivo ispirato a Zhang e colleghi. Nell'approccio adattivo, l'erlotinib viene somministrato finché il tumore non si riduce alla metà della sua dimensione iniziale, poi il farmaco viene sospeso per permettere la ricrescita delle cellule sensibili; il trattamento riprende una volta che il tumore ritorna alla dimensione di partenza, e questo ciclo si ripete. In tutti i modelli ben performanti che includevano la competizione tra tipi cellulari, questa strategia adattiva ha costantemente ritardato il tempo fino a quando il tumore superava il 110% della sua dimensione iniziale—un punto di riferimento comune per la progressione. Nel miglior modello gompertziano con competizione, il tempo mediano alla progressione è aumentato da circa 24,8 mesi con il dosaggio standard a 42,3 mesi con il protocollo adattivo, un guadagno di circa un anno e mezzo. 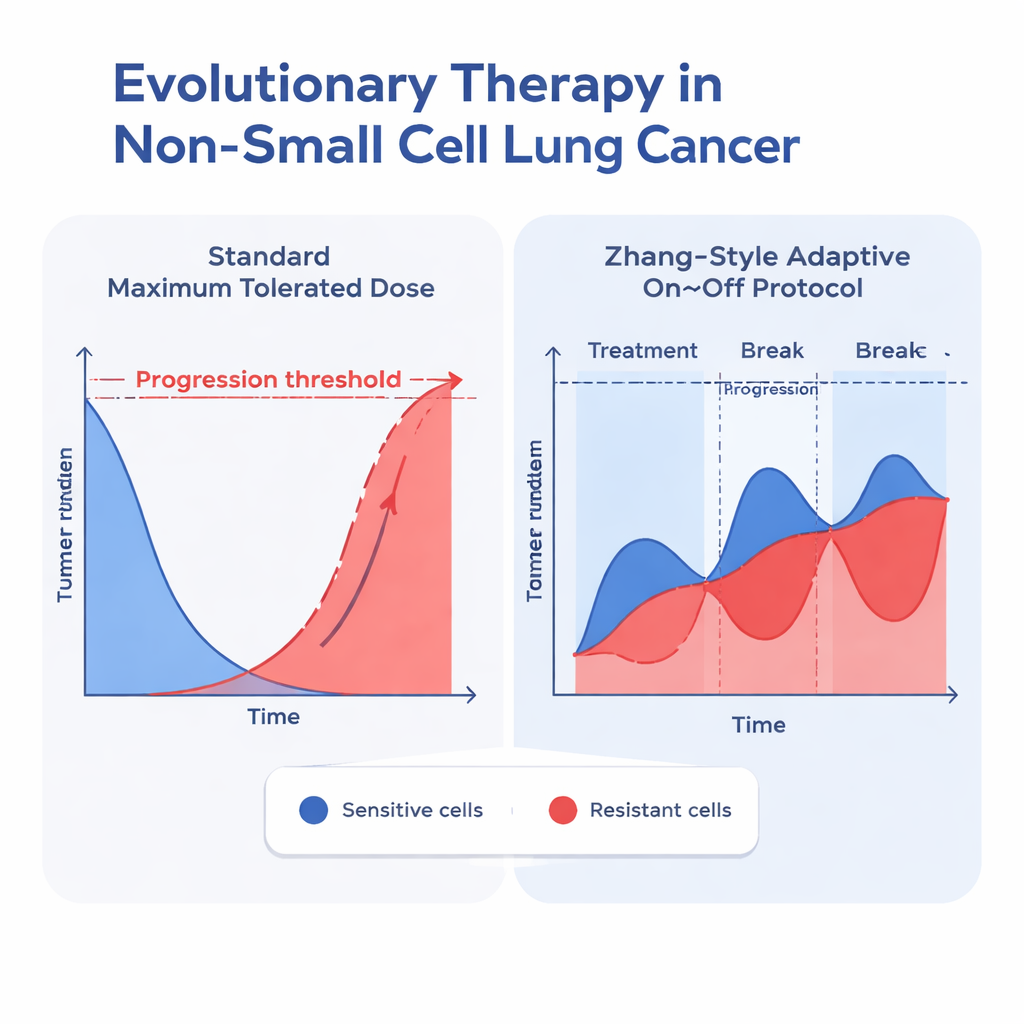
Cosa potrebbe significare per i pazienti futuri
Questo lavoro non cambia ancora il modo in cui i medici trattano oggi i pazienti con NSCLC, ma offre una potente prova di principio. Basando i loro modelli su dati reali di pazienti e insistendo che i modelli riproducano non solo la riduzione iniziale ma anche la ricrescita guidata dalla resistenza, gli autori mostrano che la terapia evolutiva è teoricamente praticabile anche in un cancro rapido e letale. I loro risultati suggeriscono che pause di trattamento attentamente temporizzate potrebbero prolungare il controllo della malattia usando le cellule sensibili al farmaco come alleate anziché come danno collaterale. Per trasformare questa idea in pratica saranno necessari più dati, biomarcatori migliori come esami del sangue che seguono il DNA tumorale, e rigorosi trial clinici. Tuttavia, il messaggio per i lettori non specialisti è chiaro: a volte, il modo più intelligente di combattere il cancro non è colpirlo il più forte possibile, ma indirizzarne l'evoluzione in modo che rimanga un nemico gestibile e meno aggressivo.
Citazione: Jansén-Storbacka, L.R., Honasoge, K.S., Molnárová, E. et al. Can evolutionary therapy be applied in non-small cell lung cancer?. Sci Rep 16, 7442 (2026). https://doi.org/10.1038/s41598-026-36712-x
Parole chiave: terapia evolutiva, carcinoma polmonare non a piccole cellule, resistenza ai farmaci, dosaggio adattivo, oncologia matematica