Clear Sky Science · it
Valore prognostico comparativo della troponina cardiaca ad alta sensibilità e del NT-proBNP per la mortalità a 30 giorni nei pazienti critici non cardiaci
Perché gli esami cardiaci contano anche oltre gli infarti
Quando le persone arrivano in un’unità di terapia intensiva (UTI), la crisi immediata è spesso una polmonite, una sepsi, un trauma o un intervento chirurgico maggiore — non un infarto classico. Eppure i medici misurano di routine esami del sangue legati al cuore per valutare quanto siano gravi questi pazienti. Questo studio ha posto una domanda pratica con implicazioni di vita o di morte: quando il problema non è primariamente cardiaco, quale comune esame cardiaco segnala meglio chi corre il rischio maggiore di morire entro 30 giorni?
Due segnali da un cuore in difficoltà
La medicina moderna si affida a indizi di laboratorio chiamati biomarcatori — molecole nel sangue che riflettono ciò che accade all’interno degli organi. I ricercatori si sono concentrati su due biomarcatori cardiaci ampiamente utilizzati. La troponina cardiaca ad alta sensibilità T (spesso abbreviata in troponina) aumenta quando le cellule del muscolo cardiaco sono danneggiate, anche lievemente. Il NT-proBNP, invece, cresce quando le pareti del cuore sono tese e sotto pressione, per esempio quando l’organismo trattiene troppi liquidi. Entrambi i test vengono ordinati di routine nelle UTI, anche per pazienti il cui problema principale è l’insufficienza respiratoria, un’infezione o uno shock. Tuttavia, poiché questi livelli spesso si elevano nella malattia critica anche in assenza di una patologia cardiaca classica, i medici non erano sicuri di quale test avesse più peso nel predire la sopravvivenza.
Come è stato condotto lo studio
Il team ha esaminato le cartelle di 827 adulti ricoverati in una UTI mista medico-chirurgica a Cracovia, Polonia, tra il 2021 e il 2022. Hanno deliberatamente escluso i pazienti il cui motivo principale di ricovero era un’emergenza cardiaca come un infarto, uno scompenso cardiaco acuto, un’embolia polmonare massiva o un arresto cardiaco. È rimasto così un gruppo tipico di molte UTI: persone con gravi problemi respiratori, varie forme di shock, infezioni gravi e pazienti post-operatori dopo grandi interventi non cardiaci. Troponina e NT-proBNP sono stati misurati per ogni paziente all’inizio della degenza in UTI, usando gli stessi metodi di laboratorio. I ricercatori hanno poi monitorato chi era vivo o morto 30 giorni dopo, tenendo conto anche dell’età e di un punteggio standard chiamato SOFA che riassume quanto stanno fallendo diversi organi.
Cosa hanno rivelato i numeri
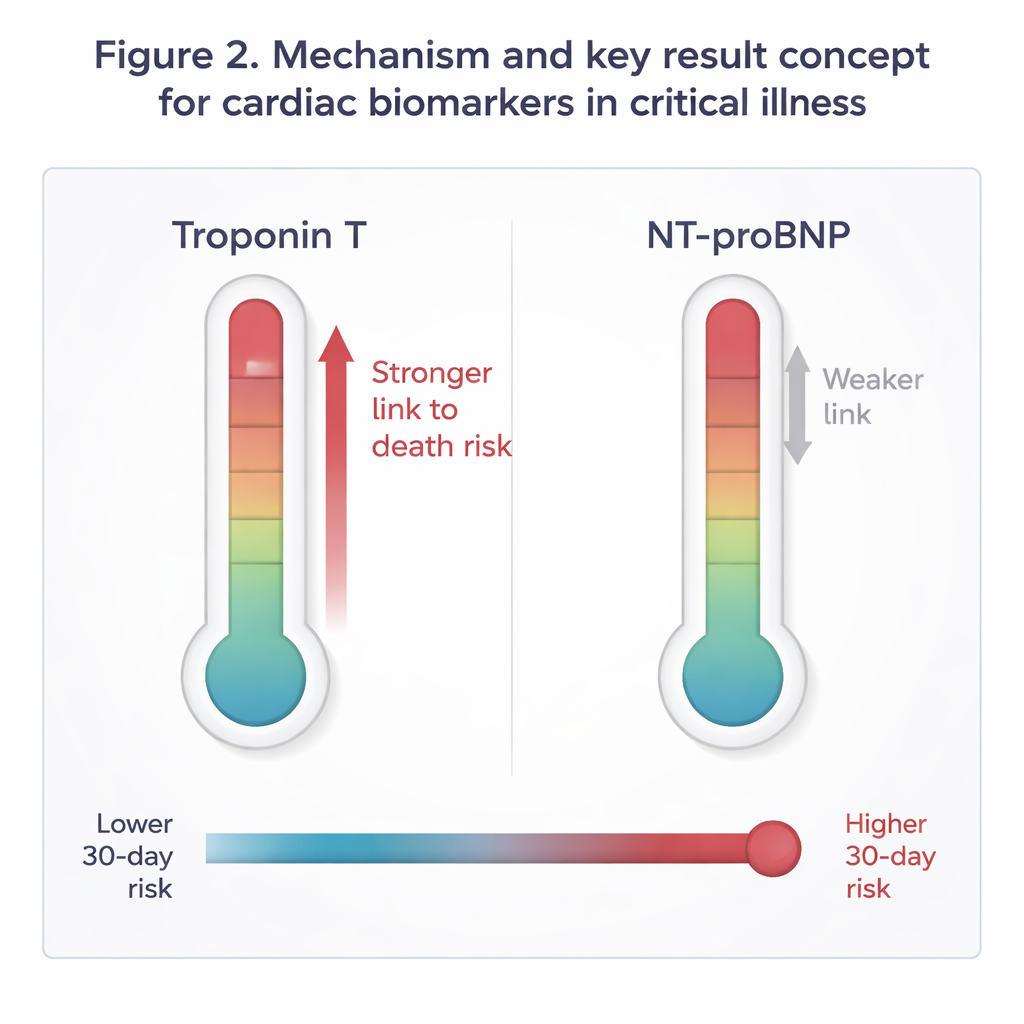
A prima vista, entrambi i biomarcatori sembravano più elevati nei pazienti deceduti: i non sopravvissuti avevano valori mediani di troponina e NT-proBNP circa doppi rispetto ai sopravvissuti. Ma il test cruciale era verificare se queste differenze contassero ancora dopo l’aggiustamento per età e gravità complessiva della malattia. Utilizzando modelli statistici che mettevano i due biomarcatori sullo stesso piano, la troponina è rimasta chiaramente associata a un rischio più elevato di morte, mentre il NT-proBNP no. I pazienti nel quarto più alto dei valori di troponina avevano circa il 44% di rischio in più di morire entro 30 giorni rispetto a quelli nel quarto più basso, anche dopo aver considerato età e punteggio SOFA. Aggiungere la troponina al modello clinico ha reso le previsioni più accurate, mentre aggiungere il NT-proBNP non ha migliorato in modo significativo il pronostico. Combinare entrambi i marcatori non ha offerto alcun vantaggio reale oltre la troponina da sola.
Cosa significa per la cura in UTI
Questi risultati suggeriscono che, nei pazienti critici senza una diagnosi cardiaca primaria, un danno sottile o evidente al muscolo cardiaco può essere un segnale di avvertimento più indicativo rispetto al grado di tensione delle pareti o di sovraccarico di liquidi. La troponina sembra condensare in un unico segnale di rischio molteplici processi dannosi comuni nella malattia critica — bassa pressione sanguigna, scarsa perfusione ossigenativa e infiammazione massiccia. Lo studio non mette in discussione l’uso del NT-proBNP; questo test rimane utile per comprendere lo stato dei liquidi e lo sforzo cardiaco nascosto. Ma quando si tratta di stimare la sopravvivenza a breve termine, la troponina ha fornito l’allarme precoce più affidabile, e lo ha fatto in modo coerente sia nei pazienti medici sia in quelli chirurgici, e sia nei casi con sepsi che senza.
Messaggio chiaro per pazienti e famiglie
Per le famiglie che assistono una persona cara in lotta per la vita in UTI, le lunghe liste di esami possono risultare sconcertanti. Questa ricerca offre un messaggio più chiaro: quando i medici misurano esami cardiaci in persone la cui malattia principale non è un infarto, un aumento della troponina è un segnale di pericolo più forte nel mese successivo rispetto a un aumento del NT-proBNP. La troponina agisce come un indicatore sensibile che il cuore è stato danneggiato durante lo stress complessivo della malattia critica, e quei pazienti potrebbero richiedere monitoraggio particolarmente attento e controlli focalizzati sul cuore. Pur non esistendo un singolo esame in grado di prevedere il futuro con certezza, capire quali marcatori hanno più peso può aiutare i clinici a concentrare l’attenzione dove è più necessaria.
Citazione: Świstek, R., Szpunar, W., Droś, J. et al. Comparative prognostic value of high-sensitivity cardiac troponin T and NT-proBNP for 30-day mortality in non-cardiac critically ill patients. Sci Rep 16, 6156 (2026). https://doi.org/10.1038/s41598-026-36605-z
Parole chiave: malattia critica, terapia intensiva, biomarcatori cardiaci, troponina, NT-proBNP