Clear Sky Science · it
Rilevanza clinica del genotipaggio parziale dell’HPV nello screening del cancro cervicale
Perché è importante per la salute delle donne
Il cancro della cervice è uno dei tumori più prevenibili, eppure migliaia di donne nel mondo vengono ancora diagnosticate ogni anno. Lo screening moderno si basa sempre più sui test per il papillomavirus umano (HPV), il virus responsabile di quasi tutti i casi di cancro cervicale. Questo studio finlandese pone una domanda pratica con conseguenze reali: se i medici non cercano solo l’HPV in generale, ma individuano specificamente i tipi più pericolosi—HPV16 e HPV18—possono decidere meglio quali donne richiedono un monitoraggio più stretto e quali possono evitare esami supplementari in sicurezza?
Uno sguardo più attento ai tipi di HPV
L’HPV non è un unico virus ma una grande famiglia di tipi correlati. Un piccolo gruppo, definito ad alto rischio, è associato al cancro cervicale. Anche all’interno di questo gruppo ad alto rischio, alcuni tipi sono più pericolosi di altri. HPV16 e HPV18 sono noti a livello mondiale come i principali colpevoli. Il programma nazionale di screening della Finlandia utilizza il test HPV dal 2012, ma finora ha trattato tutti i tipi ad alto rischio allo stesso modo nella gestione delle pazienti. Gli autori hanno studiato se separare HPV16 e HPV18 dagli altri tipi ad alto rischio potesse affinare le stime di rischio e migliorare il triage delle donne dopo un test positivo.
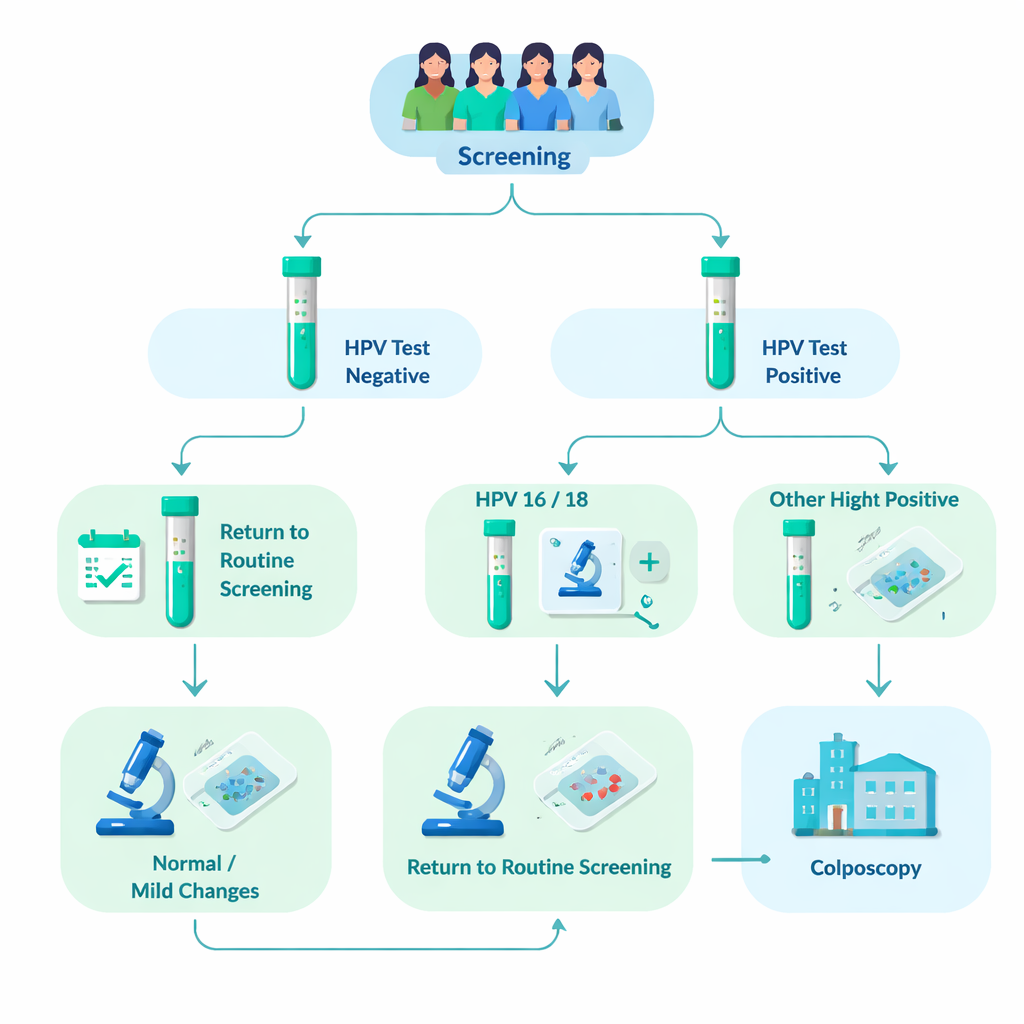
Seguire oltre 76.000 donne sottoposte a screening
Il team di ricerca ha analizzato i dati di 76.482 donne che hanno partecipato allo screening cervicale organizzato a Tampere e nei comuni limitrofi tra il 2012 e il 2023. Circa l’8% (6.031 donne) è risultato positivo per HPV ad alto rischio. Tutte queste donne hanno effettuato un esame microscopico aggiuntivo delle cellule cervicali (citologia). Le pazienti con campioni già evidenzianti anomalie chiare sono state indirizzate direttamente a un esame più approfondito chiamato colposcopia, durante il quale possono essere prelevati piccoli campioni di tessuto (biopsie). Le donne con campioni citologici normali o solo lievemente anomali sono state invitate a tornare dopo 12–24 mesi per un nuovo test HPV. Se l’HPV persisteva, anch’esse venivano indirizzate alla colposcopia. Questo disegno di studio nel contesto reale ha permesso ai ricercatori di osservare quanto spesso si verificassero effettivamente cambiamenti tissutali seri in ciascun gruppo di genotipo HPV nel corso di diversi anni.
Il rischio non è uguale per tutti gli HPV ad alto rischio
Confrontando gli esiti, HPV16 è emerso chiaramente. Tra le donne HPV-positive, le lesioni di alto grado o peggiori sono state riscontrate in circa il 37% di chi aveva HPV16, nel 26% di chi aveva HPV18 e solo nel 20% circa delle donne portatrici di altri tipi ad alto rischio. Il rischio era particolarmente elevato nelle donne con HPV16 associato a un altro tipo ad alto rischio. Le donne più giovani (30–40 anni) avevano più frequentemente riscontri di alto grado rispetto alle donne più anziane, e HPV16 e HPV18 erano più comuni in questi gruppi d’età. È importante notare che, anche quando il campione citologico iniziale appariva normale, le donne con HPV16 o HPV18 avevano comunque una probabilità molto più alta di avere una malattia di alto grado occultata rispetto alle donne con altri tipi di HPV.
Infezioni persistenti e il loro significato
Lo studio ha esaminato anche che cosa è successo alle donne con citologia lieve o normale che sono tornate per il controllo. Tra coloro che inizialmente avevano HPV16, circa due terzi presentavano ancora la stessa infezione al follow-up, una persistenza maggiore rispetto alla maggior parte degli altri tipi. L’infezione persistente da HPV16 o HPV18 è stata spesso seguita da cambiamenti di alto grado nella cervice. I ricercatori si sono poi posti una domanda “what if?”: cosa sarebbe successo se tutte le donne con HPV16 o HPV18 e citologia lieve fossero state inviate direttamente alla colposcopia fin dall’inizio? Hanno scoperto che questo avrebbe aumentato le richieste di colposcopia di circa il 7% ma avrebbe portato alla diagnosi precoce di un solo caso di cancro invasivo in questa coorte—suggerendo che il beneficio maggiore sarebbe stato snellire l’assistenza evitando un test di controllo aggiuntivo piuttosto che cambiare radicalmente gli esiti oncologici.

Cosa significa per i programmi di screening
Nel complesso, i risultati supportano l’uso del genotipaggio parziale dell’HPV—separando HPV16 e HPV18 dagli altri tipi ad alto rischio—nel programma di screening per il cancro cervicale in Finlandia. Le donne con HPV16 o HPV18 hanno chiaramente un rischio maggiore e potrebbero ragionevolmente essere indirizzate direttamente alla colposcopia, anche quando il loro campione citologico appare normale o solo lievemente anomalo, soprattutto nelle fasce d’età più giovani. Ciò semplificherebbe il follow-up, ridurrebbe il numero di test di controllo e concentrerebbe gli accertamenti intensivi su chi è a maggior rischio, accettando un modesto aumento di esami invasivi. Con il proseguire della vaccinazione contro l’HPV e la conseguente riduzione di HPV16 e HPV18 nella popolazione, lo studio suggerisce anche che in futuro lo screening potrebbe dover prestare maggiore attenzione ad altri tipi ad alto rischio. Per ora, però, l’utilizzo di un genotipaggio mirato offre un modo pratico per rendere lo screening del cancro cervicale sia più sicuro sia più efficiente.
Citazione: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Parole chiave: HPV16, screening per il cancro cervicale, genotipaggio HPV, colposcopia, vaccinazione HPV