Clear Sky Science · it
Classificazione dell'ipermobilità dell'articolazione temporomandibolare basata su radiografie laterali della ATM e risonanza magnetica per contribuire a un protocollo di trattamento non chirurgico
Perché l’«iperflessibilità» dell’articolazione della mandibola conta
Molte persone riescono ad aprire la bocca abbastanza da mordere un panino alto o sbadigliare profondamente senza pensarci. Ma per alcuni, l’articolazione della mandibola sul lato del viso — l’articolazione temporomandibolare, o ATM — si muove troppo e con troppa libertà. Ciò può provocare schiocchi dolorosi, la mandibola che resta bloccata aperta o una paura costante che un grande sbadiglio porti al pronto soccorso. Lo studio riassunto qui ha cercato di mettere ordine in questo problema confuso creando un metodo semplice, basato su immagini, per distinguere i diversi tipi di movimento eccessivo della mandibola e associare ciascun tipo a un piano di trattamento non chirurgico.
Trasformare sintomi sparsi in stadi chiari
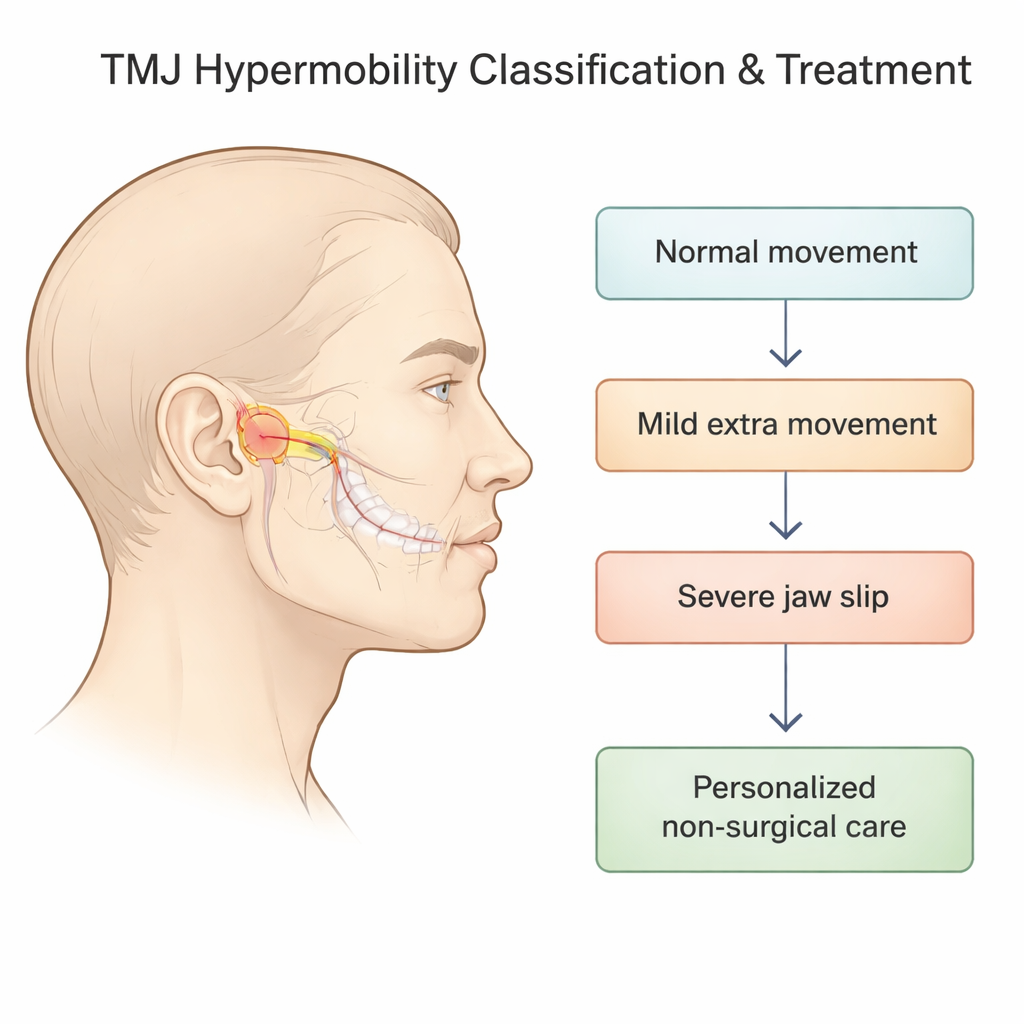
I ricercatori si sono concentrati sull’«ipermobilità» dell’ATM — situazioni in cui la parte mobile dell’articolazione (il condilo) scivola troppo in avanti fuori dalla sua cavità e può trascinare o perdere il disco ammortizzante che si trova tra le ossa. I sistemi precedenti cercavano di descrivere questo usando solo radiografie, ma tralasciavano cosa accadeva al disco e non sempre riflettevano la sensazione e la funzione reali della mandibola. In questo progetto il team ha combinato radiografie laterali dell’articolazione con esami di risonanza magnetica, che possono mostrare il disco e i tessuti molli circostanti nei dettagli, per costruire una classificazione in cinque stadi che va dal movimento normale a una grave lussazione non auto‑correggente.
Dal movimento normale allo «scivolamento» e al blocco della mandibola
Nel nuovo sistema, lo Stadio 0 rappresenta l’apertura normale: l’osso mandibolare si trova direttamente sotto la cresta ossea davanti all’orecchio e il disco è posizionato ordinatamente tra osso e cavità. Gli Stadi 1 e 2 descrivono «scivolamenti auto‑riducenti» della mandibola, in cui il condilo si posiziona davanti alla cresta ma riesce ancora a rientrare da solo; all’interno di ciascuno di questi stadi il disco può essere normale, scivolare in avanti e poi riposizionarsi con un pop, oppure rimanere spostato. Lo Stadio 3 copre eventi più seri in cui la mandibola resta bloccata aperta e non torna da sola, mentre lo Stadio 4 descrive un quadro in cui il disco si sposta all’indietro durante l’apertura. Questa visione più dettagliata è importante perché l’esatta combinazione di posizione ossea e comportamento del disco aiuta a prevedere sintomi come schiocchi, dolore o blocco e suggerisce quanto aggressivamente sia necessario stabilizzare l’articolazione.
Testare un piano di trattamento graduale a base di ago
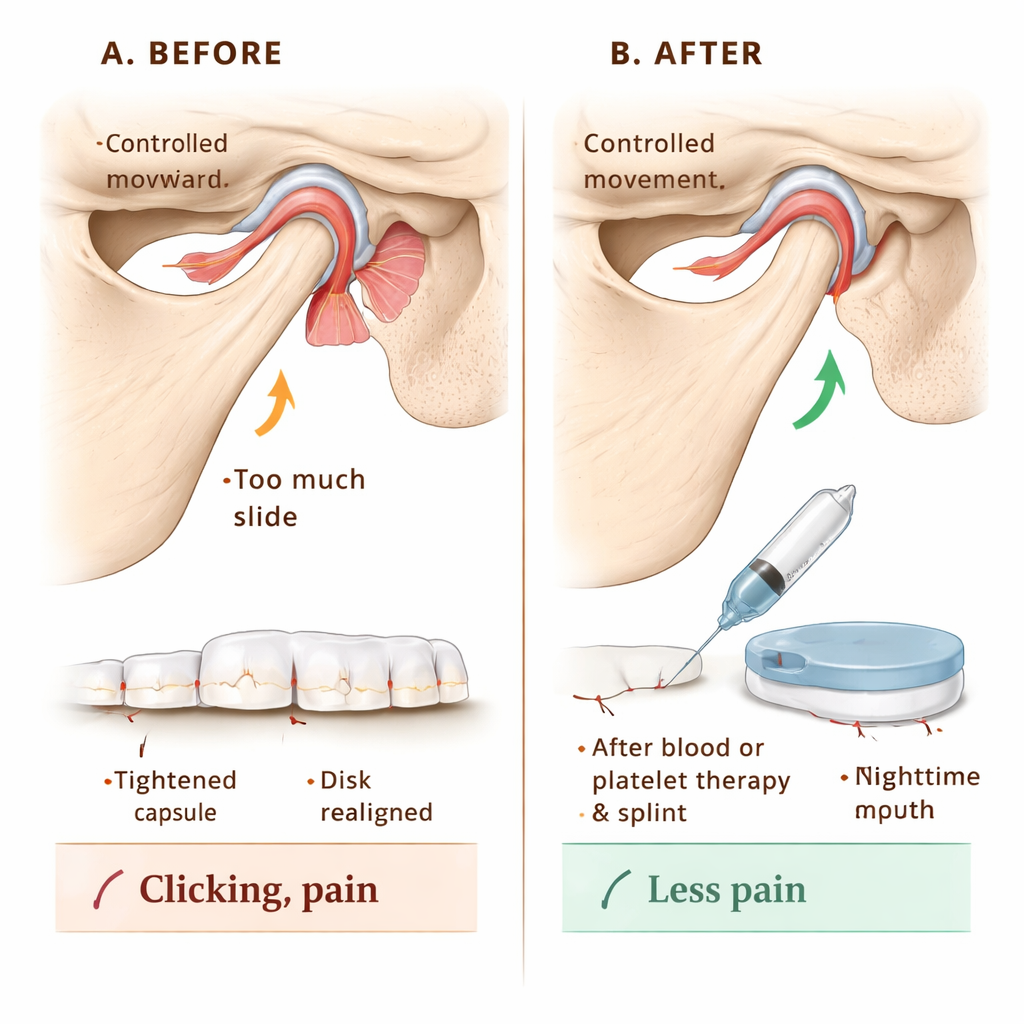
Per verificare se questa classificazione potesse guidare la cura, il team ha seguito 144 pazienti con ipermobilità dell’ATM. Tutti hanno ricevuto informazioni su come proteggere l’articolazione — per esempio evitando sbadigli estremi e sport di contatto. Il trattamento principale consisteva nel lavaggio dello spazio articolare con fluido (artrocentesi) seguito dall’iniezione del sangue del paziente o di una frazione concentrata e ricca di fattori di crescita del suo sangue chiamata fibrina ricca di piastrine iniettabile (I‑PRF). Queste iniezioni mirano a provocare una lieve cicatrizzazione e un’irrobustimento attorno alla capsula articolare, limitando quanto la mandibola può scivolare in avanti. Per i pazienti le cui superfici articolari mostravano anche usura, si preferiva l’I‑PRF per favorire la guarigione dei tessuti; gli altri ricevevano semplici iniezioni di sangue. Negli stadi in cui il disco era spostato, i pazienti indossavano anche un bite notturno personalizzato per un anno, regolato nello spessore per riposizionare delicatamente la mandibola e favorire una relazione disco‑osso più sana. Un’immobilizzazione temporanea della mandibola con bendaggi, viti o tutori per due settimane ha aiutato i tessuti iniettati a guarire senza essere sovraallungati.
Misurare dolore, movimento e rumori
Nel corso di 12 mesi i ricercatori hanno monitorato tre risultati pratici: quanto i pazienti riuscivano ad aprire volontariamente la bocca, quanto dolore percepivano su una scala da 0 a 10 e se erano presenti rumori articolari come click o schiocchi. Prima del trattamento molti pazienti potevano aprire la bocca in modo estremamente ampio — un segno di ipermobilità più che di salute — e riferivano punteggi di dolore elevati intorno a 8 su 10, con rumori articolari in tutti i casi. Dopo il trattamento l’apertura media si è ridotta verso un intervallo più normale, i punteggi del dolore sono scesi a zero entro sei mesi e sono rimasti tali, e i rumori articolari sono scomparsi in tutti i pazienti già dal controllo al primo mese. Sia le iniezioni di sangue sia l’I‑PRF hanno funzionato bene; il sangue semplice ha limitato leggermente di più l’eccessiva apertura rispetto all’I‑PRF, mentre il sollievo dal dolore a lungo termine è risultato simile tra i due metodi.
Cosa significa per le persone con problemi alla mandibola
Per pazienti e clinici, questo lavoro offre una mappa più chiara. Invece di trattare allo stesso modo ogni mandibola rumorosa o instabile, i medici possono usare immagini semplici per assegnare uno stadio che catturi sia quanto si muove l’osso mandibolare sia cosa fa il disco ammortizzante. Quello stadio indica quindi un piano non chirurgico personalizzato che combina educazione, breve immobilizzazione, iniezioni mirate nell’articolazione e, quando necessario, un bite attentamente progettato. I risultati di questo studio suggeriscono che un approccio del genere può ridurre in modo affidabile il dolore, attenuare i click fastidiosi e contenere il movimento eccessivo della mandibola senza ricorrere nella maggior parte dei casi a interventi chirurgici che alterano l’osso.
Citazione: Hegab, A.F., Shuman, M., Al Hameed, H.A. et al. Classification of temporomandibular joint hypermobility based on lateral TMJ, and magnetic resonance imaging contributing to a nonsurgical treatment protocol. Sci Rep 16, 6345 (2026). https://doi.org/10.1038/s41598-026-36461-x
Parole chiave: articolazione della mandibola, ipermobilità ATM, RM, trattamento non chirurgico, iniezione di sangue