Clear Sky Science · it
Caratteristiche di base associate alla mortalità tra i bambini con HIV che iniziano ART in una clinica distrettuale rurale del Mozambico
Perché questo studio è importante per la salute dei bambini
Il trattamento dell’HIV ha trasformato un tempo un’infezione fatale in una condizione gestibile per molti adulti, ma i bambini—soprattutto in contesti rurali e a basso reddito—muoiono ancora a tassi preoccupanti. Questo studio condotto in un ospedale distrettuale rurale nel sud del Mozambico ha seguito oltre 1.300 bambini con HIV che hanno iniziato la terapia antiretrovirale (ART) tra il 2002 e il 2019. Chiedendosi chi è sopravvissuto e chi no, i ricercatori hanno identificato quali bambini sono più a rischio e cosa può essere modificato nelle cliniche e nei sistemi sanitari per offrire loro maggiori possibilità di vita.
Vita e morte in una clinica HIV rurale
All’ospedale Carmelo di Chókwè, un centro di riferimento che serve una popolazione per lo più rurale, 1.341 bambini sotto i 15 anni hanno iniziato il trattamento per l’HIV in un arco di 17 anni. Complessivamente, hanno contribuito con oltre 6.700 «anni-bambino» di osservazione—periodi durante i quali i loro progressi, le ricadute e gli esiti sono stati registrati in un sistema di cartella clinica elettronica. Nel complesso, circa il 14% di questi bambini è morto durante il trattamento, corrispondente a 2,8 decessi ogni 100 anni-bambino, un tasso simile ad altri contesti africani ma ancora tutt’altro che accettabile. La maggior parte dei bambini ha iniziato le cure come pazienti ambulatoriali e non aveva mai ricevuto farmaci per l’HIV prima; molti, però, mostravano già segni di infezione avanzata al momento dell’arrivo. 
I bambini più piccoli affrontano la sfida più dura
L’età si è rivelata uno dei predittori di sopravvivenza più forti. I bambini di due anni o meno al momento dell’inizio del trattamento avevano più del doppio della probabilità di morire rispetto a quelli che avevano iniziato la terapia nella prima adolescenza. I bambini piccoli hanno sistemi immunitari meno maturi e sono più vulnerabili a infezioni gravi e alla malnutrizione. I risultati dello studio confermano un quadro più ampio osservato in tutta l’Africa: ritardi nella diagnosi dell’HIV negli infanti, uniti a un accesso limitato a una buona alimentazione e a farmaci preventivi, creano una finestra temporale pericolosa in cui persino l’ART, pur salvavita, può arrivare troppo tardi per invertire pienamente i danni.
Quando la diagnosi tardiva si combina con una malattia grave
Oltre all’età, la gravità della malattia al momento dell’avvio del trattamento è risultata cruciale. I bambini che hanno iniziato l’ART mentre erano abbastanza malati da richiedere il ricovero avevano quasi il doppio del rischio di morte rispetto a quelli che erano sufficientemente in forma da essere trattati come ambulatoriali. Allo stesso modo, coloro che erano già negli stadi più avanzati della malattia da HIV, o che presentavano conteggi di CD4 molto bassi—un marcatore di sistema immunitario fortemente compromesso—avevano probabilità di morte più elevate di diversi ordini di grandezza. Molti di questi bambini combattevano anche la tubercolosi (TB). Se hanno richiesto il trattamento per la TB entro tre mesi dall’inizio dei farmaci antiretrovirali, il rischio di morte è quasi raddoppiato, riflettendo sia il peso della TB stessa sia le complicazioni che possono sorgere quando un sistema immunitario in ripresa reagisce improvvisamente a infezioni nascoste.
Non tutti i regimi terapeutici sono uguali
Anche il tipo di combinazione di farmaci antiretrovirali ricevuta dai bambini ha fatto la differenza. I regimi basati sulla stavudina (D4T), un farmaco più vecchio ormai in gran parte eliminato, sono stati associati a un rischio di morte molto più alto. Al contrario, le combinazioni che includevano inibitori della proteasi—farmaci più potenti e moderni—o zidovudina (ZDV) sembravano proteggere i bambini, riducendo sostanzialmente il rischio di mortalità rispetto ad alcuni regimi a base di tenofovir. Poiché lo studio copre molti anni durante i quali le linee guida nazionali di trattamento sono cambiate, parte di questo schema riflette miglioramenti più ampi dell’assistenza nel tempo. Tuttavia, il messaggio è chiaro: regimi moderni, più sicuri e più potenti sono una componente chiave per mantenere i bambini in vita, specialmente se iniziati prima che l’HIV abbia devastato il loro sistema immunitario. 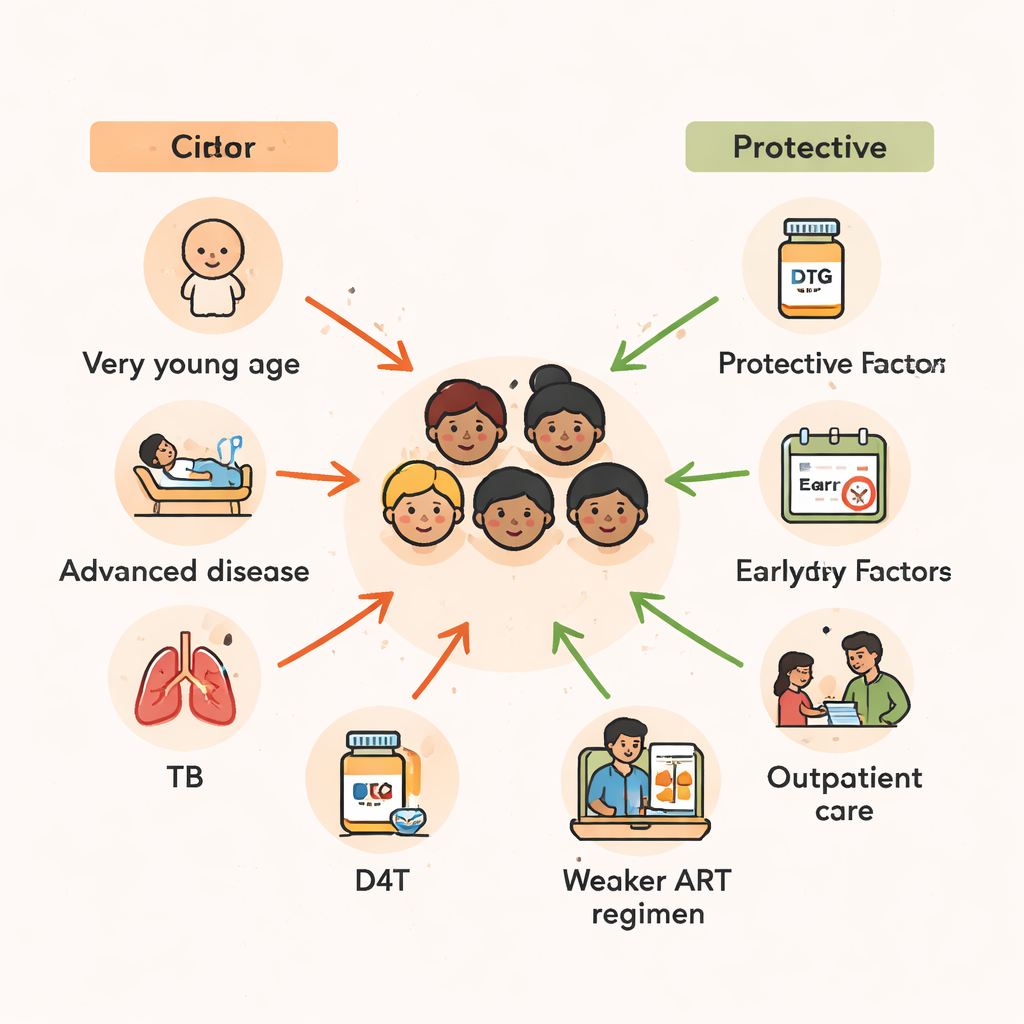
Trasformare le evidenze in cure migliori
In termini concreti, lo studio mostra che troppi bambini nel Mozambico rurale iniziano la terapia per l’HIV in ritardo—quando sono molto piccoli, già gravemente malati o affetti contemporaneamente da HIV e TB—e che questo ritardo aumenta notevolmente le loro probabilità di morire. Gli autori concludono che, per salvare più vite, le cliniche devono diagnosticare l’HIV prima, soprattutto negli infanti; iniziare il trattamento prima che il sistema immunitario crolli; effettuare uno screening accurato per infezioni nascoste come la TB; e utilizzare le combinazioni di farmaci più efficaci e adatte ai bambini oggi disponibili, come quelle a base di inibitori della proteasi o dolutegravir. Rafforzare la formazione del personale e l’assistenza incentrata sulla famiglia nelle aree rurali, sostengono gli autori, può trasformare queste indicazioni in pratica quotidiana, aiutando a convertire l’HIV da una malattia infantile mortale a una condizione controllabile, indipendentemente dal luogo di nascita del bambino.
Citazione: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Parole chiave: HIV pediatrico, terapia antiretrovirale, coinfezione tubercolosi, Mozambico, mortalità infantile