Clear Sky Science · it
Modelli alimentari e disregolazione emotiva nel disturbo borderline di personalità e nei disturbi alimentari come meccanismo condiviso alla base della gravità dei sintomi
Perché cibo ed emozioni contano
La maggior parte di noi sa che ciò che mangiamo influisce sulla linea e sulla salute del cuore, ma questo studio pone una domanda più profonda: le scelte alimentari quotidiane possono anche influenzare il modo in cui gestiamo emozioni intense e, di conseguenza, la gravità di problemi di salute mentale gravi come il disturbo borderline di personalità e i disturbi alimentari? Analizzando da vicino donne in trattamento psichiatrico, i ricercatori indagano se la qualità della dieta, il controllo emotivo e i sintomi psichiatrici siano collegati in una catena comune.
Chi è stato studiato e cosa è stato misurato
La ricerca ha seguito 136 donne in Polonia, di età compresa tra 18 e 50 anni, suddivise in quattro gruppi: donne con disturbo borderline di personalità (DBP), donne con disturbi alimentari (inclusi anoressia, bulimia e disturbo da alimentazione incontrollata), donne con entrambi DBP e un disturbo alimentare, e volontarie sane di confronto. Tutte le partecipanti hanno compilato un dettagliato questionario alimentare che rilevava la frequenza di consumo di vari alimenti nell’ultimo anno. Da questi dati i ricercatori hanno costruito punteggi semplici che indicano quanto la dieta di ciascuna donna assomigliasse a un modello in stile mediterraneo (ricco di frutta, verdura, cereali integrali, pesce e grassi salutari) e quanto frequentemente consumasse alimenti ricchi di acidi grassi omega-3, come pesce, noci, semi e alcuni oli vegetali.
Come sono state monitorate emozioni e sintomi
Per comprendere il funzionamento emotivo, il team ha utilizzato un questionario standard che misura la “disregolazione emotiva” — in termini quotidiani, la difficoltà a comprendere, accettare e gestire sentimenti forti e impulsi. Punteggi più alti indicano maggiori difficoltà emotive. Le donne hanno inoltre compilato strumenti che valutano la gravità attuale dei sintomi del DBP, i comportamenti alimentari disordinati, l’ansia e la depressione. Questo ha permesso ai ricercatori di osservare non solo chi aveva quale diagnosi, ma quanto gravi fossero i problemi di tutti i giorni lungo uno spettro di sintomi emotivi e comportamentali.
Chiare differenze nelle abitudini alimentari quotidiane
I modelli alimentari differivano in modo evidente tra i gruppi. Rispetto alle donne sane, le pazienti con DBP — in particolare quelle con DBP e un disturbo alimentare — tendevano a consumare meno alimenti tipici della dieta mediterranea e meno fonti di grassi omega-3, inclusi pesce, legumi, noci e semi. Le donne con DBP riferivano inoltre di bere più bevande zuccherate e energetiche e, in alcuni casi, di consumare più burro e panna. Le donne con disturbi alimentari in genere consumavano meno formaggi, carne rossa e alcol rispetto ai controlli sani, riflettendo uno stile alimentare più restrittivo piuttosto che un pattern chiaramente più sano. Complessivamente, il quadro emerso non era quello di un’estrema indulgenza in cibi spazzatura nei gruppi di pazienti, ma di diete carenti di alimenti protettivi e ricchi di nutrienti.
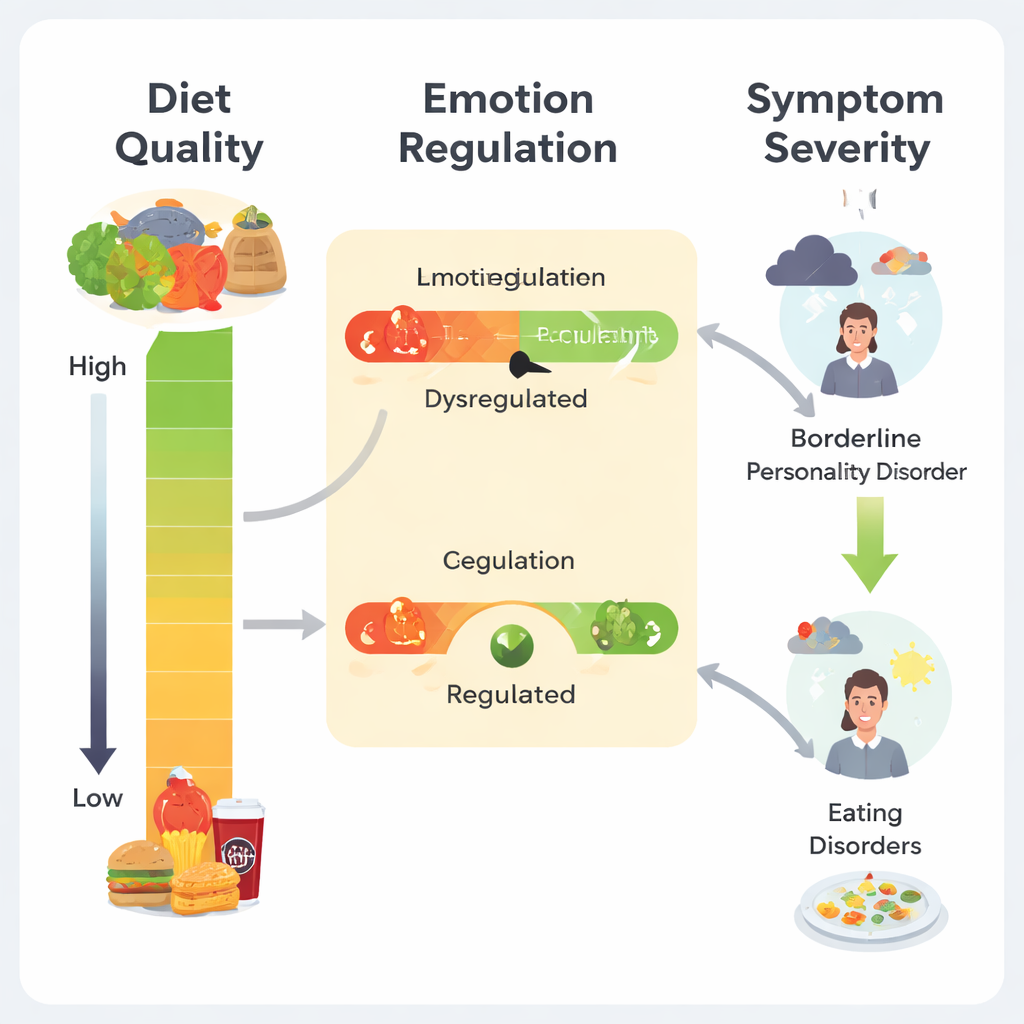
Una catena dalla dieta alle emozioni ai sintomi
Il fulcro dello studio sta in come questi elementi si incastrino. Le donne che consumavano più spesso alimenti in stile mediterraneo e cibi ricchi di omega-3 tendevano a riportare minori difficoltà nella regolazione delle emozioni e, a loro volta, sintomi meno gravi sia del DBP sia dei disturbi alimentari. Quando i ricercatori hanno utilizzato modelli statistici per testare questa catena, hanno trovato che la disregolazione emotiva in gran parte “trasmetteva” l’effetto della qualità della dieta sulla gravità dei sintomi. In altre parole, una dieta più sana era collegata a sintomi psichiatrici più lievi principalmente perché associata a un migliore autocontrollo emotivo. Per i disturbi alimentari, questo percorso indiretto è apparso in tutte le donne, ma è emerso anche un legame diretto aggiuntivo tra l’assunzione di omega-3 e la gravità dei sintomi solo nelle donne con una diagnosi di disturbo alimentare, suggerendo un vincolo biologico o comportamentale più marcato in questo gruppo.
Cosa significa nella vita reale
Per il lettore non specialista, la conclusione è al tempo stesso semplice e cauta: pur non potendo questo studio dimostrare causalità, suggerisce che consumare regolarmente alimenti ricchi di nutrienti — in particolare quelli tipici della dieta mediterranea e ricchi di grassi omega-3 — potrebbe favorire risposte emotive più sane, che sono centrali in condizioni come il DBP e i disturbi alimentari. A loro volta, una migliore regolazione emotiva potrebbe contribuire a ridurre l’intensità di comportamenti autodistruttivi e modelli alimentari estremi. I risultati non sostituiscono terapie psicologiche o farmaci consolidati, e il disegno dello studio non consente di stabilire se modifiche dietetiche da sole possano migliorare i sintomi. Tuttavia evidenziano la dieta come un elemento promettente e pratico di un più ampio puzzle terapeutico, e incoraggiano futuri trial a testare se interventi nutrizionali mirati possano alleviare in modo significativo la sofferenza emotiva in questi disturbi complessi.
Citazione: Kot, E., Skimina, E., Pietras, T. et al. Dietary patterns and emotion dysregulation in borderline personality disorder and eating disorders as a shared mechanism underlying symptom severity. Sci Rep 16, 6010 (2026). https://doi.org/10.1038/s41598-026-36068-2
Parole chiave: disturbo borderline di personalità, disturbi alimentari, regolazione emotiva, dieta mediterranea, acidi grassi omega-3