Clear Sky Science · it
Variazioni nel valore percepito dei terapeutici anti-SARS-CoV-2 in base al background clinico dei medici
Perché il prezzo delle pillole per il COVID continua a contare
La crisi globale del COVID-19 potrebbe non occupare più le prime pagine, ma per gli anziani e le persone con patologie gravi il virus può ancora essere letale. Le pillole che contrastano il virus nelle fasi iniziali possono evitare l’ospedalizzazione dei pazienti ad alto rischio. In Giappone, tuttavia, i pazienti ora devono pagare parte del costo di questi farmaci, e quel prezzo sta cambiando il modo in cui i medici pensano e agiscono. Questo studio pone una domanda semplice ma importante: quando i farmaci per il COVID sono costosi, i medici esitano a prescriverli — e questo dipende dal luogo e dal tipo di pratica professionale?
Dalla terapia gratuita ai costi condivisi
All’apice della pandemia in Giappone, gli antivirali per il COVID-19 erano interamente coperti da fondi pubblici, quindi i pazienti non pagavano nulla in farmacia. Questo è cambiato tra la fine del 2023 e il 2024, quando il paese è passato a un sistema standard di compartecipazione. Ora la maggior parte dei pazienti deve pagare tra il 10% e il 30% del conto, che si traduce in circa 100–200 dollari USA per ciclo di trattamento dei principali antivirali per il COVID. Per confronto, un ciclo completo di antivirali per l’influenza costa di solito intorno ai 33 dollari o meno. 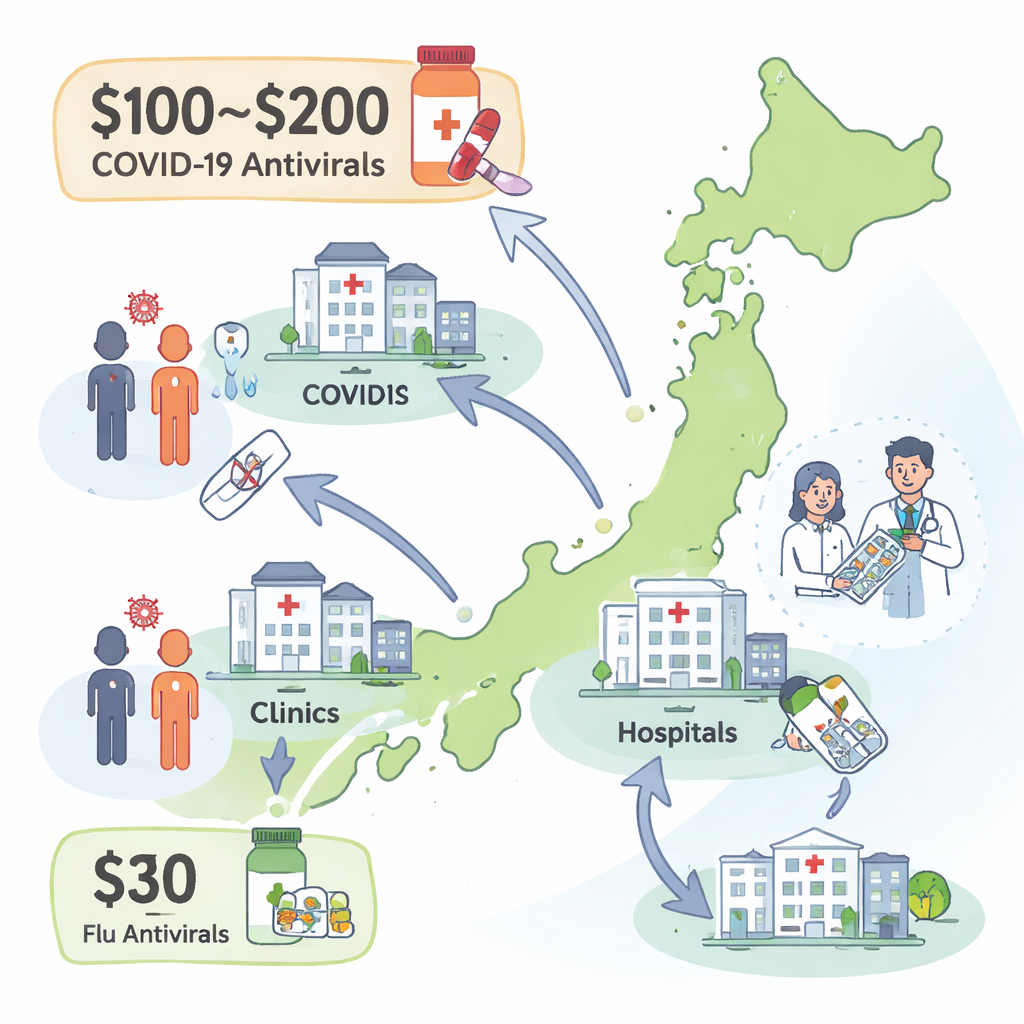
Uno sguardo nazionale alle scelte dei medici
I ricercatori hanno condotto un’ampia indagine web su 1.500 medici in tutto il Giappone che assistono pazienti con COVID-19. Molti erano medici di medicina generale, specialisti in pneumologia o otorinolaringoiatria — ambiti che spesso assistono persone con infezioni respiratorie. I medici hanno risposto a domande su come avrebbero trattato 16 casi ipotetici di COVID-19 lieve prima e dopo aver visto un film educativo sui benefici degli antivirali. Inoltre, è stato chiesto loro due questioni chiave: evitano mai di prescrivere antivirali a causa del costo e quale ritengono essere un prezzo “ragionevole” per un ciclo di trattamento completo? Le opzioni di risposta andavano da 33 dollari o meno fino a 101 dollari o più.
Costi elevati, prescrizioni riluttanti
I risultati hanno rivelato una netta tensione tra quanto i medici pensano che gli antivirali dovrebbero costare e quanto effettivamente costano. Quasi quattro medici su cinque hanno dichiarato di aver rinunciato a prescrivere antivirali per il COVID-19 nella pratica quotidiana a causa del prezzo. Circa due terzi ritenevano che 33 dollari o meno sarebbero stati un costo appropriato per un ciclo di trattamento — molto al di sotto dei livelli attuali. 
Dove un medico lavora influenza il modo in cui prescrive
Per separare i ruoli di età, specialità e luogo di lavoro, i ricercatori hanno utilizzato un modello statistico che ha considerato tutti questi fattori insieme. Hanno scoperto che l’ambiente di lavoro — non la specialità né l’età — era l’unico fattore che prevedeva in modo indipendente se i medici evitavano la prescrizione a causa del costo. I medici basati in ambulatorio erano significativamente più propensi a dichiarare di aver trattenuto la prescrizione di antivirali rispetto ai colleghi ospedalieri. Questo suggerisce che la sensibilità al costo è strettamente legata alla realtà quotidiana degli ambulatori, dove i medici possono vedere pazienti più colpiti dalle spese out-of-pocket e incontrare raramente forme di COVID-19 potenzialmente letali.
Quali implicazioni per i pazienti
Per le persone ad alto rischio con COVID-19 lieve, la prima tappa è spesso un ambulatorio di quartiere. Se i medici di ambulatorio sono riluttanti a prescrivere antivirali a causa del costo, il trattamento può essere ritardato o non avviato, aumentando potenzialmente il rischio di malattia grave. Gli autori dello studio sostengono che incentivare un uso appropriato degli antivirali negli ambulatori sia cruciale. Propongono una migliore comunicazione e condivisione delle esperienze cliniche tra ospedali e ambulatori, oltre a un continuo aggiornamento medico, per ridurre il divario nei modelli di prescrizione. In termini chiari, l’articolo conclude che quando farmaci salvavita hanno un prezzo superiore a quanto la maggior parte dei medici e dei pazienti ritiene ragionevole, trattamenti importanti possono essere utilizzati troppo poco — soprattutto dove i pazienti cercano più spesso le cure di primo livello.
Citazione: Hagiwara, A., Komiya, K., Shindo, Y. et al. Variations in the perceived value of anti-SARS-CoV-2 therapeutics based on physicians’ clinical backgrounds. Sci Rep 16, 5705 (2026). https://doi.org/10.1038/s41598-026-35878-8
Parole chiave: Antivirali COVID-19, costi dei farmaci, prescrizione medica, ambulatori di cure primarie, politiche sanitarie Giappone