Clear Sky Science · it
Prevalenza e significato clinico della terapia medica guidata dalle linee guida nello scompenso cardiaco acuto con frazione di eiezione ridotta o lievemente ridotta
Perché questo conta per le persone con problemi cardiaci
Lo scompenso cardiaco è una delle principali cause per cui gli anziani finiscono in ospedale, e molti pazienti vengono dimessi con una combinazione di farmaci pensata per proteggere il cuore. Ma nella pratica quotidiana non tutti ricevono l’associazione completa raccomandata dalle linee guida. Questo studio condotto in ospedali giapponesi pone una domanda semplice ma cruciale: tra le persone ricoverate per un peggioramento acuto dello scompenso, uscire dall’ospedale assumendo un numero maggiore di questi farmaci supportati dalle linee guida si traduce davvero in meno decessi e meno rientri in ospedale?
Le persone dietro i numeri
La ricerca si è basata su un grande progetto chiamato registro Kyoto Congestive Heart Failure (KCHF), che segue i pazienti ricoverati per scompenso cardiaco acuto in 19 ospedali in Giappone. Da oltre 4.000 persone, il gruppo di studio si è concentrato su 2.086 soggetti con funzione di pompa cardiaca ridotta (frazione di eiezione ridotta o lievemente ridotta) che sono sopravvissuti fino alla dimissione. I medici hanno verificato se a ciascun paziente alla dimissione fosse stato prescritto uno dei tre principali tipi di farmaci per lo scompenso: farmaci che rilassano i vasi (ACE-inibitori o ARB), beta-bloccanti che rallentano e proteggono il cuore, e farmaci che bloccano ormoni chiamati antagonisti del recettore dei mineralcorticoidi. I pazienti sono stati raggruppati in base al numero di questi tre tipi di farmaco effettivamente prescritti: nessuno, uno, due o tutti e tre.
Chi riceve la terapia completa
Solo circa tre pazienti su dieci hanno lasciato l’ospedale con tutte e tre le classi di farmaci. Chi le riceveva tendeva a essere più giovane, più spesso di sesso maschile, autonomo nella deambulazione e con meno comorbilità gravi come insufficienza renale o anemia severa. Le persone di età pari o superiore a 80 anni, coloro che erano giunti in ospedale per infarto miocardico e chi aveva insufficiente funzione renale erano molto meno propensi a ricevere la combinazione completa. In breve, i medici erano più disposti o in grado di prescrivere tutti e tre i farmaci a pazienti dall’aspetto più robusto e con meno complicazioni mediche, e più cauti nei pazienti più fragili che potrebbero non tollerare gli effetti collaterali.
Cosa è successo dopo la dimissione
I ricercatori hanno seguito i pazienti per circa un anno dopo la dimissione, monitorando due eventi chiave: la morte per qualsiasi causa e il nuovo ricovero per peggioramento dello scompenso. Il quadro emerso è stato netto. Tra coloro che non avevano ricevuto alcuno dei farmaci raccomandati, più della metà è morta o è stata riammissione entro un anno. Questo rischio è diminuito progressivamente con l’aumentare del numero di classi di farmaco. I pazienti dimessi con tutte e tre le terapie hanno mostrato i risultati migliori, con solo circa un quarto che ha affrontato morte o rientro ospedaliero nello stesso periodo. Anche dopo aver tenuto conto con attenzione dell’età, della funzione renale, dell’anemia e di molti altri fattori di salute, i pazienti senza nessuno o con un solo tipo di farmaco presentavano ancora un rischio chiaramente superiore rispetto a quelli trattati con tutte e tre le classi. Chi assumeva due farmaci si collocava in una posizione intermedia e risultava statisticamente simile al gruppo con trattamento completo.
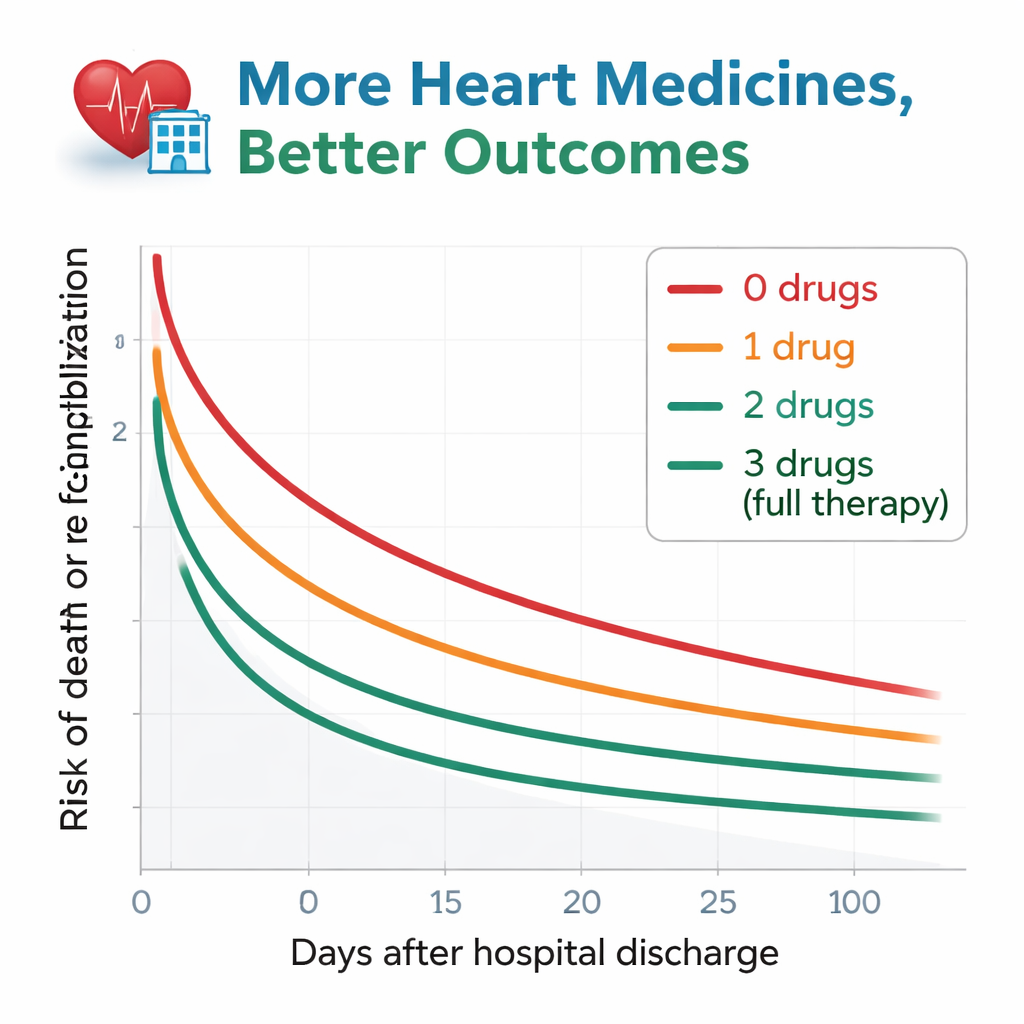
Perché alcuni pazienti restano esclusi
Lo studio fa anche luce sui motivi per cui molti pazienti non ricevono la combinazione completa raccomandata. Alcune ragioni sono mediche: pressione arteriosa bassa, problemi renali o esami del sangue alterati possono rendere certi farmaci pericolosi. Anche l’età avanzata, la fragilità e la difficoltà ad assumere regolarmente le pillole giocano un ruolo. Contano inoltre fattori sociali e organizzativi, come la familiarità dei medici con questi farmaci, la possibilità di seguire i pazienti dopo la dimissione e le differenze di assistenza tra gli ospedali. Gli autori sottolineano che i pazienti dimessi senza nessuna delle tre classi erano un gruppo piccolo ma particolarmente vulnerabile, che può incontrare molte barriere al trattamento.
Cosa significa per pazienti e familiari
Per le persone che vivono con lo scompenso cardiaco e per i loro caregiver il messaggio è chiaro: quando è sicuro farlo, essere in terapia con un numero maggiore di farmaci dimostrati per lo scompenso sembra proteggere dalla morte e da nuovi ricoveri. Questo studio non può dimostrare un rapporto di causa-effetto, perché i pazienti più gravi erano anche quelli meno propensi a ricevere il trattamento completo. Tuttavia, in oltre duemila casi della pratica reale, i dimessi con tutte e tre le principali classi farmacologiche hanno costantemente avuto risultati migliori nell’anno successivo. Parlare con medici e infermieri su quali farmaci sono raccomandati, quali effetti collaterali osservare e se è possibile aggiungere in sicurezza ulteriori terapie può aiutare più pazienti a ottenere i benefici di sopravvivenza che le linee guida mirano a garantire.
Citazione: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Parole chiave: insufficienza cardiaca, terapia guidata dalle linee guida, farmaci cardiaci, ricovero ospedaliero, esiti cardiaci