Clear Sky Science · it
Un sondaggio sulle percezioni dei medici degli esiti di disabilità dopo un ipotetico trauma cranico
Perché questo è importante per pazienti e famiglie
Quando una persona subisce un grave trauma cranico, le famiglie si trovano improvvisamente a dover prendere decisioni di vita o di morte senza sapere come sarà davvero il futuro. Questo studio esplora come i medici valutano i diversi livelli di disabilità dopo un trauma cranico: se considerano alcuni esiti una vita che vale la pena di essere vissuta oppure peggiore della morte. Comprendere queste convinzioni è importante, perché le aspettative dei medici possono influenzare fortemente quali trattamenti vengono proposti, proseguiti o interrotti.
Percorsi diversi dopo un grave trauma cranico
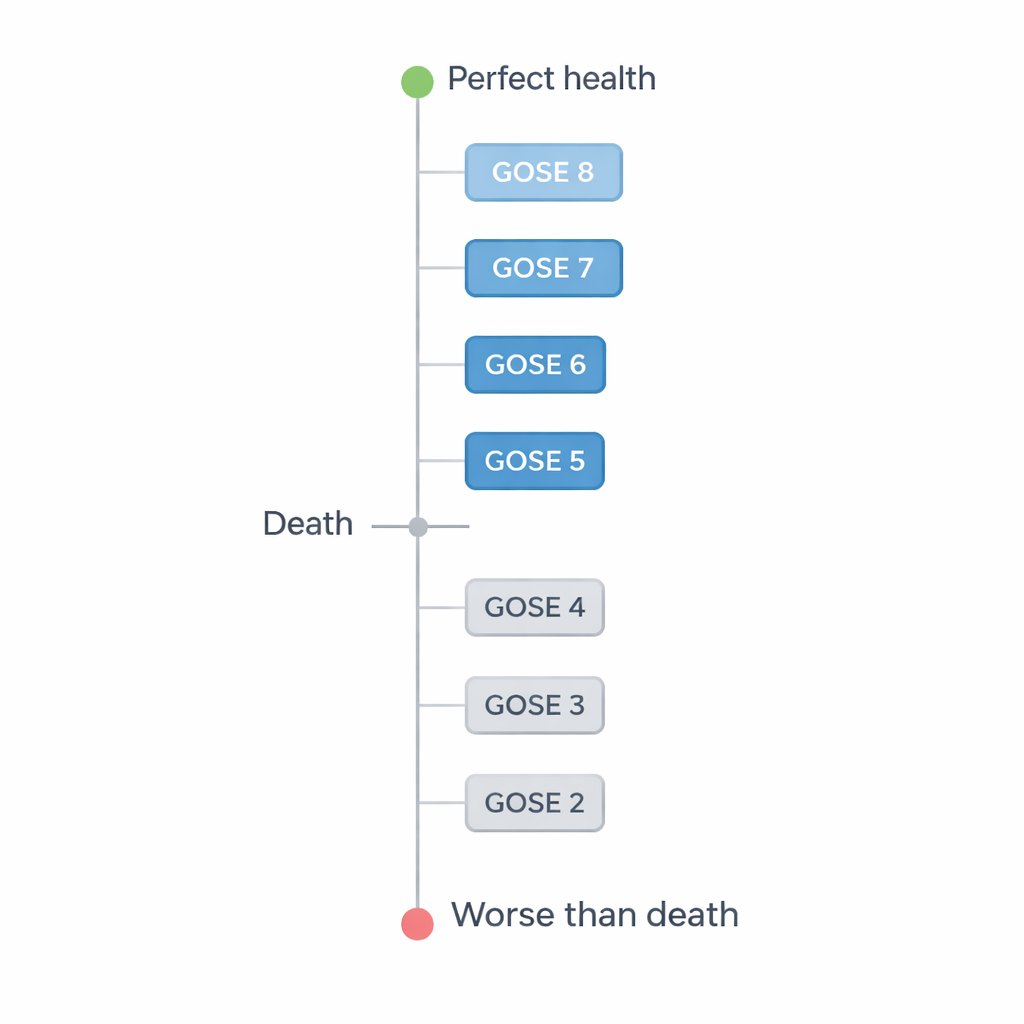
Il trauma cranico (TBI) colpisce ogni anno più di 50 milioni di persone in tutto il mondo e può lasciare i sopravvissuti con problemi che vanno da lievi disturbi della memoria a disabilità fisiche e mentali profonde. Per descrivere questi esiti, i ricercatori spesso usano la Glasgow Outcome Scale-Extended (GOSE), che va dalla morte al ritorno a una vita normale. In questo studio gli autori si sono concentrati su sette possibili condizioni a un anno da un TBI ipotetico, dallo stato vegetativo fino a un buon recupero con pochi o nessun problema. Volevano sapere come i medici valutano ciascuno di questi stati in termini di qualità della vita.
Chiedere ai medici di fare una scelta difficile
I ricercatori hanno intervistato 646 medici certificati in settori come neurologia, neurochirurgia, terapia intensiva e riabilitazione, operanti in grandi centri traumatologici negli Stati Uniti. Di questi, 528 hanno completato tutte le domande e sono stati inclusi nell’analisi. Utilizzando un metodo chiamato “scommessa standard” (standard gamble), ogni medico ha scelto ripetutamente tra due opzioni: vivere in un determinato stato GOSE per il resto della vita, oppure accettare un trattamento rischioso con la possibilità di salute perfetta ma anche quella di morte immediata. Regolando le probabilità fino a quando il medico era indeciso tra le opzioni, i ricercatori hanno trasformato quel giudizio in un numero compreso tra –1 e 1, dove 1 indica salute perfetta, 0 indica la morte e i numeri negativi indicano “peggiore della morte”.
Come i medici hanno valutato la vita con disabilità
I medici, in generale, hanno attribuito punteggi di qualità della vita più bassi alle disabilità più gravi. In modo sorprendente, hanno valutato due dei peggiori stati — lo stato vegetativo (GOSE 2) e la disabilità grave inferiore (GOSE 3) — come peggiori della morte, con punteggi negativi. Inoltre non hanno percepito ogni gradino della scala come ugualmente distante. La caduta più netta si è verificata tra la disabilità moderata inferiore (GOSE 5), in cui una persona non può tornare pienamente al lavoro o alla vita sociale, e la disabilità grave superiore (GOSE 4), in cui la persona necessita di aiuto regolare da altri. Questo calo pronunciato suggerisce che i medici attribuiscono un peso particolare al grado di dipendenza dal caregiver, anche quando la persona è sveglia e interagisce.
Medici vs pazienti e famiglie
Per capire quanto siano particolari queste opinioni, gli autori hanno confrontato i loro risultati con studi precedenti su volontari sani, persone che vivono con gravi TBI e i loro caregiver. Anche quei gruppi precedenti consideravano la disabilità profonda molto difficoltosa, ma pazienti e famiglie tendevano a valutare gli stati di disabilità grave in modo più positivo rispetto ai medici. Spesso vedevano meno differenze tra vari livelli di disabilità, forse perché si erano adattati alle nuove limitazioni nel tempo. I volontari sani, per contro, assomigliavano di più ai medici, giudicando spesso gli stati più compromessi come peggiori della morte. I nuovi risultati suggeriscono che i medici possono condividere questa visione più pessimistica e sottovalutare quanto alcuni esiti possano essere accettabili per le persone che vivono realmente in quelle condizioni.
Cosa significa per le decisioni nella pratica clinica
In ospedale, le scelte sul proseguire o interrompere i trattamenti di supporto vitale dopo un TBI vengono spesso prese sotto forte pressione. Poiché le famiglie si affidano molto alla guida dei medici, le convinzioni personali dei clinici sulla disabilità possono inclinare la bilancia verso cure più aggressive o verso l’interruzione delle cure. Questo studio mostra che i medici, in media, valutano la vita con disabilità moderata o grave meno favorevolmente rispetto a molti pazienti e caregiver. Gli autori sostengono che riconoscere questi bias è essenziale per un processo decisionale veramente condiviso. Parlando più apertamente di valori, ascoltando con attenzione ciò che pazienti e famiglie considerano una vita degna di essere vissuta e utilizzando strumenti predittivi migliori, i clinici possono avvicinarsi a piani di cura che corrispondano agli obiettivi e al senso di dignità di ciascun paziente.
Citazione: Weppner, J., Yim, I. & Martinez, M. A survey of physicians perceptions of disability outcomes after hypothetical traumatic brain injury. Sci Rep 16, 4978 (2026). https://doi.org/10.1038/s41598-026-35727-8
Parole chiave: trauma cranico, disabilità, processo decisionale del medico, qualità della vita, prognosi