Clear Sky Science · it
Il rapporto ampiezza distribuzione dei globuli rossi su albumina come nuovo predittore di mortalità a 180 giorni nei pazienti con cancro polmonare
Perché è importante per le persone con cancro polmonare
Molti pazienti con cancro polmonare avanzato diventano infine critici e necessitano di cure in un’unità di terapia intensiva (UTI). Famiglie e medici si trovano allora di fronte a domande angoscianti: chi è probabile che sopravviva ai prossimi mesi e chi potrebbe trarre beneficio da trattamenti più aggressivi rispetto a un approccio orientato al comfort? Questo studio esplora se un numero semplice, calcolato a partire da due comuni esami del sangue, possa aiutare a prevedere le probabilità di sopravvivenza nei sei-dodici mesi successivi.
Un rapporto semplice da esami ematici di routine
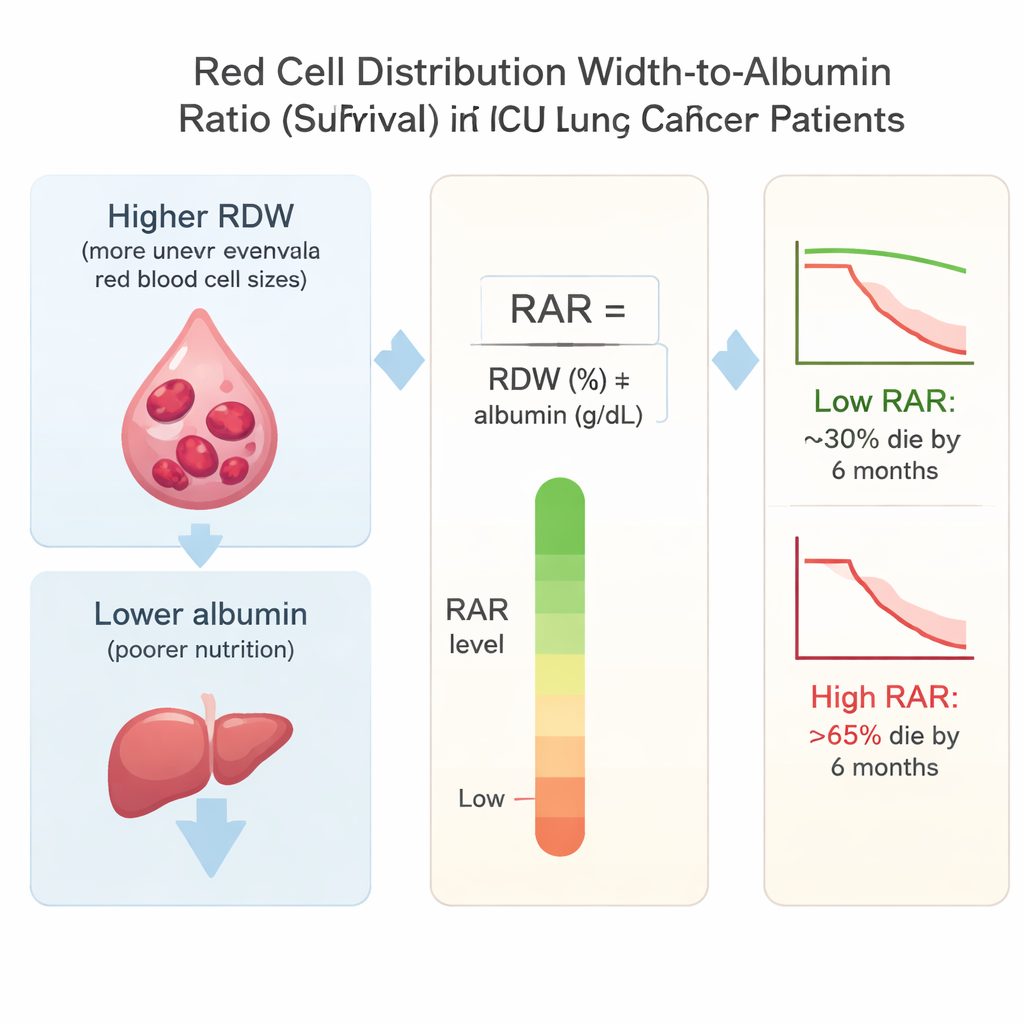
I ricercatori si sono concentrati sul rapporto tra ampiezza della distribuzione dei globuli rossi e albumina, o RAR. L’ampiezza della distribuzione dei globuli rossi (RDW) riflette quanto siano irregolari per dimensione i globuli rossi di una persona, caratteristica che tende ad aumentare con l’infiammazione cronica e la malattia prolungata. L’albumina è una proteina prodotta dal fegato; livelli bassi spesso segnalano scarso stato nutrizionale e malattia grave. Dividendo l’RDW per l’albumina, il RAR combina informazioni sia sull’infiammazione sia sullo stato nutrizionale—due fattori chiave che guidano il peggioramento nel cancro polmonare.
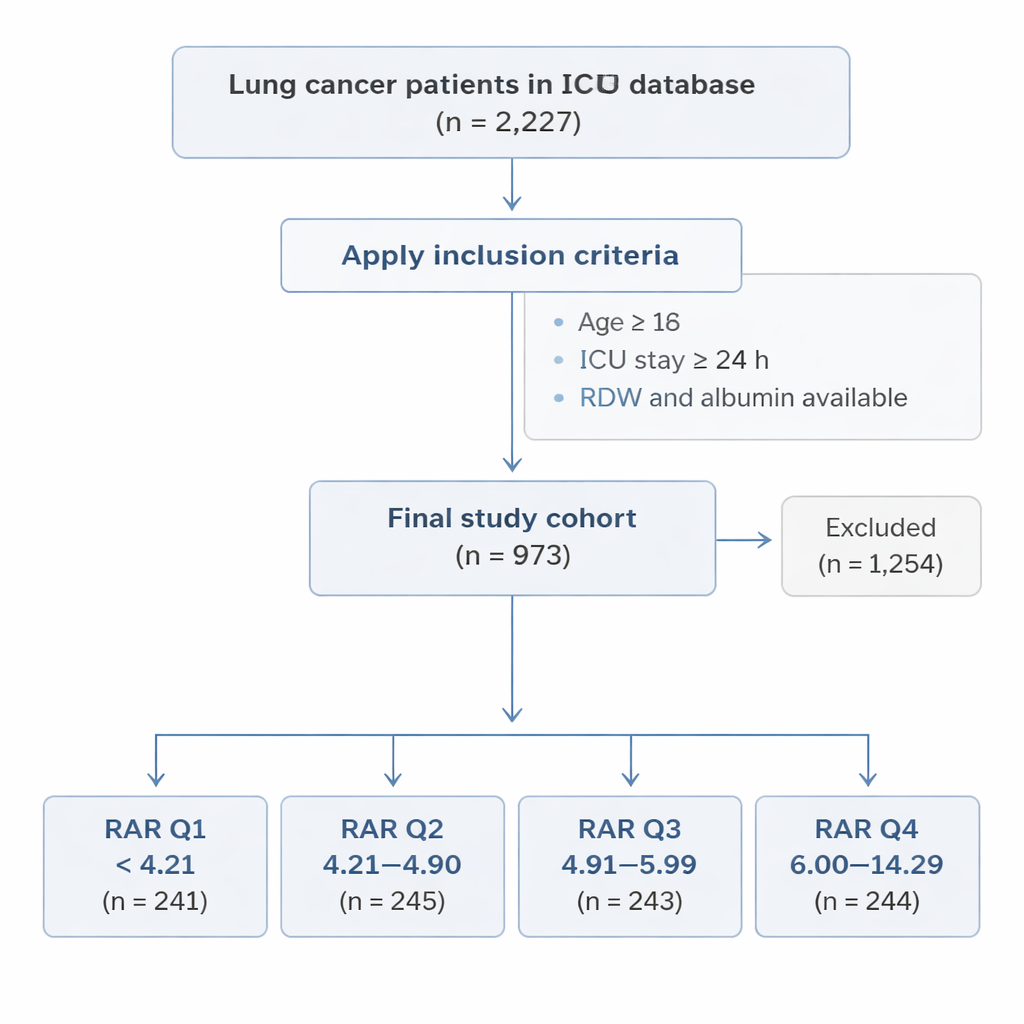
Chi è stato studiato in terapia intensiva
Utilizzando il vasto database ospedaliero MIMIC-IV di Boston, il gruppo ha identificato 973 adulti con cancro polmonare durante il loro primo ricovero in UTI. Tutti erano rimasti in UTI per almeno 24 ore e avevano RDW e albumina misurati entro il primo giorno. I pazienti sono stati suddivisi in quattro gruppi in base al valore di RAR, dal più basso (Q1) al più alto (Q4). I ricercatori hanno poi seguito l’evoluzione di ogni persona nei successivi 180 giorni (circa sei mesi) e 365 giorni (un anno), registrando se fossero vivi o morti per qualsiasi causa.
Rapporto più alto, rischio maggiore
Il quadro emerso è stato netto. I pazienti nel gruppo con RAR più alto hanno mostrato esiti molto peggiori rispetto a quelli nel gruppo più basso. Circa il 31% dei pazienti nel gruppo più basso è deceduto entro 180 giorni, rispetto a oltre il 66% nel gruppo più alto. A un anno, i decessi sono passati approssimativamente dal 43% nel gruppo più basso a oltre il 73% nel gruppo più alto. Anche dopo che i ricercatori hanno corretto per età, segni vitali, altre malattie e gravità clinica misurata con punteggi standard da UTI, ogni incremento di RAR è risultato associato a un rischio maggiore di morte. Nel gruppo più alto, il rischio di morire entro sei mesi era più che raddoppiato rispetto al gruppo più basso.
Come si confronta con i punteggi già usati in UTI
I medici in terapia intensiva utilizzano comunemente strumenti come il punteggio SOFA per stimare la probabilità di sopravvivenza, ma questi punteggi si concentrano sull’insufficienza d’organo a breve termine piuttosto che sull’impatto a lungo termine del cancro, dell’infiammazione e della cachessia. Quando il gruppo ha confrontato il RAR con il SOFA, il rapporto si è dimostrato migliore nel distinguere chi sarebbe stato vivo a sei e dodici mesi. L’accuratezza del RAR è risultata modesta—non ha «separato perfettamente» i sopravvissuti dai non sopravvissuti—ma ha chiaramente superato il SOFA da solo. È interessante che il RAR abbia funzionato meglio nei pazienti che non erano ancora nella categoria più alta di insufficienza d’organo, suggerendo che è particolarmente utile come segnale precoce piuttosto che come misura di stadio terminale.
Cosa potrebbe significare per pazienti e famiglie
Per famiglie e clinici che affrontano decisioni critiche, il RAR offre un marcatore a basso costo e di facile calcolo che sfrutta esami già eseguiti in quasi tutte le UTI. Un RAR elevato subito dopo il ricovero segnala che un paziente con cancro polmonare ha una probabilità sostanzialmente maggiore di morire nei successivi sei-dodici mesi, anche se non sembra ancora in insufficienza d’organo completa. Queste informazioni possono aiutare a orientare le conversazioni sugli obiettivi di cura, incoraggiare un monitoraggio più attento e promuovere interventi tempestivi per migliorare la nutrizione e controllare l’infiammazione. Pur non essendo perfetto e richiedendo conferme in studi futuri, il rapporto mostra potenziale come strumento pratico per affrontare alcune delle decisioni più difficili nel cancro polmonare avanzato.
Citazione: Zhang, L., Liu, T., Wang, G. et al. The red cell distribution width to albumin ratio as a novel predictor of 180-day mortality in lung cancer patients. Sci Rep 16, 4773 (2026). https://doi.org/10.1038/s41598-026-35005-7
Parole chiave: cancro polmonare, terapia intensiva, biomarcatori ematici, nutrizione e infiammazione, rischio di mortalità