Clear Sky Science · it
Il set di dati BraTS-MEN-RT 2024 per la segmentazione dei tumori cerebrali per la radioterapia (BraTS-MEN-RT)
Perché mappare i tumori cerebrali è importante
Quando una persona viene trattata per un tumore cerebrale, i medici devono mirare la radiazione con precisione: quanto basta per distruggere le cellule tumorali, ma non tanto da danneggiare il tessuto cerebrale sano. Per un tipo comune di tumore cerebrale chiamato meningioma, questa fase di definizione dipende dagli esperti che tracciano manualmente il tumore su immagini MRI tridimensionali. Quel lavoro è lento, meticoloso e può variare da uno specialista all’altro. Questo articolo descrive un grande nuovo set di dati internazionale che cattura come gli esperti delineano i meningiomi per la radioterapia, gettando le basi per programmi informatici che possano svolgere questo compito più rapidamente e in modo più coerente.
Un tumore cerebrale comune con un trattamento complesso
I meningiomi originano dalle membrane che rivestono il cervello e sono i tumori cerebrali primitivi più frequenti negli adulti. Molti sono a crescita lenta e non cancerosi, ma altri possono ripresentarsi dopo l’intervento chirurgico o comportarsi in modo aggressivo, rendendo la radioterapia una componente importante della cura. Prima di somministrare la radiazione, i clinici devono definire il «volume bersaglio» sulla MRI: l’estensione completa del tumore e, nei casi post-operatori, la cavità chirurgica in cui potrebbero rimanere cellule tumorali. Questo è più complicato di quanto sembri. Tessuto cicatriziale, cambiamenti dovuti alla chirurgia, impianti metallici e dispositivi cranici specializzati usati per la radioterapia focalizzata possono distorcere le immagini e rendere il confine del tumore difficile da individuare, anche per esperti esperti.
Costruire una libreria di immagini condivisa
Per migliorare questo passaggio critico, ricercatori di sette centri principali negli Stati Uniti e nel Regno Unito hanno unito le forze per creare il set di dati BraTS-MEN-RT. Contiene 750 esami MRI utilizzati in piani di radioterapia reali per pazienti con meningioma, di cui 570 scansioni e 500 volumi bersaglio disegnati da esperti sono disponibili pubblicamente. Le scansioni sono immagini MRI 3D con contrasto che corrispondono strettamente a ciò che i medici usano effettivamente nella sala di pianificazione: mantengono la risoluzione e l’orientamento originali e includono l’intera testa, non solo il cervello. I casi coprono un’ampia fascia di età, sia uomini sia donne, tumori integri e situazioni post-operatorie, e molteplici tipi di trattamento radiante. Questa diversità è fondamentale per addestrare modelli informatici che devono funzionare in modo affidabile tra diversi ospedali e tipi di scanner.
Proteggere la privacy mantenendo ciò che è importante
Poiché ogni MRI cattura anche il volto di una persona, il team ha prestato particolare attenzione a proteggere l’identità dei pazienti. Hanno usato un metodo automatizzato che rimuove le caratteristiche facciali dalle immagini lasciando intatti il cranio, il cervello e i tumori. Ogni scansione privata è stata quindi controllata fetta per fetta da un neuroradiologo e da un oncologo radioterapista per assicurarsi che nessun tessuto tumorale fosse stato accidentalmente rimosso, in particolare per i tumori vicini alla base del cranio. Se un tumore si estendeva troppo nella regione rimossa e non poteva essere ripristinato in sicurezza, quel caso è stato escluso. Questo equilibrio tra privacy e utilità medica è centrale per rendere sicure e condivisibili grandi collezioni di immagini.
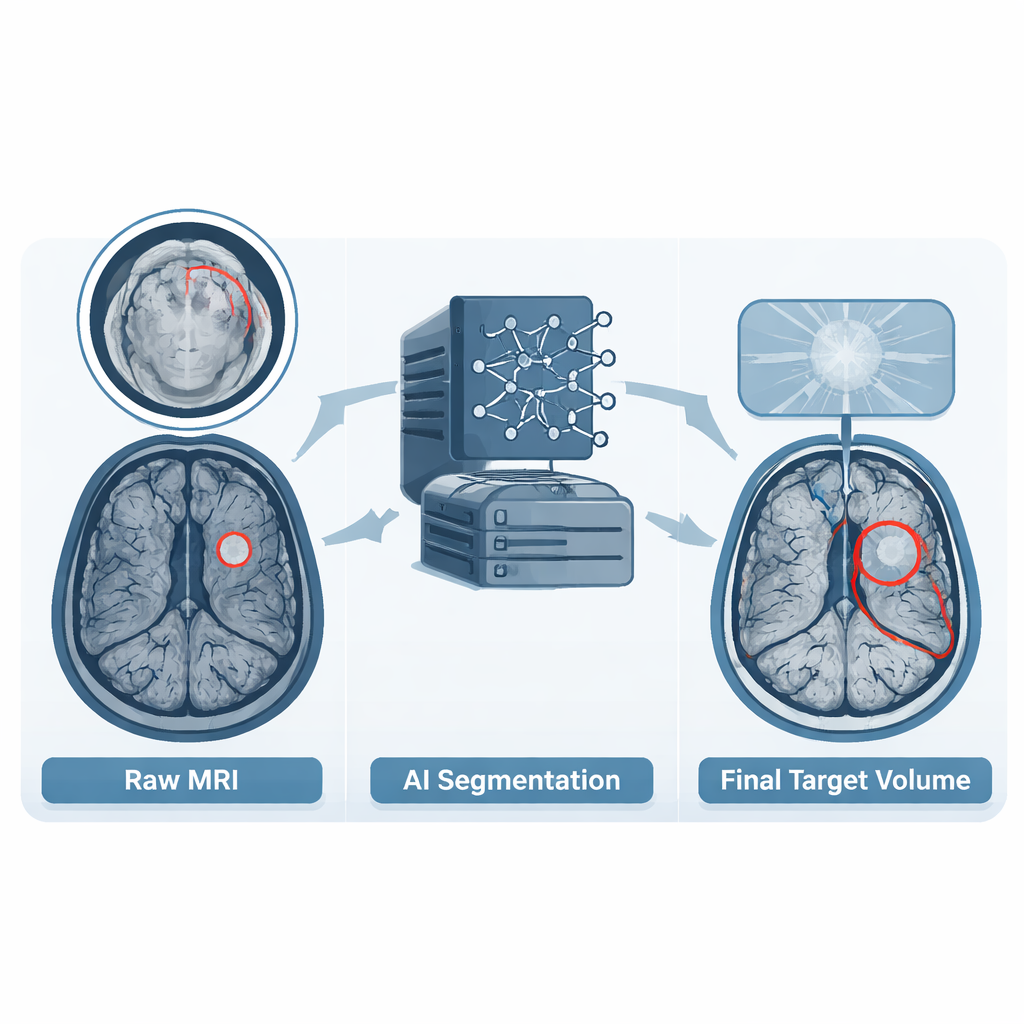
Trasformare il giudizio degli esperti in materiale di addestramento
Insieme alle immagini, il set di dati include delineazioni dettagliate delle regioni tumorali note come volumi tumorali lordi. Quando gli ospedali avevano già tracciato questi volumi nella loro pianificazione di routine, quei contorni sono stati usati come punto di partenza. In altri casi, o quando i contorni non seguivano le linee guida concordate, il team ha utilizzato un moderno modello di deep learning per creare una prima stima. Un medico specializzando in oncologia radioterapica ha quindi rivisto ogni caso fetta per fetta, correggendo i confini per adeguarli agli standard di trattamento vigenti e aggiungendo eventuali depositi tumorali supplementari che erano stati trascurati. Infine, un neuroradiologo certificato ha verificato ogni delineazione e ha richiesto ulteriori perfezionamenti se necessario. Questo processo in più fasi ha trasformato pratiche reali e variabili in un unico set di riferimento coerente da cui i computer possono apprendere.
Come questo migliora l’assistenza ai pazienti
Rendendo pubblico questo set di dati accuratamente curato alla comunità di ricerca, gli autori forniscono l’ingrediente mancante necessario per costruire e testare algoritmi in grado di mappare automaticamente i bersagli dei meningiomi sulle scansioni di pianificazione della radioterapia. Se tali strumenti si dimostrassero accurati, potrebbero far risparmiare tempo ai clinici, ridurre le differenze tra esperti e istituzioni e contribuire a garantire che più pazienti ricevano radiazioni mirate con precisione. In termini pratici, il lavoro trasforma migliaia di ore di impegno specialistico in una risorsa riutilizzabile che potrebbe rendere il trattamento dei tumori cerebrali più sicuro, più coerente e più accessibile.
Citazione: LaBella, D., Schumacher, K., Mix, M. et al. The 2024 Brain Tumor Segmentation Challenge Meningioma Radiotherapy (BraTS-MEN-RT) dataset. Sci Data 13, 306 (2026). https://doi.org/10.1038/s41597-026-06649-x
Parole chiave: meningioma, radioterapia, risonanza magnetica, segmentazione del tumore, set di dati di imaging medico