Clear Sky Science · it
Funzioni antivirali innate e risposte immunitarie associate al decadimento del serbatoio HIV dopo terapia anti-PD-1
Perché questa ricerca è importante
I farmaci antiretrovirali moderni possono mantenere il virus sotto controllo per decenni, ma non sono in grado di eliminarlo completamente. Un piccolo “serbatoio” di cellule infette rimane dormiente nell’organismo, pronto a riattivare l’infezione se il trattamento viene interrotto. Questo studio esplora se un tipo di immunoterapia oncologica che “alza i freni” del sistema immunitario possa anche contribuire a ridurre questo serbatoio nascosto di HIV e segnala indizi biologici che potrebbero indicare chi trarrà maggior beneficio.
Virus nascosto e un nuovo tipo di terapia
Le persone che vivono con l’HIV oggi spesso assumono terapia antiretrovirale (ART), che riduce il virus nel sangue a livelli sotto la soglia di rilevazione. Tuttavia il virus persiste in una piccola popolazione di cellule immunitarie, principalmente linfociti T CD4 di memoria, dove rimane silente e fuori dalla portata dei farmaci. Molte di queste cellule esprimono una proteina di superficie chiamata PD-1, parte di un meccanismo di frenata che normalmente impedisce al sistema immunitario di reagire in modo eccessivo. I farmaci oncologici che bloccano PD-1 hanno trasformato il trattamento di diversi tumori risvegliando le cellule immunitarie. Poiché PD-1 si trova sia sulle cellule che ospitano l’HIV sia sulle cellule antivirali “esauste”, i ricercatori si sono chiesti se gli stessi farmaci possano contribuire a indebolire la presa dell’HIV.
Uno studio su persone con HIV e cancro
In questo studio, 30 adulti con HIV e vari tumori hanno ricevuto l’anticorpo anti–PD-1 pembrolizumab ogni tre settimane, oltre alla loro ART abituale. Il trattamento è risultato generalmente sicuro e alcuni partecipanti hanno mostrato risposte tumorali parziali o complete. I ricercatori hanno prelevato sangue prima della terapia, 24 ore dopo, una settimana dopo e alla fine del trattamento, che poteva essere anche a diversi mesi di distanza. Hanno misurato il DNA di HIV nelle cellule immunitarie come marcatore del serbatoio latente, l’RNA virale come segno di attività virale, e un insieme ricco di segnali immunitari usando sequenziamento dell’RNA, misurazioni proteiche e analisi a singola cellula. 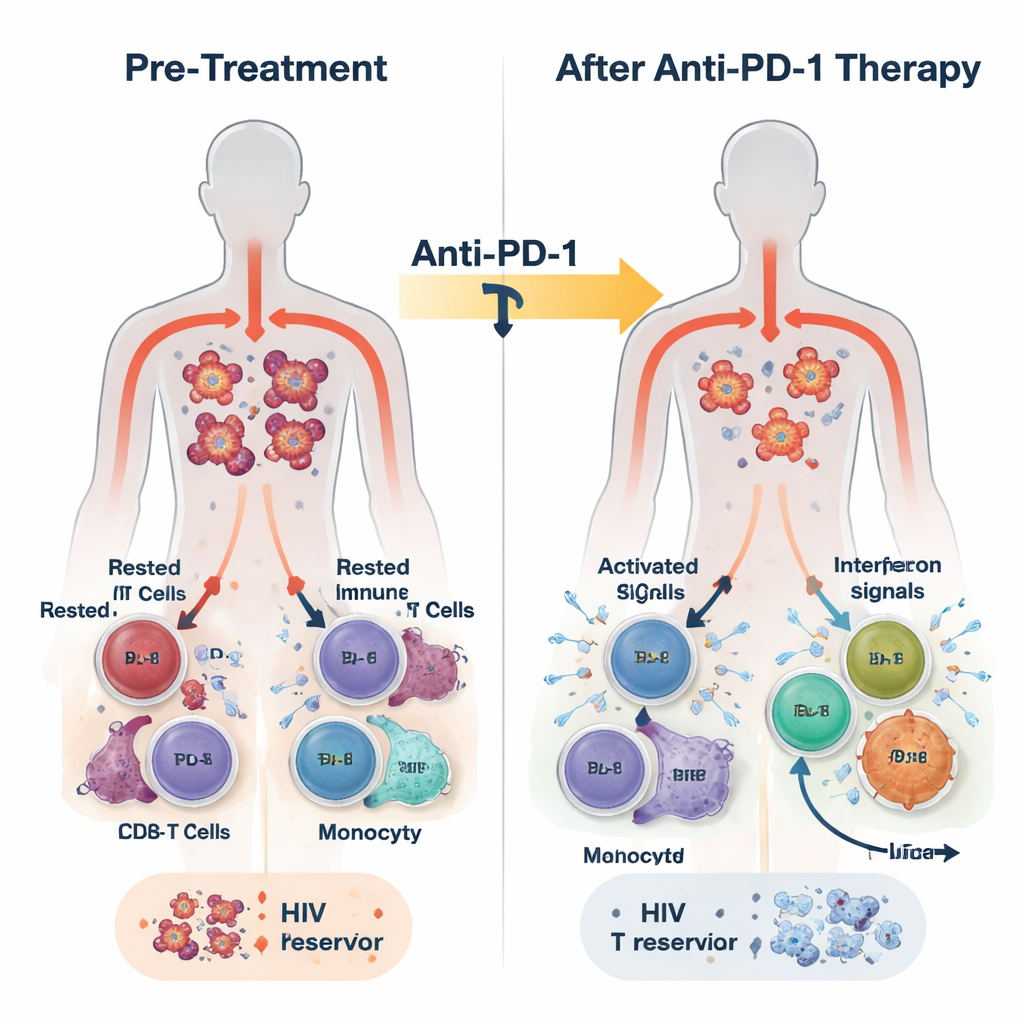
Un precoce “allarme” antivirale in alcuni partecipanti
Entro appena 24 ore dalla prima dose, il sangue della maggior parte dei partecipanti ha mostrato un’esplosione di attività immunitaria innata. I livelli di messaggeri infiammatori come gli interferoni (le molecole classiche di allarme antivirale dell’organismo) e l’IL-6 sono aumentati, mentre una molecola soppressiva chiamata TGF-beta è diminuita. Allo stesso tempo, programmi genici collegati alla difesa antivirale, all’attività dei monociti e alla funzione effettrice delle cellule T CD8 sono stati attivati nelle cellule bianche del sangue. Un’analisi più dettagliata ha rivelato che questa risposta non era uniforme. Alla fine del trattamento, i partecipanti potevano essere divisi in due gruppi in base alla forza e alla persistenza dell’attività dei geni stimolati da interferone (ISG): un gruppo ISG‑alto che manteneva attivi questi programmi antivirali e un gruppo ISG‑basso in cui tali programmi si attenuavano.
Collegare i modelli immunitari alla riduzione del serbatoio HIV
I partecipanti ISG‑alti avevano inizialmente quantità più basse di DNA di HIV nelle loro cellule T CD4 rispetto al gruppo ISG‑basso e hanno sperimentato nel tempo una ulteriore riduzione di circa due volte di questo serbatoio latente. Tendevano anche a mostrare, alla fine della terapia, un numero minore di cellule CD4 capaci di riattivare l’HIV nei test di laboratorio. Al contrario, i soggetti del gruppo ISG‑basso hanno mostrato pochi o nessun cambiamento nel DNA di HIV e spesso avevano più cellule che potevano essere indotte a produrre RNA virale. Studi ad alta risoluzione a singola cellula hanno fornito un quadro meccanicistico: un sottoinsieme di monociti ha rapidamente aumentato l’espressione di geni antivirali; le cellule T CD8 specifiche per HIV si sono espanse e sono diventate più proliferative; e certi sottoinsiemi di cellule T CD4 hanno upregolato difese antivirali mentre altri, associati a trascrizione virale in corso, sono diminuiti. Esperimenti su cellule di donatori sani hanno confermato che stimolare sensori innati o le vie degli interferoni può sia aumentare proteine antivirali nelle cellule T CD4 sia ridurne la suscettibilità all’infezione da HIV. 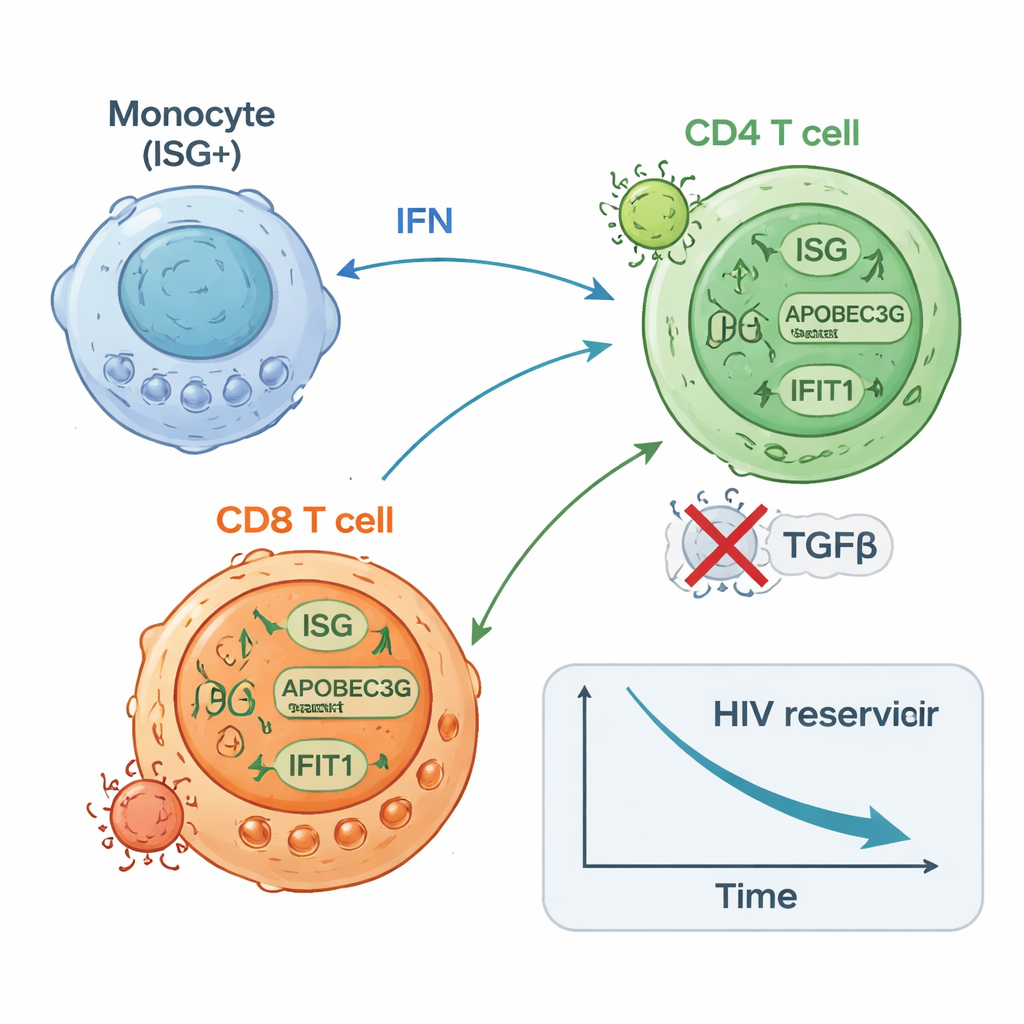
Indizi per selezionare e migliorare terapie future
Interessantemente, gli stessi modelli di espressione genica antivirale osservati nel gruppo ISG‑alto compaiono anche nel sangue di alcune persone con altri tumori o infezioni, suggerendo che uno stato immunitario naturalmente “primed” può esistere in una sottopopolazione di individui. In questo studio, quello stato primed — definito da forti programmi di interferone nelle cellule mieloidi e nelle cellule T e da bassa attività di vie regolatorie come la segnalazione WNT e il TGF‑beta — era associato sia a un migliore controllo del serbatoio HIV sia a caratteristiche collegate a esiti oncologici migliori in altri trial. Gli autori propongono che combinare il blocco di PD‑1 con potenziamenti temporizzati delle vie degli interferoni, o con farmaci che bloccano il TGF‑beta, potrebbe migliorare ulteriormente la riduzione del serbatoio HIV mantenendo il controllo del cancro.
Cosa significa per le persone che vivono con l’HIV
Questo lavoro non offre ancora una cura, e i farmaci che bloccano PD‑1 restano terapie potenti da riservare a condizioni gravi come il cancro. Ma fornisce una prova importante che sollevare brevemente i freni immunitari può scatenare una risposta antivirale rapida e coordinata che riduce misurabilmente il pool di cellule infette da HIV in alcuni individui in ART. Altrettanto importante, delinea un insieme di firme immunitarie nel sangue che potrebbero permettere ai medici di identificare le persone più propense a beneficiare di tali approcci e di progettare strategie combinate che spingano il sistema immunitario a esporre e eliminare più nascondigli residui dell’HIV.
Citazione: Talla, A., Azevedo, J.L.L.C., Latif, M.B. et al. Innate antiviral and immune functions associated with the HIV reservoir decay after anti-PD-1 therapy. Nat Med 32, 505–517 (2026). https://doi.org/10.1038/s41591-025-04139-y
Parole chiave: Serbatoio HIV, Blocco di PD-1, Risposta a interferone, Immunoterapia oncologica, Terapia antiretrovirale