Clear Sky Science · it
Metaboliti circolanti, genetica e fattori di stile di vita in relazione al rischio futuro di diabete di tipo 2
Perché le piccole molecole nel tuo sangue contano
Il diabete di tipo 2 viene spesso descritto in termini di zucchero, insulina e peso. Ma al di sotto di queste idee familiari si cela un mondo pulsante di centinaia di piccole molecole che circolano nel nostro sangue. Questo studio, condotto su più di 23.000 persone seguite fino a 26 anni, mostra che i modelli di queste molecole possono rivelare chi è più propenso a sviluppare il diabete di tipo 2 molto prima che compaiano i sintomi — e come i geni e le abitudini quotidiane come dieta e esercizio influenzino quel rischio.
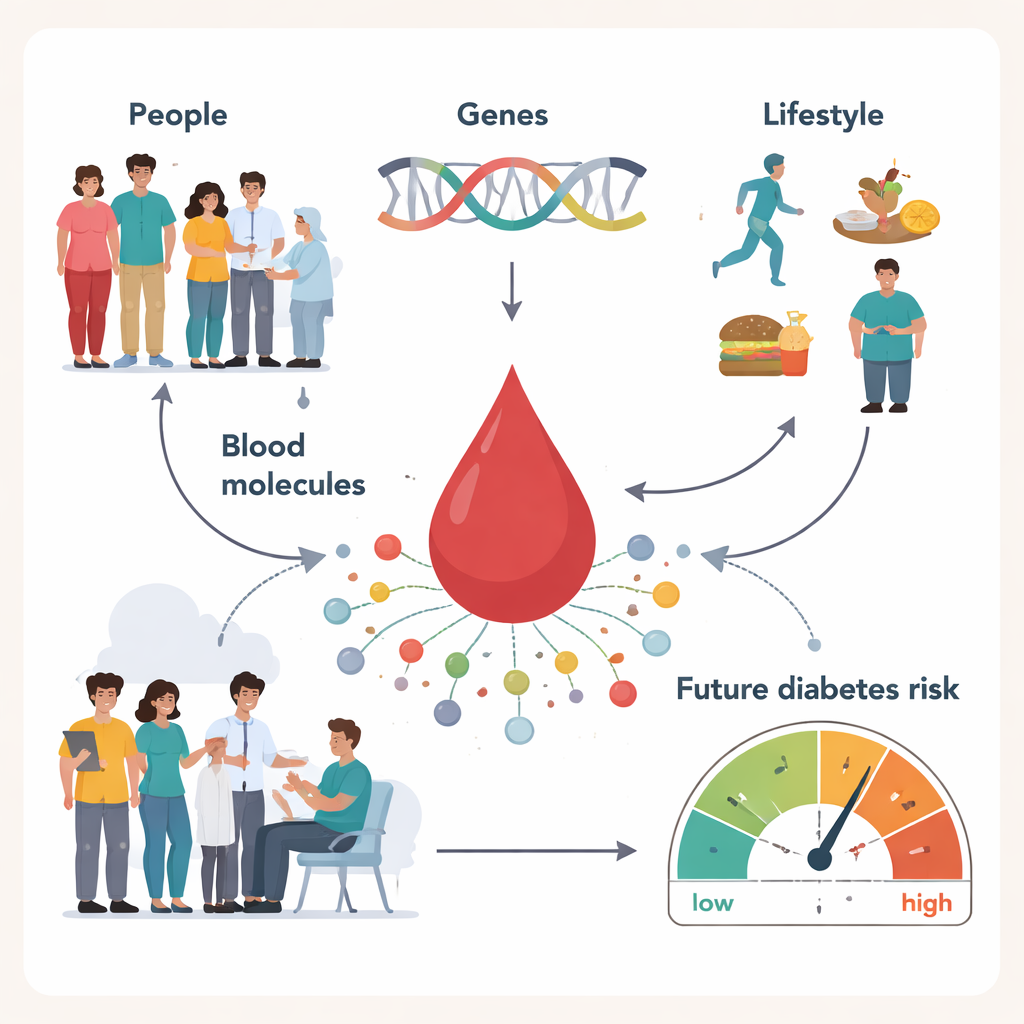
Uno sguardo all’impronta chimica del corpo
Il nostro sangue trasporta una ricca miscela di piccole molecole — grassi, amminoacidi, zuccheri e sottoprodotti degli alimenti e dei microbi intestinali — che insieme formano una sorta di impronta chimica, o metaboloma. I ricercatori hanno misurato 469 di queste molecole in partecipanti che non avevano ancora il diabete, quindi hanno seguito chi ha sviluppato la malattia nel tempo. Hanno riscontrato che i livelli di 235 molecole erano collegati al diabete di tipo 2 futuro, incluse 67 che non erano state chiaramente associate alla malattia in precedenza. Alcuni grassi che immagazzinano o trasferiscono energia, come certi triacilgliceroli e ceramidi, erano associati a un rischio maggiore, mentre altri lipidi, come specifici esteri del colesterolo e “plasmalogeni” con proprietà simili ad antiossidanti, risultavano legati a un rischio minore. Sono emersi anche diversi amminoacidi e acidi biliari, oltre a molecole correlate al caffè e all’attività dei microbi intestinali.
Come geni e organi modellano il rischio di diabete
Per capire perché queste molecole sono importanti, il team ha combinato i dati sui metaboliti con studi genetici su larga scala. Hanno valutato quali varianti genetiche influenzano i livelli dei metaboliti legati al diabete e se quelle varianti influenzano anche il diabete stesso o tratti chiave come la resistenza all’insulina, il grasso epatico e i lipidi plasmatici. Molte delle stesse regioni geniche controllavano sia i metaboliti sia i tratti correlati al diabete, suggerendo percorsi biologici condivisi. I segnali puntavano con forza verso organi centrali per il metabolismo, tra cui fegato, pancreas, tessuto adiposo, tiroide e parti del tratto digestivo. In altre parole, il profilo chimico del sangue sembra rispecchiare alterazioni sottili in diversi sistemi d’organo molto prima che una persona raggiunga la soglia diagnostica per il diabete.
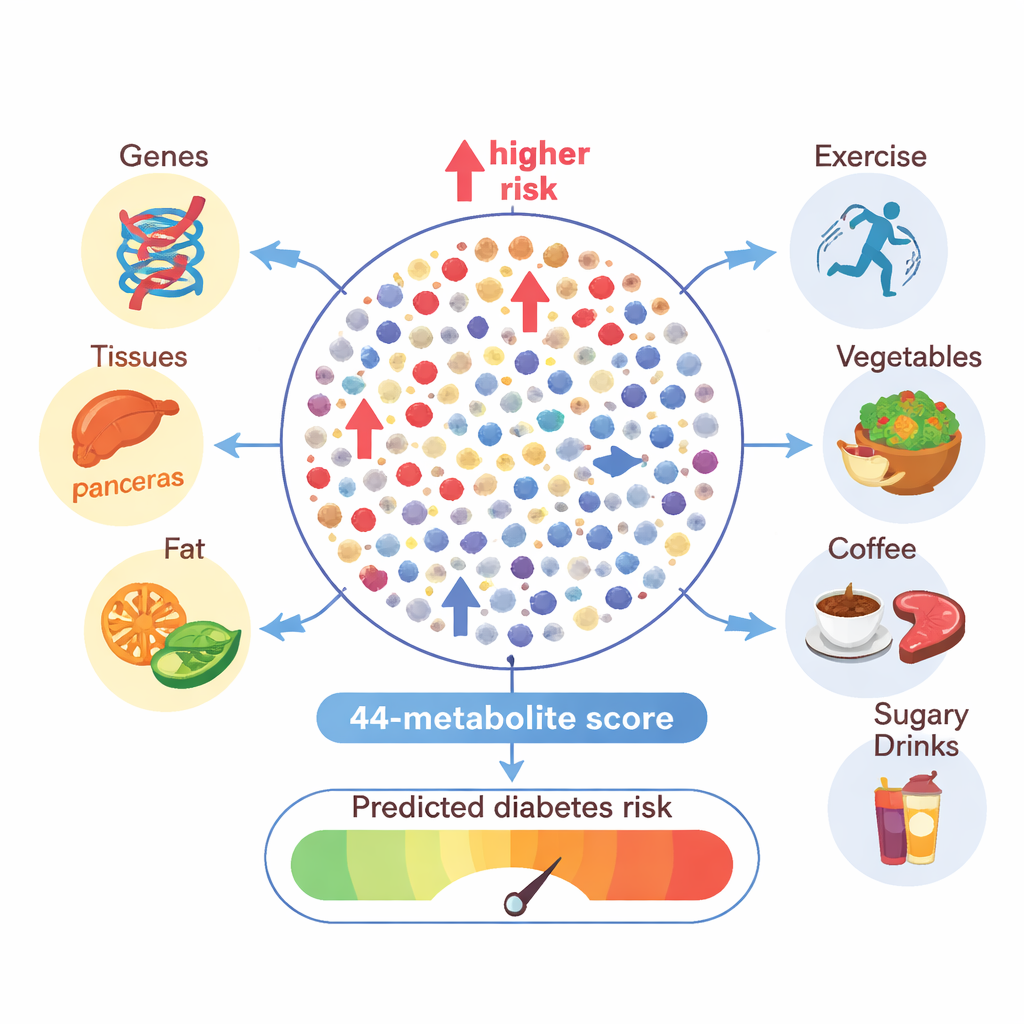
Cosa c’entra lo stile di vita con questi segnali nascosti
I geni sono solo una parte della storia. I ricercatori hanno anche esaminato come peso corporeo, attività fisica e dieta si relazionano ai modelli di metaboliti collegati al diabete. L’obesità spiegava una maggiore variazione nei metaboliti associati al diabete rispetto ad altri metaboliti, in particolare alcuni grassi ematici e amminoacidi, ribadendo il suo ruolo centrale nella malattia. Le persone più attive fisicamente o che consumavano più verdure, cereali integrali e caffè o tè tendevano ad avere profili metabolici più favorevoli — quelli associati a un rischio inferiore di diabete. Al contrario, consumi più elevati di carne rossa e bevande zuccherate erano legati a modelli metabolici indicativi di un rischio maggiore. Analisi statistiche suggeriscono che molte di queste molecole potrebbero agire da messaggeri, spiegando in parte come le scelte di vita si traducano in cambiamenti del rischio di diabete.
Un punteggio di 44 molecole che segnala il diabete futuro
Partendo da queste informazioni, il team ha utilizzato l’apprendimento automatico per assemblare una “firma metabolomica” di 44 molecole chiave che insieme catturano gran parte della complessità del metabolismo legato al diabete. Quando hanno testato questo punteggio in più gruppi indipendenti, le persone nel decimo superiore del punteggio avevano circa cinque volte il rischio di sviluppare il diabete di tipo 2 rispetto a quelle nel decimo inferiore. Il punteggio prevedeva la malattia futura meglio dei fattori di rischio standard da soli, come età, peso, pressione sanguigna e storia familiare, e in molti casi forniva informazioni utili anche oltre la glicemia a digiuno. Lo stesso punteggio rifletteva anche lo stile di vita: un indice di massa corporea più alto e un maggiore consumo di carne rossa e bevande zuccherate spingevano il punteggio verso l’alto, mentre più esercizio e assunzioni maggiori di cereali integrali, caffè o tè e un consumo moderato di vino lo riducevano.
Cosa significa questo per la prevenzione e l’azione precoce
Per il lettore non esperto, il messaggio principale è che il diabete di tipo 2 non riguarda solo un numero come la glicemia: riflette uno spostamento ampio e interconnesso nella chimica del corpo influenzato sia dai geni sia dalle scelte quotidiane. Identificando un ampio insieme di molecole ematiche legate al diabete e combinandole in un pratico punteggio di 44 molecole, questo studio ci avvicina a una prevenzione personalizzata: individuare persone ad alto rischio anni in anticipo e monitorare come cambiamenti nella dieta, nell’attività e nel peso migliorino la loro salute metabolica di base. Sebbene l’uso clinico richieda ulteriori test e riduzioni dei costi, questi risultati sottolineano che piccole molecole invisibili nel nostro sangue possono fornire un allarme precoce — e un’opportunità per intervenire prima che il diabete si manifesti.
Citazione: Li, J., Hu, J., Yun, H. et al. Circulating metabolites, genetics and lifestyle factors in relation to future risk of type 2 diabetes. Nat Med 32, 660–670 (2026). https://doi.org/10.1038/s41591-025-04105-8
Parole chiave: diabete di tipo 2, metabolomica, prevenzione di precisione, dieta e stile di vita, rischio genetico