Clear Sky Science · it
Vescicole biomimetiche ottenute da cellule tumorali modificate agiscono come vaccini personalizzati per l’immunoterapia post-operatoria del cancro
Trasformare gli avanzi tumorali in una seconda linea di difesa
Per molte persone con tumori solidi, l’intervento chirurgico è solo il primo round di una lunga battaglia. Anche quando la maggior parte di un tumore viene rimossa, piccoli gruppi di cellule tumorali possono sfuggire e poi dare origine a metastasi letali. Questo studio esplora un modo ingegnoso per trasformare le cellule tumorali del paziente in un vaccino personalizzato, progettato per andare a caccia di questi resti dopo l’intervento e aiutare il sistema immunitario a impedire la recidiva del cancro.
Perché le cellule tumorali residue sono così difficili da eradicar
I trattamenti standard faticano contro le cellule che restano dopo la rimozione chirurgica della massa tumorale principale. Queste cellule sparse spesso si nascondono in organi distanti e sono protette dai farmaci e dall’attacco immunitario. I vaccini immunitari esistenti cercano di addestrare l’organismo a riconoscere i marcatori tumorali usando cellule immunitarie specializzate chiamate cellule dendritiche, ma questi vaccini viventi sono difficili da produrre, non migrano efficacemente verso gli organi immunitari chiave e hanno mostrato benefici modesti nella pratica clinica. Una sfida centrale è che il cancro di ogni paziente porta un mix unico di mutazioni, quindi i vaccini “taglia unica” di solito perdono bersagli importanti.
Un interruttore nascosto che rende le cellule tumorali più riconoscibili
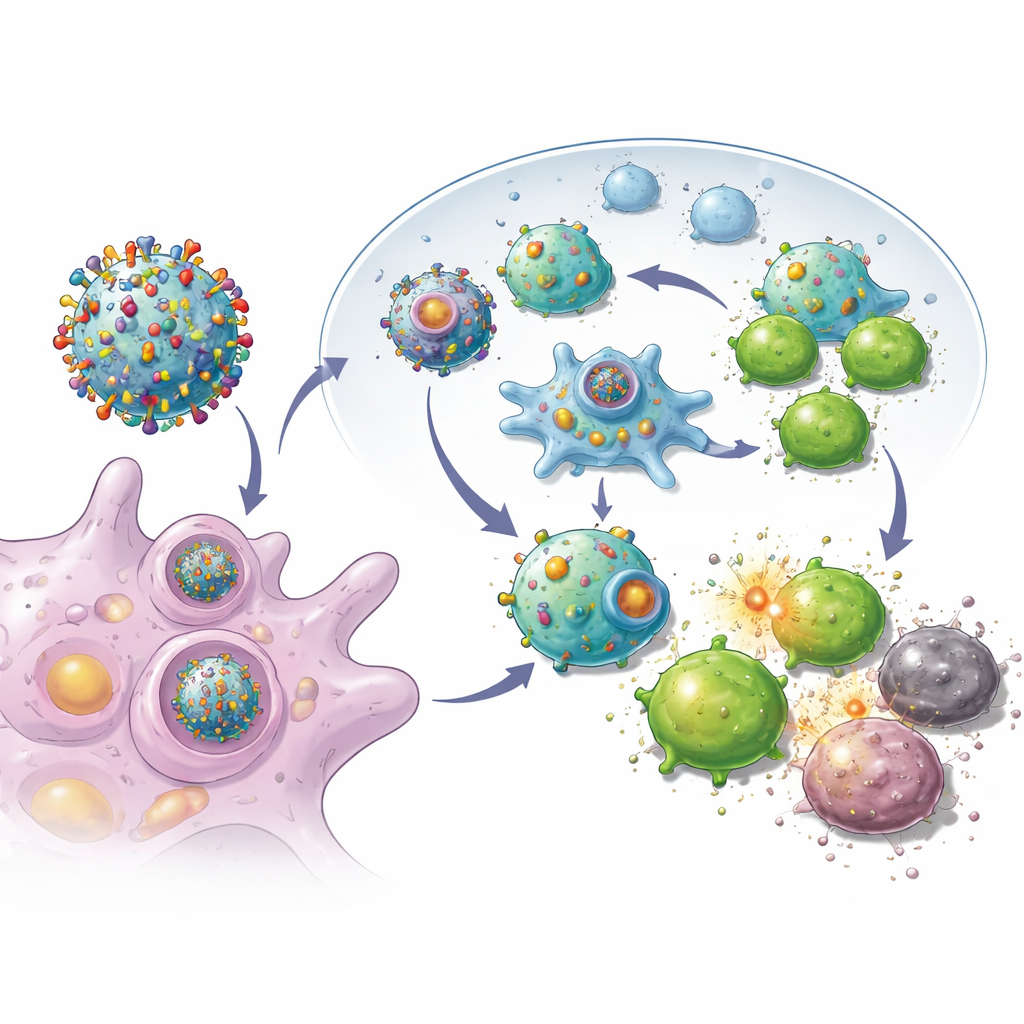
I ricercatori hanno cominciato cercando interruttori naturali nel sistema immunitario che rendono le cellule migliori nel mostrare il loro contenuto agli agenti di sorveglianza immunitaria. Si sono concentrati su una proteina chiamata sintaxina 11, normalmente abbondante nelle cellule immunitarie ma scarsa in molti tumori. Potenziando questa proteina in cellule di carcinoma mammario aggressive provenienti da modelli murini, hanno osservato che le cellule tumorali cominciavano a comportarsi più come sentinelle immunitarie professionali: esprimevano livelli più alti di “etichette” molecolari e segnali di aiuto sulla loro superficie. Di fatto, le cellule tumorali venivano riprogrammate per rivelare più delle loro caratteristiche uniche al sistema immunitario invece di nasconderle.
Costruire piccoli messaggeri immunitari imitati
Con queste cellule tumorali riprogrammate, il team ha rimosso le loro membrane esterne e le ha usate per rivestire nanoparticelle biodegradabili caricate con un piccolo farmaco stimolante dell’immunità. Il risultato è stato uno sciame di bolle a scala nanometrica, ciascuna contenente l’intera collezione di marcatori di quel tumore più segnali incorporati per attivare le cellule T killer. Quando iniettate sottocute nei topi dopo l’intervento, queste vescicole migravano efficacemente ai linfonodi vicini, dove le cellule immunitarie vengono addestrate. Lì potevano sia ingaggiare direttamente le cellule T killer sia essere fagocitate dalle sentinelle immunitarie naturali, che a loro volta amplificavano la risposta. Gli esperimenti hanno mostrato che le cellule T esposte a queste vescicole si moltiplicavano con maggiore vigore ed erano più efficaci nel distruggere le cellule tumorali rispetto a quelle attivate da design nanoparticellari più semplici.
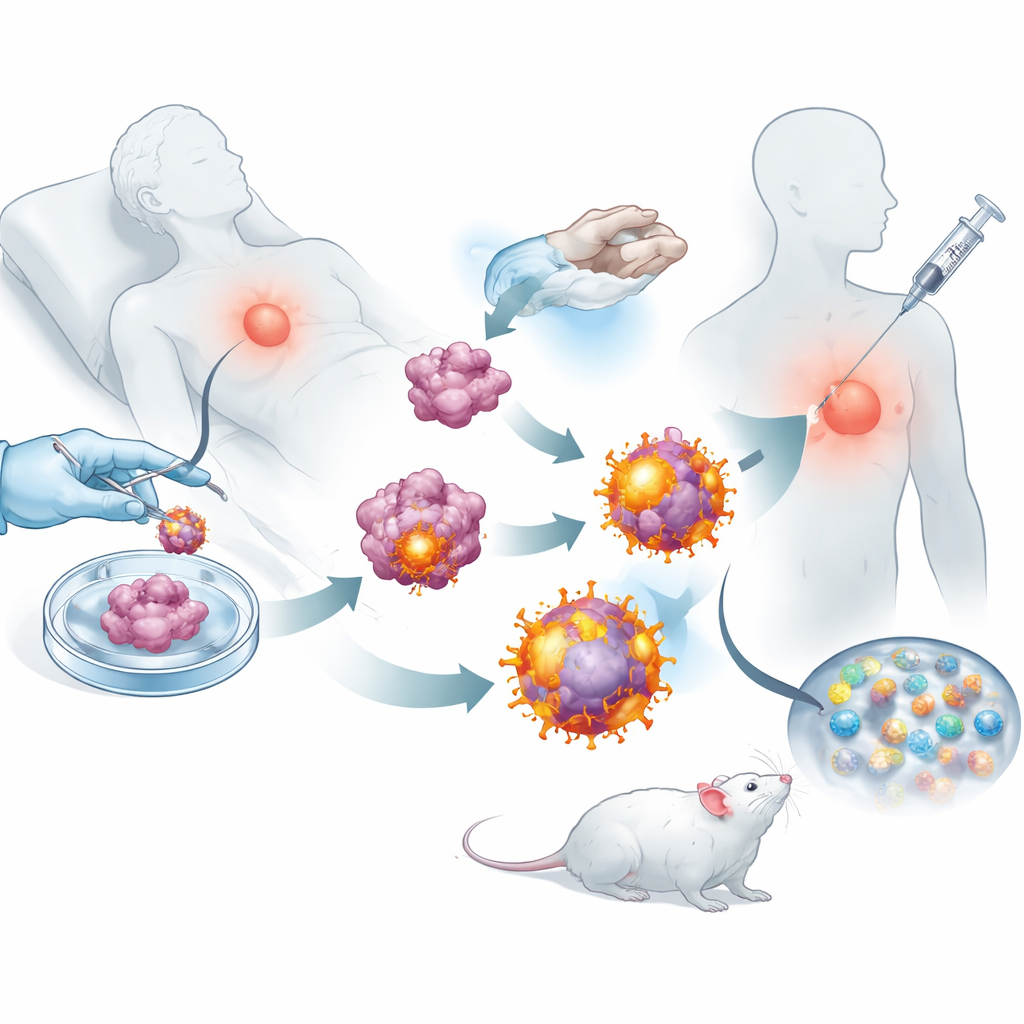
Tenere il cancro sotto controllo dopo l’intervento
Usando diversi modelli murini di carcinoma mammario e melanoma, i ricercatori hanno testato se questo vaccino su misura potesse effettivamente cambiare il decorso della malattia. Negli animali in cui la maggior parte di un tumore mammario era stata asportata chirurgicamente, i topi vaccinati hanno sviluppato recidive più piccole e molte meno metastasi polmonari rispetto agli animali non trattati. Linfonodi, milza e tumori dei topi trattati erano pieni di cellule T killer attive e di cellule della memoria a lunga durata, suggerendo che il sistema immunitario era stato sia risvegliato sia addestrato per il lungo periodo. Se combinato con un anticorpo inibitore dei checkpoint approvato, che impedisce ai tumori di paralizzare le cellule T, il vaccino ha portato a un controllo duraturo del tumore e, in molti topi, a regressione completa e sopravvivenza a lungo termine.
Accelerare un trattamento personalizzato
Un ostacolo alla traduzione clinica di questo concetto è il tempo: i metodi basati sui geni per riprogrammare le cellule tumorali possono essere lenti. Per affrontare questo problema, il team ha screenato composti naturali e ha scoperto la deossipodofillotossina, una piccola molecola che aumenta rapidamente i livelli della proteina interruttore chiave e gli stessi marcatori di superficie che stimolano il sistema immunitario. Usando questa scorciatoia, hanno costruito vescicole simili rivestite di nanoparticelle in meno tempo pur preservandone la capacità di suscitare forti risposte immunitarie specifiche per il tumore. I test hanno mostrato che i vaccini prodotti con questo farmaco erano altrettanto efficaci quanto quelli ottenuti con il metodo genetico, e i loro benefici dipendevano dal riconoscimento del giusto tipo di tumore piuttosto che da un effetto tossico generale sulle cellule tumorali.
Cosa potrebbe significare per la cura del cancro in futuro
Per un non specialista, il messaggio principale è che il tumore stesso del paziente può essere trasformato in uno strumento di addestramento in miniatura per il sistema immunitario. Convertendo le cellule tumorali in fonti di informazioni ricche e personalizzate e impacchettando tali informazioni su supporti nanoscopici robusti, questo approccio mira a raccogliere le cellule lasciate dall’intervento chirurgico e a prevenire l’instaurarsi di nuove crescita. Pur restando molti passaggi prima che tali vaccini possano essere offerti di routine alle persone — compresa la dimostrazione di sicurezza ed efficacia nei tumori umani e la costruzione di pipeline di produzione affidabili — questo lavoro traccia una strada verso trattamenti post-operatori altamente individualizzati che reclutano le difese del corpo per finire ciò che il chirurgo ha iniziato.
Citazione: Yu, P., Jin, Z., Meng, L. et al. Biomimetic vesicles engineered from modified tumour cells act as personalized vaccines for post-surgical cancer immunotherapy. Nat. Nanotechnol. 21, 443–454 (2026). https://doi.org/10.1038/s41565-025-02113-w
Parole chiave: vaccino contro il cancro, immunoterapia, nanomedicina, trattamento postoperatorio, oncologia personalizzata