Clear Sky Science · it
I fattori dell’ospite determinano le alterazioni del microbioma intestinale nella malattia renale cronica più fortemente della funzione renale
Perché i microbi intestinali contano per la salute renale
Le persone con malattia renale cronica spesso sentono che i loro “valori” stanno peggiorando, ma si presta meno attenzione a un altro attore nascosto: i trilioni di microbi nel loro intestino. Questo studio pone una domanda apparentemente semplice ma di grande impatto: le variazioni nei batteri intestinali sono principalmente determinate dall’insufficienza renale in sé o da fattori quotidiani come dieta, farmaci e la velocità con cui il cibo attraversa l’intestino? La risposta potrebbe rimodellare il modo in cui preveniamo l’accumulo di tossine nel sangue e aiutare i medici a progettare trattamenti basati sullo stile di vita più efficaci.
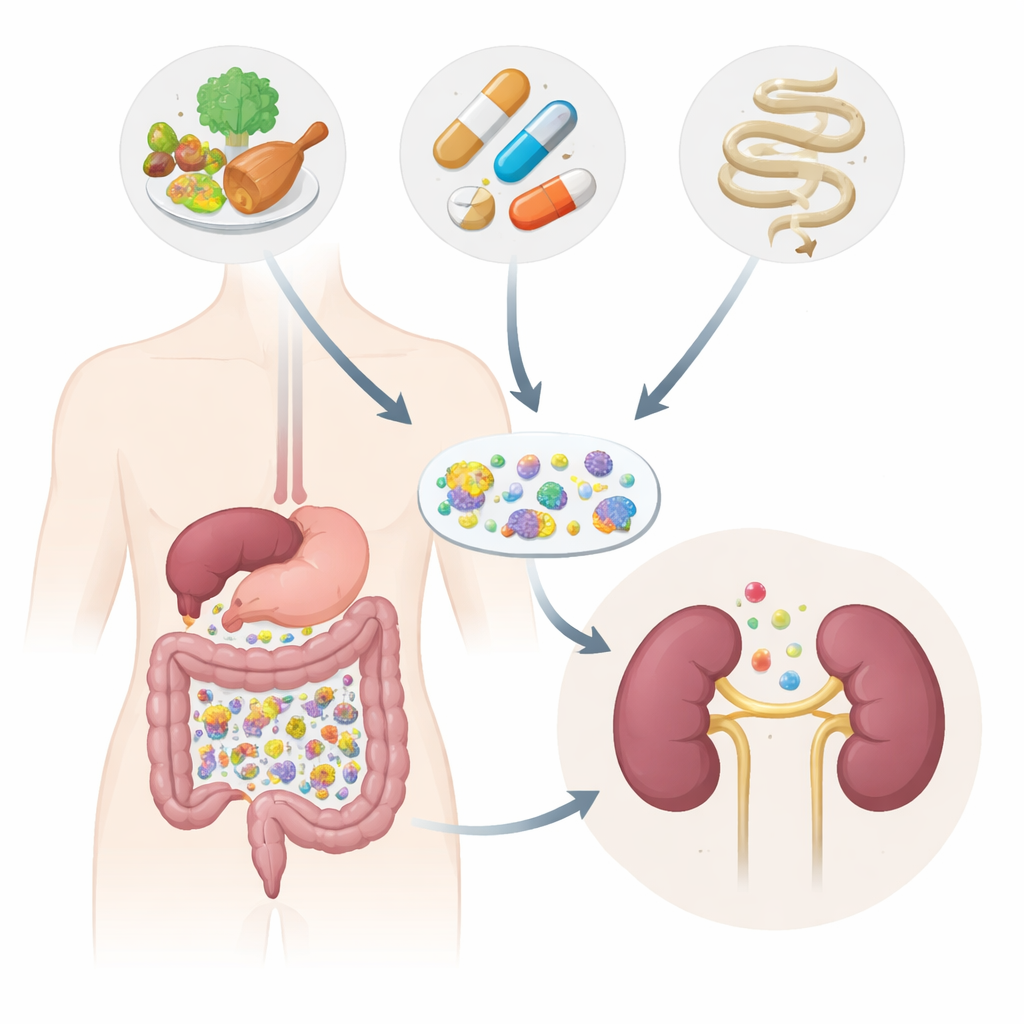
Lo studio e i partecipanti
I ricercatori hanno seguito 130 adulti in Belgio: persone con diversi stadi di malattia renale cronica, un piccolo gruppo in dialisi peritoneale e individui senza problemi renali. Hanno raccolto campioni di feci e di sangue, misurato numerosi metaboliti ematici e registrato con cura l’uso di farmaci e i segni di infiammazione intestinale. Invece di limitarsi a osservare le proporzioni relative dei microbi, hanno utilizzato un approccio più avanzato che stima il numero assoluto di cellule batteriche e i geni che esse portano. Hanno inoltre confrontato i loro risultati con dati di oltre 4.000 persone in altri studi per verificare se i presunti “microbi della malattia renale” tengono realmente in diversi gruppi.
Digestione lenta e farmaci pesano più della funzione renale
Uno dei segnali più chiari non proveniva affatto dai reni, ma dal ritmo dell’intestino. Le persone con feci più secche — indice di un transito intestinale più lento — tendevano ad avere microbiomi dominati da batteri che prosperano sulle proteine piuttosto che sulle fibre vegetali. Questo spostamento, descritto come passaggio da una fermentazione “amante degli zuccheri” a una “amante delle proteine”, era più fortemente associato al tempo di transito intestinale e all’umidità delle feci che al tasso di filtrazione renale. Anche i farmaci, ad esempio quelli per il diabete, gli anticoagulanti e alcuni psicofarmaci, spiegavano una porzione significativa delle differenze nelle comunità intestinali. In altre parole, la velocità con cui il cibo attraversa l’intestino e quali pillole le persone assumono spesso contavano più di quanto funzionassero i loro reni.
Un modello intestinale particolare nei pazienti in dialisi
I pazienti in dialisi peritoneale mostravano un ecosistema intestinale particolarmente disturbato. Erano molto più propensi a presentare un pattern comunitario noto da lavori precedenti per essere legato all’infiammazione e allo squilibrio intestinale. Questi pazienti avevano livelli più elevati di calprotectina, un marcatore di infiammazione intestinale, e un numero complessivo di specie batteriche inferiore. I risultati suggeriscono che la terapia sostitutiva renale, insieme all’elevato carico di farmaci che solitamente comporta, può spingere l’intestino verso uno stato più infiammato e meno diversificato, distinto da quanto osservato negli stadi precoci della malattia renale.
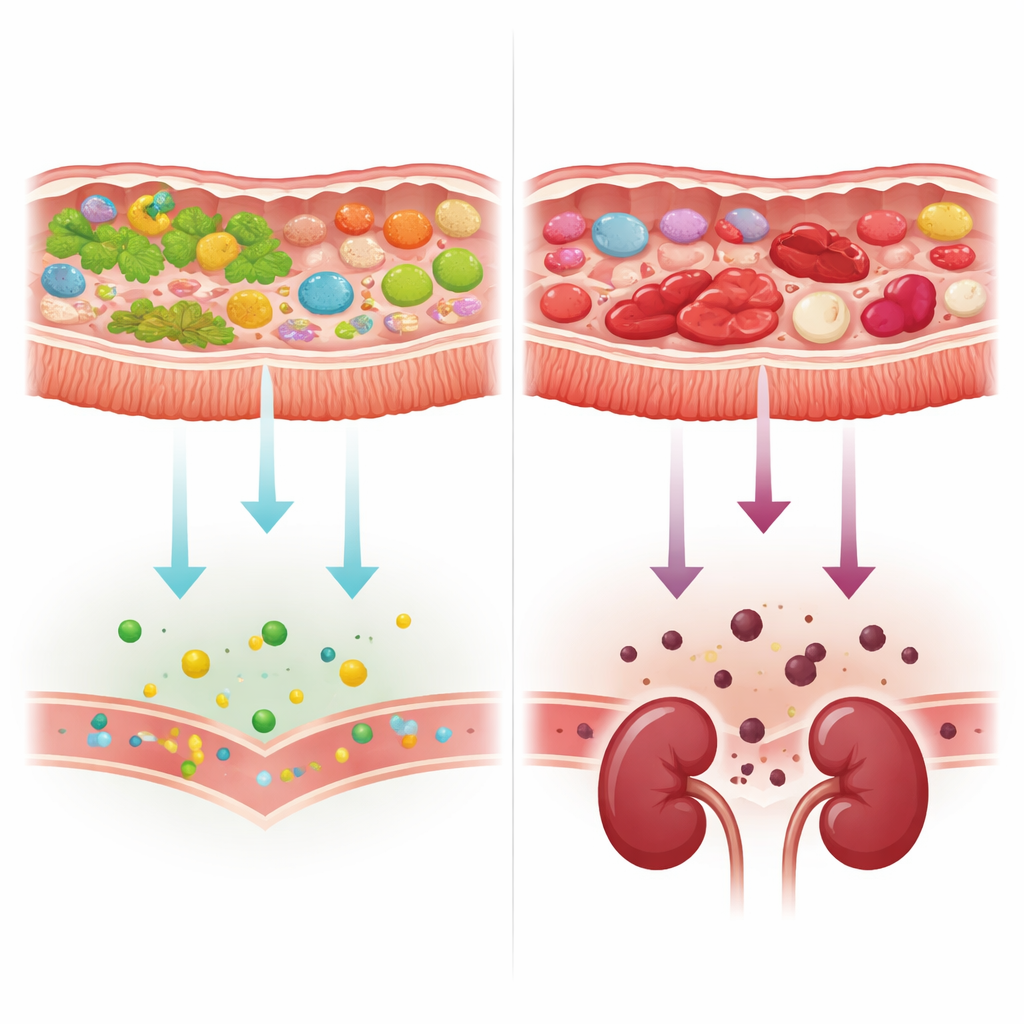
Dagli alimenti vegetali alle proteine e alla produzione di tossine
Con l’avanzare della malattia renale, i geni microbici presenti nei campioni fecali cambiavano. I microbi perdevano gradualmente gli strumenti per degradare i carboidrati di origine vegetale e mostravano relativamente più meccanismi per trattare componenti di origine animale e le proteine. Allo stesso tempo, i geni coinvolti nella produzione di due precursori chiave, derivati dall’intestino, delle tossine legate ai reni — p-cresolo e indolo — diventavano più comuni nelle persone con funzione renale più compromessa. Un insieme ristretto di batteri, in particolare alcuni ceppi di Escherichia coli e una specie di Alistipes, portava molti di questi geni, mentre una specie tipicamente benefica, Bifidobacterium adolescentis, era più abbondante nelle persone con migliore funzione renale e mancava di queste vie di produzione di tossine. Tuttavia, quando i ricercatori hanno tenuto conto di un semplice marcatore genetico della dieta — l’equilibrio tra enzimi per il processamento di carboidrati legati a piante rispetto a quelli legati ad animali — il collegamento apparente tra funzione renale e vie correlate alle tossine è in gran parte scomparso, ricondotto quindi alle scelte alimentari e alle condizioni intestinali come fattori principali.
Riconsiderare i marker del “microbioma renale”
Negli ultimi dieci anni molti piccoli studi hanno segnalato specie batteriche specifiche come indicatori della malattia renale cronica. Quando questo team ha riesaminato sistematicamente 24 di quei marker proposti nei propri dati e in 11 studi, la maggior parte delle associazioni non si è ripetuta in modo attendibile. Una volta controllata l’umidità delle feci e altri fattori dell’ospite, solo tre specie batteriche sono rimaste costantemente legate al tasso di filtrazione renale, e nessuna ha predetto quali pazienti avrebbero avuto un deterioramento più rapido della funzione renale in quattro anni. Questo suggerisce che lavori precedenti potrebbero aver sovrastimato l’importanza di singoli batteri “cattivi” o “buoni” ignorando quanto profondamente il microbioma sia plasmato dalla dieta, dai farmaci e dal transito intestinale.
Cosa significa per i pazienti e l’assistenza
Gli autori concludono che molte delle modifiche intestinali osservate nella malattia renale cronica non sono impronte dirette dei reni che si danneggiano, ma effetti collaterali di un transito intestinale più lento, di diete alterate e dell’uso massiccio di farmaci. Queste condizioni favoriscono microbi che si nutrono di proteine e producono più precursori di tossine uremiche, che poi possono accumularsi nel sangue quando i reni già faticano. Per i pazienti ciò significa che strategie mirate ad ammorbidire le feci, ridurre il tempo di transito intestinale e aumentare l’apporto di fibre di origine vegetale potrebbero essere importanti quanto il targeting di microbi specifici. Piuttosto che inseguire un unico “microbioma della malattia renale”, l’assistenza futura potrebbe concentrarsi sul ristabilire un equilibrio più sano tra fermentazione delle fibre e degradazione delle proteine nell’intestino, alleviando potenzialmente il carico tossico sui reni vulnerabili.
Citazione: Krukowski, H., Valkenburg, S., Vich Vila, A. et al. Host factors dictate gut microbiome alterations in chronic kidney disease more strongly than kidney function. Nat Microbiol 11, 664–677 (2026). https://doi.org/10.1038/s41564-026-02259-w
Parole chiave: malattia renale cronica, microbioma intestinale, tempo di transito intestinale, fibre alimentari, tossine uriche